Гнойная язва роговицы дакриоцистит
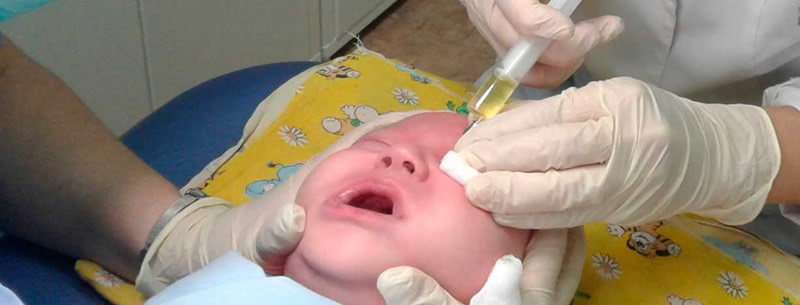
Дакриоцистит это заболевание, вызванное воспалением слезного мешка, сужением или полном срастанием сосудов носослёзного протока. Существует 4 формы заболевания: острая, хроническая, врожденная и приобретенная.
В основном болезнь встречается с левой стороны носослезного канала и зачастую диагностируется дакриоцистит у новорожденных. Данную закономерность можно объяснить несимметричным расположением слезной железы и самого носового протока. Справой стороны расстояние немного больше и сосуды более широкие. Воспаление слезного мешка достаточно распространенное явление. Причиной является близкое соседство со слизистыми конъюнктивы и носа. Последние в свою очередь содержат различные микрофлоры, предназначающиеся для нормальной работы. Любой процесс, вызывающий дисбаланс в работе слезного мешка, может повлечь за собой дакриоцистит.
Заболевание характеризуется обильным слезотечением, переполнением кровью глазных сосудов, припухлостью, неприятной болезненностью. Также диагностируют сужение глаз, отек конъюнктивы, при давлении на слезный мешочек выделяются гнойные образования желтого цвета. Жертвами дакриоцистита становятся люди со слабым и уязвимым иммунитетом. К такой категории лиц относятся дети до года и новорождённые. После рождения в слезных протоках ребенка может находится не рассосавшаяся тканевая перепонка или мембрана. Происходит препятствование оттока слезы, заполнение канала микробами, что служит благоприятной причиной для развития дакриоцистита у новорожденных.
Среди взрослого населения больше всего подвержены заболеванию женщины. Носослезные протоки слабого пола генетически уже мужских. Также существует группа риска. К данной группе относятся обладатели округлой формы черепа, продолговатым не широким лицом, и приплюснутым носом. Такие пациенты более подвержены заболеванию благодаря строению носослезных протоков и ямке слезной железы. Темнокожие люди реже болеет данным заболеванием, благодаря широкому расстоянию протоков, обеспечивающему свободное протекание слезы.
По коду МКБ-10 дакриоцистит имеет индекс: острый H04.3, хронический H04.4.
Классификация дакриоцистита
Дакриоцистит классифицируется на врожденную и приобретенную формы. Первый тип дакриоцистита возникает у новорожденных детей и взаимосвязан с генетической непроходимостью оттока слезного вещества. Диагностируют в первые дни жизни, от 1 до 3 недель, называют дакриоциститом новорождённых.
Второй тип, возникает благодаря «приобретению» инфекций, либо путем повреждения организма. Приобретённую форму подразделяют по видам инфекций:
- Вызванный паразитами;
- Вызванный бактериями;
- Травматический;
- Вызванный вирусами;
- Вызванный хламидиями;
- Редко встречающийся вид, вызванный аллергией.
По характеру протекания недуга выделяют острый и хронический дакриоцистит.
Причины заболевания
Существует множество благоприятных факторов проявления. Все основывается на типе заболевания. У врожденной формы заболевания проблемой становится генетическая особенность, связанная с не рассосавшимися кусочками эмбриональной ткани, так называемыми пробками. В случае со взрослым патогенезом, специалисты связывают с отеком носослезного канала при остро-вирусных инфекциях, хроническом воспалении слизистой, поражении придаточных пазух, аденоидах, гайморите, различных наростах в носовой полости. Допустимо возникновение недуга в связи с повреждениями строения носовых перегородок, путем травмированных слезных протоков, век и глаз.
Скопление застоявшейся слезной жидкости грозит снижением антибактериальных свойств слезы. Вследствие этого, возрастает риск размножения различных форм бактерий. Слезная железа выделяет секрет, обладающий антисептическими свойствами, именуемый слезой. Но на фоне болезни полезные противомикробные свойства пропадают, приобретая слизистой-гнойный цвет.
Болезнь зачастую процветает при сахарном диабете, сниженном иммунитете организма, неблагоприятных условий труда и сильным колебанием температуры климата.
Симптомы дакриоцистита
Симптоматика заболевания выражается в обильной неконтролируемой слезоточивости, выделения желтой эпителиальной ткани из слезных точек, сильно заметным отеком слезного мешка. Распространение воспаления чревато резкой, еще большей опухолью глаза, и неприятной болезненностью в области внутренних уголков глазной щели. Недуг, зачастую, способен вызвать флегмону, разлитое гнойное воспаление соединительной ткани.
При хроническом дакриоцистите к привычной симптоматике добавляется:
- Обильный приток крови к видимой части поверхности глаза;
- Гиперемия конъюнктивы;
- Поражение полулунной складки;
- Кожа вокруг глаз изнашивается, обретая синеватую тональность.
На фото изображены глаза ребенка при дакриоцистите.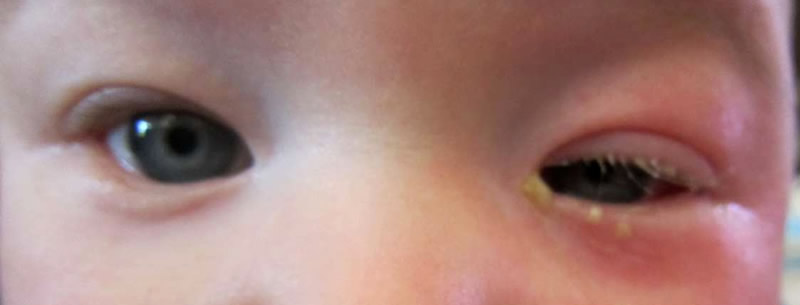
Симптомами острого проявления дакриоцистита считается покраснение глазных яблок, высокая чувствительность, полное или частичное смыкание глазной щели. Возможно общее ухудшение состояния организма, например, головная боль, повышенная температура тела, лихорадка. На этом этапе высок риск образования абсцесса, сопровождающийся желтением и смягчением тканей слезного мешка. Абсцесс представляет опасность, так как он может внезапно лопнуть, образовывая внутренний или внешний свищ.
Проявление флегмоны характеризует сильным оттеком и болью в пораженных уголках глаз. Протекание болезни у грудничков часто сопровождается развитием флегмоны и оттеком глаз, слизисто-гнойными выделениями.
Другие осложнения
- Воспаление ресничного двухстороннего ободка, называемого блефаритом. Симптоматика проявляется в покраснении глаз, отечности век, раздражении, выпадении волосяного покрова. Появляется чувствительность к яркому свету;
- Поражение слизистой оболочки глаза, известного как конъюнктивит. Симптоматика также проявляется в покраснении глаз, отечности век, раздражении, жжении, чрезмерной слезоточивости;
- Кератит, заболевание роговицы глаз, а именно появление гнойных язв. Крайне опасен, приводящих к бельму на глазу.
Диагностика заболевания
Дакриоцистит диагностируется путем традиционного осмотра пациента. Производят характерные пальпационные движения в области слезного мешка, с учетом всех жалоб индивидуума. При офтальмологическом обследовании выделяется обильная слезоточивость и хорошо заметен отек вокруг глаз. При пальпаторном осмотре диагностируются гнойные выделения, гиперчувствительность области под глазами.
При определении наличия заболевания специалисты практикуют цветовую пробу Веста. Исследование предполагает введение ватного тампона в полость носа, одновременно, в глаза добавляется коллоидный раствор. На протяжении нескольких минут на носовом тампоне отчётливо виднеются следы раствора, можно диагностировать здоровое состояние пациента. При средней проходимости слезных каналов данный тампон окрасится в течении 8-10 мин. При еще большей длительности времени цветовая проба Веста диагностируется как положительное наличие болезни, что говорит о непроходимости слезных путей.
При дополнительной потребности в обследовании воспаленных участков специалист назначает зондирование слезных протоков. При процедуре промывания раствор сразу выходит наружу через слезные точки, не попадая при этом в носовые пути.
В случае определения целостности роговицы применяют флюоресцеиновую инсталляционную пробу. При необходимости осуществления осмотра слезных протоков в увеличенных размерах, специалисты прибегают к биомикроскопии глаза Щелевой лампе.
Производится обследование при помощи контрастной рентгенографии, которое дает яркое представление о различных патологиях слезоотводящих путей. Взятие бактериологического посева из слёзных точек дает ясное представление о микроорганизмах, возбудителей воспаления.
Офтальмологом проводится риноскопия для более детального анализа дакриоцистита. В результате всех исследований пациенту рекомендуется посещения некоторых специалистов, таких как стоматолог, челюстно-лицевой хирург, невролог, травматолог, нейрохирург.
Применяют дифференциальную диагностику, которая исключает у больного такие заболевания как рожистое воспаление, канакулит или конъюнктивит.
Лечение дакриоцистита
Лечение дакриоцистита основывается на клинических показаниях. В период лечения необходимо проводить профилактику других заболеваний, инфекций кожи, которые могли быть причиной дакриоцистита.
Терапия острой формы дакриоцистита у новорожденных проводится стационарно. Для размягчения уплотненных тканей назначают витамины, метод лечения ультравысокой частотой, прикладывают сухое тепло на пораженную область глаза. При характерной симптоматике, говорящей о наличии скопившейся жидкости, можно диагностировать гнойное проявление воспаления. Абсцесс хирургически удаляют. После проводят мероприятия такие как дренаж и промывание раны антисептическими препаратами. Например, растворами фурацилина, перекиси водорода. В воспаленную часть глаза закапывают левомицитиновые, гентамициновые, мирамистиновые капли. Назначают противомикробные мази, такие как тетрациклин, эритромицин, офлоксацин.
При лечении дакриоцистита одновременно выполняют профилактику антибактериальными препаратами, к примеру, пенициллиновыми таблетками. После прохождения острой стадии заболевания, на безлопастном этапе, создают искусственный отток жидкости из забившихся проходов в носовую полость. Такая процедура называется дакриоцисториностомия.
Наиболее эффективным методом лечения хронического дакриоцистита является дакриоцисториностомия. Путем данного процесса формируется анастомоз между полостью носа и слезным мешком. Благодаря методу добиваются лучшего дренажа накопившегося секрета.
В хирургической офтальмологии практикуют лазерную и эндоскопическую дакриоцисториностомию. В отдельных случаях эффективней всего применение бужирования, т.е искусственного расширения протоков при помощи бужи. Не редко в полость канала вводится зонд с баллоном, который увеличивает слезные протоки. Такой метод именуется баллонная дакриоцистопластика.
Наиболее эффективным методом лечения дакриоцистита является зондирование, при котором восстанавливается свободное прохождение слезной жидкости в носовую полость.
Пациентам с дакриоциститом крайне не рекомендуется ношение контактных линз, глазных повязок, механически воздействовать на область глазного яблока. Такие меры предосторожности увеличивают предотвращения острогнойных язв роговицы.
На данном этапе развития дакриоцистита рекомендуют проводить массаж слезного мешка, накладывать теплые компрессы, принимать антибиотики. При наличии обострения заболевания следует крайне осторожно и деликатно относится к массажу. Указательный палец располагается в точке, где пересекаются протоки, перед вхождением в слезный мешок. Такая расстановка препятствует обратному оттоку слезных секретов.
Массировать слезный мешок следует сверху вниз, для блокировки оттока. Массаж при дакриоцистите рекомендуют проводить 6-7 раз в день, продолжительностью около 10 минут.
Некоторым пациентам пошла на пользу пластика нижней носовой роговины, подслизистая резекция перегородки носа (септопластика), зондирование слезных протоков.
При врожденном проявлении болезни терапия проводится постепенно, включающая также массаж, продолжительностью 2-3 недели. Новорожденным детям практикуют 2х или 3х недельное промывание слезно-носового канала, ретроградное зондирование протоков, в течении 2-3 недель.
В редких случаях данные методики бывают не эффективны. Тогда по достижении ребенком 2-3 летнего возраста, проводят хирургическое вмешательство, что нежелательно для столь юного организма. Проводить операцию следует только в крайних случаях и при острой необходимости.
Лечение народными средствами
Применять народные средства для лечения врожденного дакриоцистита нежелательно, в связи с ослабленной и неокрепшей иммунной системой новорожденного. Нетрадиционная терапия применима ко взрослым лицам, в возрасте от 30 до 60 лет. В этот промежуток жизни человек может знать реакцию своего организма на различные рода вещества.
При дакриоцистите очень хорошо использовать капли растения каланхоэ. Этот цветок имеет удивительные лечебные свойства. Например, капли способствуют улучшению оттока жидкости, снятию воспаления, покраснения и припухлости. Для того чтобы растение не потеряло свои целебные вещества, необходимо правильно соблюсти рецептуру. Во-первых, листья каланхоэ срезают, оставляют в холодильнике на неделю, предварительно обернув плотной тканью. После 5-7 дней следует получить сок из листьев. Полученный сок нужно разбавить с раствором натрия хлорида в соотношении 1:1. Полученную субстанцию назначают по 1/3 пипетки два раза в день поочередно, в каждую ноздрю.
Существует еще один распространенный народный рецепт из очанки. Необходимо приготовить отвар для протирания глаз или для приема внутрь. Очанка благотворно влияет на органы зрения и носа при воспалительном процессе.
Осложнения при дакриоцистите
Несвоевременное лечение и долгое игнорирование болезни, зачастую, приводит к серьезным осложнениям. Непроходимость слезных каналов и большое скопление жидкости вызывает абсцесс или флегмону. Они, в свою очередь, благоприятно влияют на развитие осложнений в областях головного мозга. Хронический дакриоцистит может способствовать проявлению менингита или гнойного энцефалита.
При первых же признаках дакриоцистита необходимо снизить риск развития осложнений к минимуму. Также возможны осложнения перед полостной операцией на глазном яблоке, в случае неопределённого гнойного дакриоцистита.
Профилактика заболевания
Профилактика дакриоцистита основывается на своевременном и качественном лечении всех заболеваний, связанных с ларингооторинологией. Следует защищать лицо, избегать травм век и лицевого скелета. При обнаружении первых симптомов, срочно обращаться к специалистам для дальнейшего обследования, во избежание перетекания болезни в более опасные стадии.
Источник
Воспалительные заболевания роговицы встречаются приблизительно в 0,5% случаев, однако вследствие остаточных помутнений в большинстве случаев заканчиваются понижением остроты зрения. Кардинальный признак кератита — воспалительный инфильтрат (инфильтраты) в различных отделах роговицы многообразной формы и величины. Кератит можно заподозрить по светобоязни, блефароспазму, слезотечению, чувству инородного тела в глазу (засоренность), боли, а также цилиарной инъекции у больного. Инъекция может быть не только цилиарной, но и смешанной, т. е. сочетаться с конъюнктивальной.
Воспаление роговицы сопровождается потерей ее прозрачности и зрение понижается. Цвет инфильтрации зависит от ее клеточного состава. Так, при небольшом количестве лейкоцитов инфильтраты серые, с увеличением гнойной инфильтрации помутнение роговицы приобретает желтоватый оттенок. Свежие инфильтраты имеют расплывчатые границы, а инфильтраты в стадии, обратного развития, т. е. несвежие, — четкие границы. Инфильтрат в роговице лишает ее зеркальности и блеска, что обусловлено нарушениями целости эпителия. Большинство кератитов, особенно поверхностных, ведет к тому, что эпителий в области инфильтрации разрушается, отслаивается и эрозируется. В этом легко убедиться, если капнуть на роговицу 1% раствор флюоресцеина натрия, который окрашивает эрозированную поверхность в зеленоватый цвет.
Глубокие инфильтраты роговицы могут изъязвляться. Нередко к инфильтратам роговицы подходят или врастают (окружают, пронизывают) в них поверхностные или глубокие сосуды. Поверхностные сосуды имеют ярко-красный цвет и переходят на роговицу с конъюнктивы и лимба. Они древовидно ветвятся и анастомозируют. Глубокие сосуды проникают в толщу роговицы из эписклеры и склеры. Эти сосуды имеют менее яркую окраску и выглядят как кисточки, щеточки, идут прямолинейно, что связано с условиями новообразования сосудов в плотной ткани роговицы. Чаще сосуды в роговице появляются в прогрессирующем периоде заболевания. Появление сосудов в роговице положительно сказывается на рассасывании инфильтрата и, с одной стороны, служит компенсаторным, защитным актом, а с другой — врастание сосудов сопровождается снижением прозрачности роговицы.
Наиболее частый исход кератитов — это помутнение роговицы. Оно обусловлено не столько прорастанием сосудов, сколько соединительнотканным перерождением (рубцеванием) глубоких нерегенерирующих ее структур, и, как правило, не подвергается полному обратному развитию. В связи с этим наступает стойкое снижение остроты зрения.
Кератиты в зависимости от свойств возбудителя могут сопровождаться изменением чувствительности роговицы. При этом возможно как понижение (даже потеря), так и повышение (обострение) чувствительности. Снижение чувствительности может быть не только в больном, но и в здоровом глазу, что свидетельствует об общем нарушении нервной трофики.
Клиника определенных видов и форм кератитов может изменяться в зависимости от возраста, общего исходного состояния организма, свойств возбудителя, путей распространения и локализации поражения, а также от состояния оболочек глаза. Воспаление роговицы глаза проявляется преимущественно её помутнением, изъязвлением, болью и покраснением глаза. Может иметь травматическое или инфекционное (грипп, туберкулёз и др.) происхождение.
Бактериальная инфекция роговицы может возникнуть в результате травмы или ношения контактных линз. Как правило, бактериальные кератиты вызывают такие бактерии как Staphylococcus Aureus и синегнойная палочка (часто у тех, кто носит контактные линзы). Одной из самых серьезных инфекций, вызывающих бактериальный кератит, является амебная инфекция (амебные кератиты). Обычно она встречается у людей, которые носят контактные линзы. Как правило, заболевание вызывает бактерия Acanthamoeba. В долгосрочной перспективе амебный кератит может привести к слепоте. При кератите наблюдаются слезотечение, светобоязнь, блефароспазм, уменьшение прозрачности и блеска роговицы с последующим её изъязвлением и развитием тяжелых осложнений. Возможный исход кератита — бельмо, снижение зрения. При поверхностном кератите поражается верхний слой роговицы. Поверхностный кератит может возникнуть как осложнение после конъюнктивита, дакриоцистита. После поверхностного кератита рубцы на роговице, как правило, не остаются. При глубоком кератите идет воспаление внутренних слоев роговицы. В этом случае на роговице остаются шрамы, которые в случае появления на зрительной оси могут снижать остроту зрения.
Вирусный кератит. Вызывается вирусами, в 70% вирусом герпеса.
Герпетический кератит. Возникает в результате заражения вирусом простого герпеса или герпесом Зостера (Herpes Zoster). После герпетического кератита часто остаются так называемые «дендритные язвы», ] заболевание может носить рецидивирующий характер. Герпетический кератит может быть поверхностным или глубоким. Поверхностная форма имеет вид точечных помутнений, протекает без выраженной клиники — такая форма встречается редко. Глубокие формы захватывают внутренние слои роговицы, сопровождаются обширной язвой и формированием грубого бельма.
Онхоцеркозный кератит. В развитии онхоцеркозного кератита ведущую роль играют аллергические реакции. Различают поражения переднего и заднего отделов глаз. Экссудативно-пролиферативный процесс заканчивается склерозом оболочек глаз. Ранним признаком онхоцеркозного кератита является конъюнктивально-роговичный синдром: зуд, слезотечение, светобоязнь, блефароспазм. Характерны гиперемия и отек конъюнктивы с образованием валика вокруг лимба (лимбит). Часто это заболевание приводит к значительному снижению зрения или слепоте.
Фотокератит — воспаление роговицы, возникающее вследствие ожога роговицы и конъюнктивы в результате интенсивного воздействия ультрафиолетового излучения (естественного — при долгом пребывании на солнце, или искусственного — от сварочного аппарата).
Поверхностный краевой кератит — воспалительное заболевание роговицы возникает обычно как осложнение воспалительных процессов век (блефарит), слизистой оболочки глаз (конъюнктивит), мейбомитов. В течении воспалительного процесса роговица сдавливается отекшими веками или конъюнктивой, питание ее нарушается. При малейшем незначительном повреждении роговицы, в условиях присутствия большого количества микроорганизмов возникают участки уплотнения (инфильтраты). Инфильтраты обычно бывают мелкие и при поверхностном кератите они постепенно рассасываются и исчезают бесследно или оставляют за собой легкое помутнение роговицы, которое тоже может впоследствии рассосаться. Достаточно часто на месте инфильтрата образуются маленькие язвочки, которые могут сливаться, но обычно заживают. Но иногда, при снижении защитных сил организма язвочки сливаются в одну большую, которую называют желобоватой язвой и процесс заживления длится до двух недель. Пациента беспокоят
- светобоязнь
- слезотечение
- покраснение слизистой оболочки век, глазного яблока
- ощущение инородного тела в глазу.
При поражении роговицы часто возникает блефароспазм (судорожное сжатие век). При обследовании обнаруживается нарушение блеска и гладкости поверхности роговицы, снижение чувствительности роговицы.
Лечение поверхностного кератита. Прежде всего необходимо вовремя лечить воспалительные заболевания век и конъюнктивы. Назначается закапывание в глаза растворов антибиотиков (пенициллин, эритромицин, макситрол, гентамицин) и сульфаниламидных (сульфацил-натрий, норсульфазол) препаратов и закладывание мазей с антибиотиками.
В клинике офтальмологии Национального медико-хирургического центра выполняются им. Н.И.Пирогова разработаны и выполняются лечебные эксимерлазерные операции при кератитах различной этиологии по специально разработанным авторским технологиям.
Гнойная язва роговицы
Гнойная язва роговицы — возникает после микротравмы роговицы. В месте травмы возникает уплотнение белого цвета, иногда с зеленым оттенком. В процесс вовлекаются радужка и ресничное тело, результатом чего бывает накопление жидкости в переднем отделе глаза, которое видно через радужку. Инфильтрат постепенно увеличивается в размерах и при неблагоприятных условиях роговица может разрушиться и инфекция проникает внутрь глаза. Но чаще всего процесс постепенно затихает, на месте язвы образуется помутнение (бельмо).
Лечение гнойной язвы роговицы заключается в назначении антибиотиков с учетом чувствительности микроорганизмов, вызвавших воспаление. Применяются лазерные и хирургические методы лечения. В клинике офтальмологии Национального медико-хирургического центра выполняются им. Н.И.Пирогова разработаны и выполняются по специально разработанным авторским технологиям лечебные эксимерлазерные операции при язвенных формах кератитов различной этиологии.
Ползучая язва роговицы возникает чаще всего после поверхностных травм роговицы мелкими инородными телами. Развитию процесса способствует дакриоцистит (гнойное воспаление слезного мешка). Течение обычно тяжелое. При отсутствии своевременного лечения возможны осложнения вплоть до прободения роговицы.
Грибковые поражения роговицы
Грибковые воспалительные поражения роговицы иначе называются кератомикозы. Они возникают при повреждении роговицы предметами которые могут иметь на своей поверхности грибки или их споры. Это сено, солома, льняная труха, злаковые, сухие листья, кора деревьев. Попадают в роговицу обычно грибы двух видов: белые – кандиды и серые- плесневые грибы. На поверхности роговицы возникает белое или серое помутнение и уплотнение. Особенность этого уплотнения в его крошкообразной консистенции. Пациенты болеют длительно. После болезни на роговице остается выраженное помутнение – бельмо. Заболевание сопровождается выраженным корнеальным синдромом, болью и смешанной гиперемией глаза. При этом типе кератита изъязвляются, как правило, как поверхностные, так и глубокие слои роговицы, вплоть до ее перфорации. В воспалительный процесс нередко вовлекается сосудистая оболочка. Часто грибковые кератиты приводят к появлению бельма и существенному снижению зрения.
Лечение грибкового поражения роговицы. Инфильтрат с грибками и некротизированной тканью роговицы необходимо удалить специальной ложечкой. Затем назначается закапывание в глаз противогрибковых капель (амфотерицин, акромицин, гризеофульвин, нистатин), кроме того эти же препараты назначаются внутрь. Активный подход к лечению грибковых кератитов предусматривает применение лазерных и микрохирургических методов лечения. В клинике офтальмологии Национального медико-хирургического центра выполняются им. Н.И.Пирогова разработаны и выполняются по специально разработанным авторским технологиям лечебные эксимерлазерные операции при грибковых поражениях роговицы различной этиологии.
ЭНДОТЕЛИАЛЬНАЯ ДИСТРОФИЯ РОГОВИЦЫ
Эндотелиальная дистрофия роговицы (дистрофия Фукса) — это наследственное заболевание, которое поражает самый внутренний слой роговицы — эндотелий. Эндотелий работает в роговице как насос, постоянно откачивая из толщи роговицы жидкость, которая попадает туда под действием нормального внутриглазного давления. Избыточная жидкость в роговице снижает ее прозрачность вплоть до состояния, когда роговица становится похожей на матовое стекло. Пациенты постепенно теряют эндотелиальные клетки по мере прогрессирования дистрофии. Дело в том, что эндотелиальные клетки не делятся, и их количество постоянно уменьшается. Оставшиеся клетки занимают освободившуюся площадь большим распластыванием. До поры до времени состояние компенсируется усиленной работой оставшихся клеток. Но со временем насосная система становится менее эффективной, вызывая отек роговицы, ее помутнение и, в конечном итоге, снижение зрения. На ранних стадиях заболевания пациенты отмечают засветы и повышенную непереносимость света. Постепенно зрение может ухудшаться в утренние часы, сколько-то восстанавливаясь к вечеру. Это объясняется тем, что во время ночного сна нет испарения влаги с поверхности роговицы, и влага накапливается в роговице. При открытых веках днем включается и этот механизм выведения жидкости из роговицы, и баланс смещается ближе к нормальному состоянию. Понятно, что по мере гибели новых эндотелиальных клеток зрение постоянно остается сниженным. Эндотелиальная дистрофия Фукса поражает оба глаза и несколько чаще встречается среди женщин. Обычно она проявляется в 30–40 лет и постепенно прогрессирует. Если зрение ухудшается настолько, что пациент теряет способность самостоятельно обслуживать себя, возникают показания для пересадки роговицы.
Признаки (симптомы)
- Расплывчатое зрение, которое часто бывает хуже после сна.
- Непостоянная острота зрения.
- Ослепление (засвет) при взгляде на источник света.
- Непереносимость яркого света.
- Чувство песка в глазах.
Диагностика
Эндотелиальная дистрофия обнаруживается при обследовании глаза за щелевой лампой. Кроме того, применяется ультразвуковая пахиметрия для оценки толщины роговицы и выраженности ее отека. Четкое изображение эндотелия и возможность определить плотность клеток на единицу площади, их средний размер дает эндотелиальная микроскопия.
Лечение
Медикаментозными средствами нельзя добиться излечения от этого заболевания. Растворы с высокой осмолярностью, т.е. способностью притягивать воду, помогают обезводить роговицу и временно улучшить зрение. Пересадка роговицы при удачном исходе может дать хороший результат. Но из-за относительно высокого риска осложнений, связанных с операцией, она, как правило, назначается при остроте зрения менее 0,1. При наличии выраженного роговичного синдрома и болей показано проведение с лечебной целью эксимерлазерной эпителиэктомии и поверхностной кератоэктомии. Данные операции разработаны и выполняются с применением авторских технологий в клинике офтальмологии Национального медико-хирургического центра им. Н.И.Пирогова.
Другие заболевания
Источник
