Язва двенадцатиперстной кишки лечение хирургическое отделение
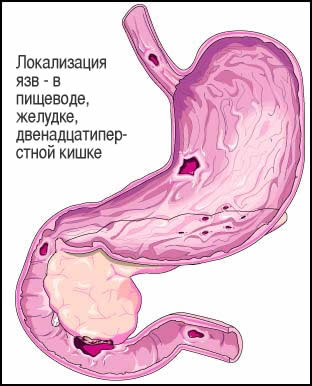
Что такое язва?
Язва желудка и/или двенадцатиперстной кишки — это дефект или эрозия его слизистой оболочки, окруженный зоной воспаления. Возникает в результате дисбаланса между «защитными» факторами слизистой оболочки желудка такими как слизисто- эпителиальный барьер, микроциркуляция, желудочная слизь, гидрокарбонаты, гормоны (гастрин, секретин, соматостатин), активная регенерация, простагландины и факторами «агрессии» — пепсин, соляная кислота, Helicobacter Pylori.
Частота заболеваемости.
 Несмотря на резкие темпы развития современной медицины и фармакологии, появление новейшего медицинского оборудования, широкий спектр методов обследования и лечения пациентов, язва желудка остаётся достаточно распространённым заболеванием.
Несмотря на резкие темпы развития современной медицины и фармакологии, появление новейшего медицинского оборудования, широкий спектр методов обследования и лечения пациентов, язва желудка остаётся достаточно распространённым заболеванием.
Доверяя данным статистики, можно утверждать, что язвой желудка страдают от 6 до 14% населения в разных уголках мира.
В России язву желудка можно встретить примерно у 10% населения. На детей приходится 1% заболеваемости.
Чаще всего страдают мужчины в возрасте 40-60 лет. Редко встречается у подростков.
Факторы риска
- Наследственная предрасположенность
- Helicobacter Pylori
- Курение
- Антигены I группы крови
- Лекарственные препараты
- Злоупотребление алкоголем
- Нерациональное питание (острая, солёная, грубая пища)
- Нарушение эвакуации пищи из желудка
- Сниженный иммунитет
- Нервное и физическое перенапряжение, частые стрессы
- Метеорологические воздействия (сезонность)
- Недостаточное количество витаминов в организме
В зависимости от локализации поражения выделяют четыре типа язв:
- I тип — эрозия возникает в теле желудка и в месте перехода его в антральный отдел.
- II тип — ассоциация язвы желудка с язвой двенадцатипёрстной кишки.
- III тип — поражение пилорической части желудка.
- IV тип — язвы, возникающие на малой кривизне в верхнем отделе желудка, в области перехода пищевода в желудок. Данные язвы отличаются большой склонностью к малигнизации.
Какие симптомы характеризуют язву желудка?
Боли в животе (в эпигастральной области). По характеру эти боли жгучие, ноющие, давящие, сжимающие. Боль иррадиирует в область левого подреберья, поясницу по сторонам от позвоночника. Продолжительность от 90 минут до 3 часов. Характерно сезонное обострение болей (весна, осень).
- Тошнота
- Изжога
- Отрыжка (воздухом или пищей)
- Рвота (очень редко встречается)
- Запоры
- Уменьшение массы тела
- Нарушение аппетита (чаще он повышается)
Из-за невыносимых болей в области эпигастрия больным приходится принимать вынужденное положение: сидя на корточках, они обхватывают живот обеими руками или прижимаются к краю стола, лёжа в постели, поворачиваются на живот и др.
Что можно обнаружить у больного язвой желудка визуально?
- Язык покрыт белым налётом
- Повышенная потливость, влажность ладоней
- Передняя брюшная стенка очень чувствительная
- Резкие боли при надавливаниях в области эпигастрия
- Появление болезненных точек на спине в области позвоночника
Как диагностировать язвенную болезнь?:
- Общий анализ крови (остаётся без изменений, когда течение болезни не осложнено другими заболеваниями)
- Анализ кала на скрытую кровь — реакция Грегерсена
- Исследование кислотообразующей функции желудка (внутрижелудочная pH-метрия)
- Выявление Helicobacter pylori
- Рентгенологический метод: при помощи контрастного вещества данный метод позволяет обнаружить дефекты в слизистой желудка.
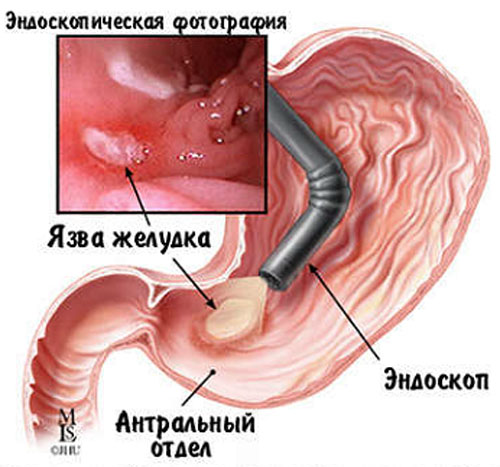 ФЭГДС (фиброэзофагогастродуоденоскопия) с биопсией со дна язвы из 4-6 точек и обязательным цитологическим исследованием биоптата.
ФЭГДС (фиброэзофагогастродуоденоскопия) с биопсией со дна язвы из 4-6 точек и обязательным цитологическим исследованием биоптата.
Ультрасонография (основана на использовании ультразвука частота которого составляет примерно 30000 Гц для получения изображения глубоких структур тела) позволяет определить дефект в стенке желудка.
Электрогастроэнтерография (метод предназначенный для исследования моторно-эвакуаторной функции органов желудочно-кишечного тракта, основанный на одновременной регистрации биопотенциалов от разных отделов ЖКТ).
Возможные осложнения
В большинстве случаев своевременно диагностируемая язва желудка подлежит излечению без развития каких-либо осложнений. Но в тех случаях когда больной начинает пренебрегать своим здоровьем (нежелание больного обращаться к врачу, полагаясь на то, что боль пройдёт сама собой; страх перед предстоящим диагнозом и процедурами; материальные проблемы и др.), он заставляет свой организм страдать всё больше и больше, что приводит к развитию страшных осложнений:
- Кровотечения
- Пенетрация (проникновение язвы в окружающие ткани и органы)
- Перфорация (прободение язвы)
- Перитонит (распространение инфекции в брюшной полости, воспаление брюшины)
- Перивисцерит (образование спаек с соседними органами)
- Малигнизация язвы (озлокачествление)
Консервативное лечение
- Вещества которые нейтрализуют соляную кислоту.
- Препараты, подавляющие секрецию желудочного сока биторы протонной помпы.
- Препараты против Helicobacter pylori
- Препараты, стимулирующие «защитные» факторы.
- Седативные препараты.
- Спазмолитики.
Хирургическое лечение
Субтотальная резекция желудка, гастрэктомия, ваготомия. Применяют только по показаниям (кровотечения из верхних отделов ЖКТ, перфорация, пенетрация, стеноз пилорического сфинктера, язва эндокринного происхождения- гастринома).
← Назад
Источник
24 июня 20192668,6 тыс.
Язвенная болезнь 12-ти перстной кишки — заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных под ней тканях. Проявляется сильными болями в левой эпигастральной области, возникающими через 3-4 часа после еды, приступами «голодных» и «ночных» болей, изжогой, отрыжкой кислотой, часто рвотой. Наиболее грозные осложнения — кровотечение, прободение язвы и ее злокачественное перерождение.
Язвенная болезнь 12п. кишки
Язвенная болезнь двенадцатиперстной кишки – это хроническое заболевание, характеризующееся возникновением язвенных дефектов слизистой ДПК. Протекает длительно, чередуя периоды ремиссии с обострениями. В отличие от эрозивных повреждений слизистой, язвы представляют собой более глубокие дефекты, проникающие в подслизистый слой стенки кишки. Язвенная болезнь двенадцатиперстной кишки встречается у 5-15 процентов граждан (статистика колеблется в зависимости от региона проживания), чаше встречается у мужчин. Язва двенадцатиперстной кишки в 4 раза более распространена, чем язва желудка.
Причины развития
Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Однако инфицирование хеликобактериями не всегда приводит к развитию заболевания, в большинстве случаев имеет место бессимптомное носительство.
Факторы, способствующие развитию язвенной болезни двенадцатиперстной кишки:
- алиментарные нарушения – неправильное, нерегулярное питание;
- частые стрессы;
- повышенная секреция желудочного сока и пониженная активность гастропротективных факторов (желудочных мукопротеинов и бикарбонатов);
- курение, в особенности натощак;
- продолжительный прием лекарственных препаратов, имеющих ульцерогенный (язвогенерирующий) эффект (чаще всего это препараты группы нестероидных противовоспалительных средств – анальгин, аспирин, диклофенак и др.);
- гастринпродуцирующая опухоль (гастринома).
Язвы двенадцатиперстной кишки, возникающие в результате приема лекарственных средств или сопутствующие гастриноме, являются симптоматическими и не входят в понятие язвенной болезни.
Классификация язвенной болезни
Язвенная болезнь различается по локализации:
- ЯБ желудка (кардии, субкардиального отдела, тела желудка);
- пептическая пострезекционная язва пилорического канала (передней, задней стенки, малой или большой кривизны);
- язва двенадцатиперстной кишки (луковичная и постбульбарная);
- язва неуточненной локализации.
По клинической форме различают острую (впервые выявленную) и хроническую язвенную болезнь. По фазе выделяют периоды ремиссии, обострения (рецидив) и неполной ремиссии или затухающего обострения. Язвенная болезнь может протекать латентно (без выраженной клиники), легко (с редкими рецидивами), среднетяжело (1-2 обострения в течение года) и тяжело (с регулярными обострениями до 3х и более раз в год).
Непосредственно язва двенадцатиперстной кишки различается по морфологической картине: острая или хроническая язва, небольшого (до полусантиметра), среднего (до сантиметра), крупного (от одного до трех сантиметров) и гигантского (более трех сантиметров) размера. Стадии развития язвы: активная, рубцующаяся, «красного» рубца и «белого» рубца. При сопутствующих функциональных нарушениях гастродуоденальной системы также отмечают их характер: нарушения моторной, эвакуаторной или секреторной функции.
Симптомы язвенной болезни двенадцатиперстной кишки
У детей и лиц пожилого возраста течение язвенной болезни иногда практически бессимптомное либо с незначительными проявлениями. Такое течение чревато развитием тяжелых осложнений, таких как перфорация стенки ДПК с последующим перитонитом, скрытое кровотечение и анемия. Типичная клиническая картина язвенной болезни двенадцатиперстной кишки – это характерный болевой синдром.
Боль чаще всего умеренная, тупая. Выраженность боли зависит от тяжести заболевания. Локализация, как правило, с эпигастрии, под грудиной. Иногда боль может быть разлитой в верхней половине живота. Возникает зачастую ночью (в 1-2 часа) и после продолжительных периодов без приема пищи, когда желудок пуст. После приема пищи, молока, антацидных препаратов наступает облегчение. Но чаще всего боль возобновляется после эвакуации содержимого желудка.
Боль может возникать по несколько раз в день на протяжении нескольких дней (недель), после чего самостоятельно проходить. Однако с течением времени без должной терапии рецидивы учащаются, и интенсивность болевого синдрома увеличивается. Характерна сезонность рецидивов: обострения чаще возникают весной и осенью.
Осложнения язвенной болезни двенадцатиперстной кишки
Основные осложнения язвы двенадцатиперстной кишки – это пенетрация, перфорация, кровотечение и сужение просвета кишки. Язвенное кровотечение возникает, когда патологический процесс затрагивает сосуды желудочной стенки. Кровотечение может быть скрытым и проявляться только нарастающей анемией, а может быть выраженным, кровь может обнаруживаться в рвоте и проявляться при дефекации (черный или с кровавыми прожилками кал). В некоторых случаях произвести остановку кровотечения можно в ходе эндоскопического исследования, когда источник кровотечения иногда удается прижечь. Если язва глубокая и кровотечение обильное – назначают хирургическое лечение, в остальных случаях лечат консервативно, корректируя железодефицит. При язвенном кровотечении пациентам прописан строгий голод, питание парентеральное.
Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией.
Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Пенетрация язвы – это глубокий дефект, поражающий стенку кишки с проникновением в смежные органы (печень или поджелудочную железу). Проявляется интенсивной болью колющего характера, которая может локализоваться в правом или левом подреберье, иррадиировать в спину в зависимости от месторасположения пенетрации. При изменении положения боль усиливается. Лечение в зависимости от тяжести консервативное, либо – при отсутствии результата – оперативное.
Стеноз двенадцатиперстной кишки возникает при выраженном отеке изъязвленной слизистой или формировании рубца. При сужении просвета возникает непроходимость (полная или частичная) двенадцатиперстной кишки. Зачастую она характеризуется многократной рвотой. В рвотных массах определяется пища, принятая задолго до приступа. Также из симптоматики характерна тяжесть в желудке (переполнение), отсутствие стула, вздутие живота. Регулярная рвота способствует снижению массы тела и обменным нарушениям, связанным с недостаточностью питательных веществ. Чаще всего консервативное лечение ведет к уменьшению отечности стенок и расширению просвета, но при грубых рубцовых изменениях стеноз может приобрести постоянный характер и потребовать оперативного вмешательства.
Диагностика язвенной болезни двенадцатиперстной кишки
При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. При дуоденальном зондировании получают данные о состоянии среды ДПК.
Наиболее информативным методом диагностики является гастроскопия – эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки. Оно дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При эндоскопическом исследовании возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
При рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв. Для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест. При лабораторном исследовании крови можно обнаружить признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки проводится строго по назначению врача-гастроэнтеролога, самолечение недопустимо в связи с тем, что самостоятельный прием препаратов, способствующих избавлению от боли ведет стуханию симптоматики и латентному развитию заболевания, что грозит осложнениями. Медикаментозная терапия язвенной болезни двенадцатиперстной кишки включает в себя меры по эрадикации Helicobacter и заживлению язвенных дефектов (чему способствует понижение кислотности желудочного сока).
Для подавления хеликобактерной инфекции применяют антибиотики широкого спектра действия (метронидазол, амоксициллин, кларитромицин), проводят антибиотикотерапию с течение 10-14 дней. Для снижения секреторной деятельности желудка оптимальными препаратами являются ингибиторы протонной помпы – омепразол, эзомепразол, ланзопразол, рабепразол. С той же целью применяют средства, блокирующие Н2-гистаминовые рецепторы слизистой желудка: ранитидин, фамотидин. В качестве средств, понижающих кислотность желудочного содержимого, применяют антациды. Гелевые антациды с анестетиками эффективны и в качестве симптоматически препаратов – облегчают боль, обволакивая стенку кишки. Для защиты слизистой применяют гастропротективные средства: сукральфат, препараты висмута, мизопростол.
При неэффективности консервативного лечения или в случае развития опасных осложнений прибегают к оперативному лечению. Операция заключается в иссечении или ушивании язвы двенадцатиперстной кишки. При необходимости для понижения секреции проводят ваготомию.
Профилактика и прогноз язвенной болезни двенадцатиперстной кишки
Меры профилактики развития язвенной болезни двенадцатиперстной кишки:
- своевременное выявление и лечение хеликобактерной инфекции;
- нормализация режима и характера питания;
- отказ от курения и злоупотребления алкоголем;
- контроль за принимаемыми лекарственными средствами;
- гармоничная психологическая обстановка, избегание стрессовых ситуаций.
Неосложненная язвенная болезнь при должном лечении и соблюдении рекомендаций по диете и образу жизни имеет благоприятный прогноз, при качественной эрадикации – заживление язв и излечение. Развитие осложнений при язвенной болезни утяжеляет течение и может вести к угрожающим жизни состояниям.
Источник
 Перфоративная, или прободная, язва двенадцатиперстной кишки является острой патологией желудочно-кишечного отдела, которая при отсутствии своевременного надлежащего лечения может иметь губительные последствия. Заболевание сопровождается возникновением сквозного отверстия в кишке, из-за чего ее содержимое попадает в полость живота. Это приводит к развитию перитонита и необходимости хирургического вмешательства.
Перфоративная, или прободная, язва двенадцатиперстной кишки является острой патологией желудочно-кишечного отдела, которая при отсутствии своевременного надлежащего лечения может иметь губительные последствия. Заболевание сопровождается возникновением сквозного отверстия в кишке, из-за чего ее содержимое попадает в полость живота. Это приводит к развитию перитонита и необходимости хирургического вмешательства.
Причины возникновения и факторы риска
Прободная язва 12-перстной кишки не относится к отдельному виду язвенной болезни, а считается ее опасным осложнением, которое характеризуется перфорацией стенок кишечника. Сквозные отверстия пропускают остатки пищи в брюшную полость, что приводит к постоянному раздражению и нарушению бактериальной природы брюшины. На фоне этого происходит инфицирование организма, которое требует немедленной операции.
Проявление острой язвы более характерно для передней стенки дуоденального отростка двенадцатиперстной кишки. Чаще всего раны не превышают размера 3 мм, в редких случаях достигают 10 мм.
 Наиболее частой причиной возникновения прободной язвы двенадцатиперстной кишки является несвоевременное обнаружение и бессимптомное протекание простой язвы, которая в результате разъедает стенки кишки до состояния перфорации. К частым признакам обострения болезни относят пренебрежение советами и наставлениями врача, отказ от диеты и вредных привычек. Бывают ситуации, когда перфоративная язва развивается на фоне сезонных обострений: заболевания ЖКТ усугубляются в осенне-весенний период.
Наиболее частой причиной возникновения прободной язвы двенадцатиперстной кишки является несвоевременное обнаружение и бессимптомное протекание простой язвы, которая в результате разъедает стенки кишки до состояния перфорации. К частым признакам обострения болезни относят пренебрежение советами и наставлениями врача, отказ от диеты и вредных привычек. Бывают ситуации, когда перфоративная язва развивается на фоне сезонных обострений: заболевания ЖКТ усугубляются в осенне-весенний период.
Привести к прободению язвы 12-перстной кишки могут следующие негативные моменты:
- Увеличение кислотности желудочного сока из-за неправильного питания или обострения других заболеваний желудка.
- Резкие скачки давления.
- Отказ от диеты и регулярное употребление нездоровой пищи (жареное, жирное, продукты, содержащие вредные химические добавки и красители).
- Наличие вредных привычек — курение, наркотики, алкоголь.
- Регулярный прием нестероидных медицинских препаратов, которые оказывают негативное влияние на желудок (Аспирин, Диклофенак, Ибупрофен, Кеторол и др.).
- Сильное эмоциональное и нервное потрясение.
- Генетическая предрасположенность.
- Заражение Хеликобактер пилори.
- Несоблюдение режима питания при язвенной болезни.
- Чрезмерная физическая активность после еды.
Дополнительно на истощение и ослабление защитных функций кишечника влияет нарушение гормонального фона и баланса питательных веществ в организме.
Классификация
Классификация прободения язвы двенадцатиперстной кишки осуществляется по нескольким основным параметрам. По виду выделяют:
- прободение хронической язвы;
- перфорацию острой фазы заболевания.
По типу возникновения болезни различают:
- Типичное развитие, при котором пищевые массы попадают в полость живота. Заболевание проходит 3 основных этапа — сильнейший болевой шок, за ним следуют период улучшения самочувствия (ложное благополучие), а затем происходит развитие острого перитонита.
- Атипичное развитие — ему присуще прикрытое прободение, при котором сквозная рана заслоняется другим органом, что, в свою очередь, препятствует вытеканию содержимого кишечника в брюшную полость. Но при этом переработанная пища попадает в сальник или спаечные области, что приводит к кровотечению.
В зависимости от вида заболевания существенно разнятся симптомы и дальнейший ход лечения. Для первого варианта характерны сильные болевые ощущения, которые выражаются даже при пальпации. Во втором варианте из-за прикрытия перфорации симптомы могут характеризовать ряд других заболеваний, что усложняет постановку диагноза.
Как показывает статистика, более чем в 80% случаев прободение происходит в стенках луковицы 12-перстной кишки. Также заболеванию чаще подвергается молодое население, для пожилых людей характерна язва желудка.
Симптоматика
На разных стадиях перфоративной язвы 12-перстной кишки симптомы могут разниться. Для первой фазы характерно вытекание дуоденального содержимого в брюшину, что сопровождается сильным болевым синдромом. В зависимости от силы потока и размера перфорации период может длиться 3-6 часов. Боль способна отдавать в зону малого таза. Если пациент недавно принимал пищу, может возникнуть рвота с частичками желчи и крови. Дополнительно наблюдается снижение пульса и артериального давления, общая бледность и тонус мышц брюшной полости.
 Во время второй фазы наступает ложное улучшение самочувствия, показатели приходят в норму, но при этом наступает ощущение жажды, сухости в ротовой полости, язык меняет цвет. На последней стадии состояние пациента ощутимо ухудшается, повышается температура тела, вздувается живот, начинается рвота. При пальпации можно ощутить жидкость в брюшине.
Во время второй фазы наступает ложное улучшение самочувствия, показатели приходят в норму, но при этом наступает ощущение жажды, сухости в ротовой полости, язык меняет цвет. На последней стадии состояние пациента ощутимо ухудшается, повышается температура тела, вздувается живот, начинается рвота. При пальпации можно ощутить жидкость в брюшине.
Диагностика
Первичный осмотр проводит лечащий врач. Он снимает основные показатели — температуру тела, пульс и давление, проводит внешний осмотр пациента и совершает пальпацию области живота и грудины. Только после этого выдается направление на последующее обследование.
Клинические данные
Сразу же после первичного осмотра доктор назначает ряд клинических исследований, которые включают:
- Стандартный анализ крови — позволяет выявить лейкоцитоз (при прободении наблюдается сдвиг равенства влево), возрастание скорости оседания эритроцитов и определить зернистость нейтрофилов.
- Анализ мочи — выявляет повышенное содержание белка, что говорит о нарушении работы внутренних органов.
- Биохимия крови — при перфорации кишки показывает увеличение количества мочевины, глобулина, билирубина, аланиевой аминотрансферазы и др.
Осмотр с применением пальпации и аускультации
Во время осмотра сложность постановления диагноза заключается в том, что тонус живота и грудного отдела может свидетельствовать о ряде других заболеваний внутренних органов. Явное наличие жидкости в брюшной полости прощупывается только на 3 фазе течения заболевания. На второй фазе и при атипичной форме перфорации можно нащупать опущение кишки при ректальном осмотре.
 Рентгенологическая диагностика
Рентгенологическая диагностика
Для выявления обострения язвенной болезни применяют рентгенологическое исследование с введением контрастного вещества. Перфорированная язва двенадцатиперстной кишки проявляется в виде дефекта стенки, обнаруживается стеноз (смесь из бария просачивается через отверстие, и это сразу же отображается на рентгене).
Эндоскопическая диагностика
 Гастроскопическая процедура слизистой оболочки желудка и кишечника позволяет узнать месторасположения язвы, ее размер и морфологические особенности, дает информацию о наличии кровотечений и рубцевании тканей. При эндоскопическом исследовании можно взять образцы материалов из желудка и дуоденального отдела двенадцатиперстной кишки для биопсии и гистологического исследования.
Гастроскопическая процедура слизистой оболочки желудка и кишечника позволяет узнать месторасположения язвы, ее размер и морфологические особенности, дает информацию о наличии кровотечений и рубцевании тканей. При эндоскопическом исследовании можно взять образцы материалов из желудка и дуоденального отдела двенадцатиперстной кишки для биопсии и гистологического исследования.
Для того чтобы найти или исключить инфицирование бактерией Хеликобактер пилори, назначают анализ на полимерно-цепную реакцию и дыхательный тест.
Электрокардиограмма (ЭКГ)
Прободение язвы сопровождается сильными болями в эпигастральной области, похожими на удары ножа. Такие же симптомы характерны для инфаркта, поэтому в целях исключения одного из заболеваний лечащий врач может назначить ЭКГ. Она помогает оценить изменения в миокарде. При перфорации язвы кишечника полученные данные не меняются. Такое исследование дает результаты только на вторые сутки после перфорации.
УЗИ
Ультразвуковое исследование брюшной полости во время прободения язвы помогает выявить воспалительный процесс и оценить интенсивность ее наполнения, определить количество и характер жидкости. В дополнение к этому на экране можно увидеть непосредственно саму перфорацию, которая отображается в виде правильного или неправильного конуса. УЗИ могут назначить для подтверждения или опровержения неоднозначных данных после рентгеновского исследования.
Определить месторасположение язвы с помощью ультразвука будет сложно, если желудок и кишечник пациента заполнены. Поэтому иногда перед процедурой назначают медикаментозное очищение данных органов.
Лабораторные исследования
Лабораторные исследования помогают исключить ряд других тяжелых заболеваний, которые имеют сходную симптоматику. К ним относятся острая фаза холецистита, почечная и печеночная колики, инфаркт, разрыв опухолей внутренних органов, воспаление аппендицита, хронический панкреатит и др.
Диагностическая лапароскопия
Если использование прочих методов не помогло установить однозначный диагноз, применяют хирургический метод диагностики — лапароскопию. Врачи делают на животе два небольших отверстия размером 5-15 мм, полость наполняют газом и вводят специальные трубки с видеокамерой на конце. Данный метод позволяет детально изучить полость живота и все органы, которые в ней находятся.
 Данное исследование считается самым эффективным, но требует погружения пациента в состояние наркоза, что несет за собой некоторые риски.
Данное исследование считается самым эффективным, но требует погружения пациента в состояние наркоза, что несет за собой некоторые риски.
Лечение прободной язвы
Методы лечения при перфоративной язве 12-перстной кишки делятся на 2 вида:
- консервативное;
- оперативное.
Однако, учитывая, что для заболевания характерны тяжелые инфекционные последствия, длительный консервативный метод применяется крайне редко. Чаще всего после первичного осмотра у врача пациентов направляют на срочную госпитализацию в отделение хирургии и уже там проводят дополнительные процедуры и исследования.
При подозрении на прободную язву больному назначают ингаляции кислорода и вливание инфузионных препаратов, чтобы восполнить текущие потери организма. Применять в лечении анальгетики, особенно те, которые имеют наркотическую природу, не рекомендуется. Они могут негативно сказаться на состоянии пациента и направить врачей по ложному следу.
Консервативное лечение
 Консервативная методика исключает возможность операции, лечение проводится медикаментозно. Основное действие препаратов направлено на локализацию и устранение бактерии Хеликобактер пилори, которая является причиной язвенной болезни.
Консервативная методика исключает возможность операции, лечение проводится медикаментозно. Основное действие препаратов направлено на локализацию и устранение бактерии Хеликобактер пилори, которая является причиной язвенной болезни.
Схема лечения следующая:
- В течение 2 недель принимаются сильные антибиотики, которые устраняют бактерию и выводят отходы ее жизнедеятельности (Амоксициллин, Метронидазол и др).
- Для восстановления секреторной деятельности желудка применяются препараты, которые понижают кислотность и блокируют гистаминовые рецепторы слизистой оболочки (Омепразол, Ранитидин, Ланзопразол и т.д.).
- Для снятия болевых синдромов назначают гелевые антациды и местные анестетики.
- В качестве защитного механизма для слизистой кишки принимают висмут, Мизопростол и их производные.
Лечение назначается только врачом, самопроизвольный прием препаратов может нанести непоправимый вред организму и усугубить течение болезни.
Хирургическое лечение
 Заключается в проведении операции лапаротомии. Больного вводят в состояние общего наркоза, вскрывают живот путем проведения продольного разреза мышц брюшной полости. В это время из организма могут выйти остатки скопившегося воздуха и газы, о чем сообщит характерный звук. Кроме того, в пустотах брюшной полости может обнаружиться мутная жидкость с серо-зеленоватым оттенком. Ее удаляют специальным отсосом.
Заключается в проведении операции лапаротомии. Больного вводят в состояние общего наркоза, вскрывают живот путем проведения продольного разреза мышц брюшной полости. В это время из организма могут выйти остатки скопившегося воздуха и газы, о чем сообщит характерный звук. Кроме того, в пустотах брюшной полости может обнаружиться мутная жидкость с серо-зеленоватым оттенком. Ее удаляют специальным отсосом.
При дальнейшем обследовании двенадцатиперстной кишки хирурги ищут пораженный язвой участок, он выделяется на общем фоне белым цветом. Размеры язвы могут достигать 30 мм. Перфорированный участок располагается ближе к центру, чаще всего его диаметр не превышает 5 мм. Наличие спаек в кишечнике несколько усложняет поле обзора хирургам, поэтому они начинают искать прокол вручную. Затем язву ушивают.
Показания к определенным видам операций
Техника проведения хирургического вмешательства обусловлена общим состоянием пациента, а также некоторыми особенностями протекания заболевания. При наличии перитонита лечение усугубляется возможным поражением других внутренних органов и образованием абсцесса, что может привести к летальному исходу. Хирургическое вмешательство проводится в кратчайшие сроки для того, чтобы повысить шансы на выздоровление пациента.
Вовремя проведенная операция и курс послеоперационного лечения помогают избавиться от заболевания и восстановиться в быстрые сроки. Язве кишечника чаще подвергаются люди 20-40 лет. Состояние может быть обусловлено неправильным питанием и частыми стрессами. Однако в таком возрасте возрастает шанс на полное выздоровление и отсутствие рецидивов в будущем.
Люди пожилого возраста реже сталкиваются с таким осложнением, однако из-за склонности к повторным обострениям и повреждения мягких тканей кишечника хирург может принять решение о резекции органа.
Осложнения операционных вмешательств
Если пренебрегать приписанным лечением и нарушать диету, могут развиться следующие обострения заболевания:
- Стеноз, который сопровождается сужением переходника от желудка к кишечнику. Из-за этого пища не проходит в кишку и скапливается в желудке, провоцируя постоянные рвоты, вздутие и изжогу. Медикаментозное лечение редко помогает, поэтому требуется еще одна операция.
- Кровотечение считается наиболее распространенным осложнением, которое сопровождается выделением крови с калом, существенной потерей и заражением крови.
- Малигнизацией называется преобразование язвенных клеток в злокачественные опухоли. Спасти жизнь может только резекция пораженной области и медикаментозное лечение.
Профилактика
Во время послеоперационного периода пациенту приписывается диета, от соблюдения которой зависит его восстановление и дальнейшее здоровье. Строгое соблюдение режима распространяется на первые 4 месяца. Затем, после консультации у врача, можно будет вводить новые продукты.
 Режим питания ограничивается следующими правилами:
Режим питания ограничивается следующими правилами:
- дневная норма распределяется на 5 приемов пищи;
- все блюда переводятся в состояние пюре блендером;
- запрещено употреблять жареные, острые или соленые блюда, предпочтение отдается вареной и паровой еде;
- простые углеводы полностью выводят из рациона.
Уже на 2-3 день после операции разрешено пить воду без газа, слабый чай, кисель и отвар шиповника, есть бульоны и жидкие каши. Еще через день вводят творог, вареные яйца и супы-пюре на овощном бульоне. Через 2 недели вводят паровые котлеты и рыбу, творожные запеканки. Через месяц можно в небольшом количестве пить кефир и йогурт.
После полного восстановления запрещается включать в рацион копченую, консервированную и острую пищу.
Источник
