Отмена препарата при эпилепсии

Эти данные, безусловно, благоприятны для большинства пациентов с вновь диагностированной эпилепсией. Однако они приводят к сложному вопросу: целесообразно ли продолжать прием АЭП после достижения ремиссии?
Эпилепсия — самое частое серьезное нарушение деятельности мозга и одно из самых распространенных приступообразных расстройств.2
Целью лечения эпилепсии является полное прекращение припадков без нервно–психических и соматических побочных явлений. Оно достигается приемом антиэпилептических препаратов (АЭП) с обеспечением постоянной адекватной их концентрации в крови.
Как правило, АЭП делят на группы согласно периоду выхода на рынок — традиционные (базовые) препараты и, так называемые, новые препараты, полученные относительно недавно (для эпилептологии к ним относят препараты, появившиеся на рынке 10-20 лет назад).3 Также АЭП можно разделить по механизму действия: блокаторы натриевых каналов, влияющие на ГАМК, блокаторы кальциевых каналов, модуляторы синаптических везикул протеина 2А и препараты с множественным механизмом действия.4
К препаратам с множественным механизмом действия относятся:
- Препараты на основе топирамата, действие которого в основном заключается в увеличении тормозящего действия ГАМК на нервные клетки;4
- Препараты на основе вальпроевой кислоты, которая увеличивает количество ГАМК в центральной нервной системе. Нужно отметить, что изучение действия вальпроевой кислоты продолжается. Предполагается, что она обладает комплексным механизмом действия.4
«Подбор противоэпилептических препаратов зависит от очень многих факторов. В первую очередь обращают внимание на вид эпилепсии и тип приступов. Далее подбираются препараты по наличию каких–либо побочных эффектов и соматическому состоянию. После анализа всех факторов назначают препарат», — говорит Олег Валерьевич Беляев, к.м.н., главный врач медицинского центра неврологии, диагностики и лечения эпилепсии «ЭпиЦентр».
При достижении целей лечения и отсутствия эпилептических приступов и стабильной ремиссии на протяжении более двух лет, появляется вопрос о необходимости прекращения приема АЭП.
Решение об отмене антиэпилептических препаратов должно быть индивидуальным и приниматься только после оценки всех факторов риска и пользы для пациента. «Прекращение терапии возможно после не менее трех лет клинико–электроэнцефалографической ремиссии», — отмечает Бахтин Игорь Станиславович, врач–невролог ГБУЗ «Детская краевая клиническая больница» Министерства здравоохранения Краснодарского края, эпилептолог.
При отмене терапии необходимо принимать во внимание следующие факторы:5,6
- Период ремиссии перед отменой АЭП должен быть не менее 2–х лет для пациентов детского и юношеского возраста. Для взрослых пациентов предпочтителен более длительный период — порядка 3-4 лет;
- Нет повышенного риска эпилептического статуса или смерти при плановой отмене АЭП;
- У пациента не диагностирована юношеская миоклоническая эпилепсия (ЮМЭ);
- Отсутствует риск развития фармакорезистентной эпилепсии после отмены АЭП;
- Не выявлена симптоматическая этиология;
- Отсутствует олигофрения;
- Не выявлено неврологического дефицита;
- Нет структурных нарушений на МРТ;
- Отсутствуют полиморфные приступы.
Факторами высокого риска для рецидива служат:6
- Неонатальные или сложные фебрильные приступы;
- Большое количество приступов до наступления ремиссии;
- Длительное течение эпилепсии;
- Короткий период ремиссии.
Нужно понимать, что отмену АЭП рекомендуется проводить крайне медленно, с поэтапным уменьшением дозы небольшими частями7. При более быстрой отмене АЭП частота рецидивов увеличивается.7 Кроме того, быстрая отмена АЭП повышает риск возникновения приступов, непосредственно связанных с эффектом отмены некоторых АЭП.7
Как правило, отмена проводится постепенным снижением, шагами по 1/8 суточной дозы на протяжении 3–12 месяцев.8-10 При более доброкачественных эпилепсиях рекомендуется выбирать темп ближе к 3–м месяцам, при остальных — ближе к году.8-10 В течение этого периода больному периодически (раз в 2–3 месяца) рекомендуется проводить контрольные исследования ЭЭГ. 8-10 Появление патологической активности является показанием для возвращения на предшествующий уровень доз и отказ от попыток отмены по крайней мере на год.8-10
При отмене АЭП необходимо учитывать тот факт, что всегда существует риск рецидива эпилептических приступов. Поэтому, принимая решение об отмене, врач должен не только полагаться на оценку рисков возникновения рецидива заболевания, но и в обязательном порядке обсуждать с пациентом все возможные варианты развития событий. При этом крайне важно, чтобы пациенту была предоставлена максимально полная информация о возможных последствиях отмены терапии.
О Санофи
Санофи — глобальная биофармацевтическая компания, миссия которой — оказывать поддержку тем, кто сталкивается с различными проблемами со здоровьем.
С помощью наших вакцин мы стремимся защищать людей от болезней, а наши препараты помогают облегчить течение многих заболеваний и повысить качество жизни как пациентов с редкими, так и распространенными хроническими заболеваниями.
Более 100 тысяч сотрудников Санофи в 100 странах мира ежедневно работают для того, чтобы превращать научные инновации в конкретные решения в области здравоохранения.
_____
1. Patrick Kwan, Martin J. Brodie CNS Spectr. Vol 9, No 2. 2004.
2. Эпилепсия. Информационный бюллетень. // Всемирная организация Здравоохранения. от 8.02.2018.
[URL]: https://www.who.int/ru/news-room/fact-sheets/detail/epilepsy , дата обращения 03.12.2018
3.»Old» Versus «New» Antiepileptic Drugs (https://www.psychiatrictimes.com/articles/old-versus-new-antiepileptic-drugs)
4. Фармакология. Учебник — Харкевич Д.А. — 2015 год — 760 с.
5. М.А.Ямин, О.В.Беляев, Волгоград, 21/09/18
6. Rathore C, Paterson R. Stopping antiepileptic drugs in patients with epilepsy in remission: why, when and how? Neurol India. 2014 Jan-Feb;62(1):3-8.
7.Миронов М.Б., Мухин К.Ю., Петрухин А.С., Холин А.А. Контроль эффективности лечения пациентов с юношескими формами идиопатической генерализованной эпилепсии и состояние «псевдоремиссии». Журн неврол психиатр 2005;105(8):24–8.
8. Воронкова К.В., Петрухин А.С., Пылаева О.А., Холин А.С. Рациональная антиэпилептическая фармакология. Руководство для врачей. М: Бином пресс 2008; 192.
9. Deckers C.L., Knoester P.D., de Haan G.J. et al. Selection criteria for the clinical use of the newer antiepileptic drugs. CNS Drugs 2003; 17: 405— 421.
10. Lynch B.A., Lambeng N., Nocka K. et al. The synaptic vesicle protein SV2A is the binding site for the antiepileptic drug levetiracetam. Proc Natl Acad Sci USA 2004; 101: 9861—9866.
Соб. инф. МА
Источник
Нужно учитывать, что лечение не всегда может стать эффективным сразу после начала приема антиэпилептического препарата. Дело в том, что доза препарата в начале лечения повышается медленно, эффективность препарата связана с его концентрацией в крови, а стабильная концентрация препарата в крови достигается, постепенно (и не сразу после достижения желаемой суточной дозы препарата). При редких приступах нужно длительное наблюдение, чтобы решить вопрос о том, эффективно ли лечение. Так, если приступы наблюдаются 1 раз в 6 месяцев, то необходимо отсутствие приступов в течение 12 месяцев для того, чтобы лечение считалось эффективным. Конечно, если приступы частые, результат лечения будет виден быстрее. Длительность периода, в течение которого оценивается эффективность лечения (после достижения терапевтической дозы препарата) должна составлять не менее 5–6 межприступных интервалов. Однако, не следует делать преждевременных выводов (и никогда не пытайтесь отменить препарат самостоятельно!), если в начале приема препарата создается впечатление, что он «не действует».
Иногда лечение оказывается не эффективным, если диагноз был установлен не верно и больной страдает другим заболеванием, внешне напоминающим эпилепсию. В каждом возрасте есть свои заболевания, которые нужно отличать от эпилепсии. Если возникнет подозрение, что диагноз не верен, проводится дополнительное обследование для его уточнения.
Что называют резистентной эпилепсией?
Несмотря на то, что в большинстве случаев полное прекращение приступов возможно на фоне приема первого, правильно подобранного препарата (препарата первого выбора) в монотерапии, у некоторых больных (около 1/3 всех случаев) ни лечение разными АЭП в монотерапии, ни политерапия с применением разных комбинаций препаратов не позволяет избавить больного от приступов и даже существенно снизить их частоту. В этих случаях говорят о резистентной к лечению (т. е., не поддающейся лечению) эпилепсии. Такие больные вынуждены пробовать многочисленные комбинации препаратов, но все остается безуспешным. Однако, появление в последнее десятиление новых АЭП (с другим механизмом действия, принципиально отличающимся от действия традиционных препаратов), таких как леветирацетам (кеппра), топирамат, ламотриджин позволило решить эту проблему у многих больных, длительно и безуспешно получавших лечение по стандартной схеме. Возможно, появление других новых препаратов в будущем приведет к еще большему снижению доли больных с резистентной эпилепсией.
Причины резистентности очень многогранны. Существуют наследственные механизмы, определяющие ответ на лечение, которые активно изучаются в настоящее время. Известны тяжелые формы эпилепсии (например, синдром Леннокса-Гасто), для которых резистентность к лечению характерна и встречается у большинства больных. Некоторые фокальные формы эпилепсии, в основе которых — изменение структуры мозга, могут плохо отвечать на терапию. Например, это касается пороков развития коры головного мозга, проявляющихся в виде эпилепсии. В таких случаях, если медикаментозное лечение не эффективно, у части больных (с локализованным очагом эпилептической активности в коре мозга) возможно успешное хирургическое лечение эпилепсии. Хирургическое лечение, наряду с медикаментозной терапией, в настоящее время занимает важные позиции в лечении эпилепсии. Методы хирургического лечения постоянно совершенствуются, опыт проведения подобных операций становится все более обширным, однако, хирургическое лечение показано только части больных с приступами, требует тщательного предоперационного обследования и взвешенного решения.
Ссылка на сайт —- https://epileptologhelp.ru/epilepsy/epilepsy-therapy/e..
Источник
Отмена антиэпилептических препаратов при эпилепсии. Риск развития эпилепсии
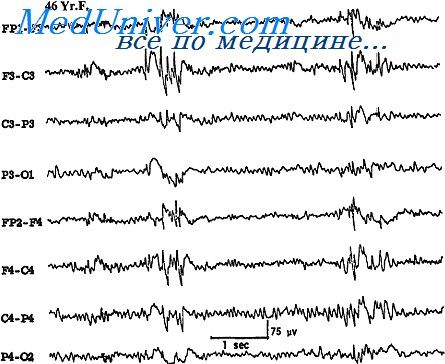
Результаты электроэнцефалографического исследования в сопоставлении с клиническими данными являются существенными критериями для диагностики заболевания, подбора адекватной терапии и контроля за эффективностью лечения. Даже при стойкой медикаментозной ремиссии и в отсутствие эпилептической активности на ЭЭГ отмена антиэпнлептических препаратов (АЭП) может сопровождаться возвратом эпилептической активности на ЭЭГ.
В связи с этим для контроля за эффективностью терапии приходится временно отменять АЭП. При этом возникает та или ниая степень риска развития эпилептических припадков. Вопрос о длительности периода отмены АЭП должен решаться сугубо индивидуально. Если больной получает АЭП с коротким периодом полужизни (гексамидин, бензонал, карбамазепин), то достаточно не принимать препарат в день исследования. АЭП с медленным метаболизмом (фенобарбитал, сукцинимнды, дифении) как минимум должны быть отменены накануне вечером и в день регистрации ЭЭГ. Однако и здесь подход должен быть сугубо индивидуальным. Запись ЭЭГ на фоне приема АЭП, особенно при полипрагмазин п значительных дозах препаратов, даже в случае неэффективности лечения нередко не позволяет выявить эпилептическую активность. При этом могут отсутствовать нормальные ритмы ЭЭГ н регистрироваться диффузная медленная активность.
Оценивая представленные данные в целом, следует подчеркнуть, что применение различных методов активации эпилептической активности значительно повышает информативность электроэнцефалографии при эпилепсии.
Риск развития эпилепсии
На современном этапе борьбы с эпилепсией важно выявить ковтингенты, составляющие группы повышенного риска. Именно эти группы нуждаются в обследовании, наблюдении, а в ряде случаев и превентивном лечении. Далее будут рассмотрены факторы риска заболевания эпилепсией.
Таким образом, в происхождении заболевания рассматриваются два слагаемых—предрасположенность н поражение мозга. Риск заболевания эпилепсией для родственников больных эпилепсией превышает общепопуляционный в 2—8 раз. Можно согласиться с мнением А. В. Утина (1982) о том, что наследственные факторы имеют определенное значение для развития эпилепсии даже при очевидном органическом генезе заболевания.
Электрографическим выражением генетического фактора повышенной эпилептической готовности считаются пик-волновые разряды частотой 3 в секунду, а у детей пароксизмальный билатерально-синхронный тета-рити. Проведенные нашей аспиранткой А. Гедековой исследования показали, что наследуется определенный нейрофизиологический тип, характеризующийся повышением мощности по всем основным спектрам ЭЭГ, в особенности тета-диапазона.
Роль наследственного фактора может быть большей или меньшей в зависимости от клинической формы эпилепсии. По нашим данным, прямая (эпилепсия у отца, матери, деда, бабки) и непрямая (эпилепсия у тетки, дяди) наследственная отягощенность максимально часто наблюдается при ПГЭ (17,85%). На втором месте стоит эпилепсия, которую не удалось с достоверностью отнести к определенной форме заболевания (НЭ — 11,04%). Далее идет ВЭ (8,38%), затем ДЭ и ПИЭ (соответственно 4,35 и 3,3%).
Если учесть распространенность эпилепсии в популяции (0,5—1%), то станет очевидно, что наследственная отягощенность больных этим заболеванием превосходит таковую в популяции в широком диапазоне—от 2—3 до 9—18 раз.
— Также рекомендуем «Генетические причины эпилепсии. Органические поражения мозга при эпилепсии»
Оглавление темы «Диагностика и причины эпилепсии»:
1. Вызванная биоэлектрическая активность. Пневмоэнцефалографическое исследование при эпилепсии
2. Оценка пневмоэнцефалограмм при эпилепсии. Арахноидит при эпилепсии
3. Томография при эпилепсии. ЭхоЭГ при эпилепсии
4. Методы активации эпилептических приступов. Фотостимуляция при эпилепсии
5. Фармакологическая активация при эпилепсии. Темновая адаптация при эпилепсии
6. Сонная активация при эпилепсии. Депривация сна при эпилепсии
7. Отмена антиэпилептических препаратов при эпилепсии. Риск развития эпилепсии
8. Генетические причины эпилепсии. Органические поражения мозга при эпилепсии
9. Функциональное состояние мозга при эпилепсии. Опухоли как причина эпилепсии
10. Сон как причина эпилепсии. Пароксизмальные нарушения в детском возрасте при эпилепсии
Источник
Здравствуйте, проект «Не Бойся». Я страдаю эпилепсией с подросткового возраста, у меня 3 года нет приступов, но таблетки я все равно пью! Когда можно прекратить прием препаратов? Каков процент риска?
Проинформируйте, пожалуйста. Заранее благодарна. Алена.
Информация для пациентов с эпилепсией и их родителей.
Отмена терапии всегда имеет риск рецидива приступов. Однако этот риск может быть больше или меньше, его надо правильно рассчитать. Для расчета используют несколько ключевых факторов.
1. Время ремиссии.
Это важно, но не очень. После двух лет совсем не важно, то есть два года человек в ремиссии не препаратах или десять — на прогноз отмены терапии это влиять не будет.
2. Форма эпилепсии и тип приступа.
Это крайне важный фактор. Наверно самый основной. Так при ролландической эпилепсии или детской абсансной эпилепсии в конце концов все пациенты прекратят прием препаратов без ухудшения состояния. При юношеской миоклонической эпилепсии и при юношеской абсансной эпилепсии риск рецидива всегда будет составлять 75-99%, что определяет постоянный пожизненный прием препаратов. При приобретенных эпилепсиях взрослого возраста риск рецидива составит не меньше 75%.
3.Наличие эпилептогенных повреждений мозга на МРТ резко увеличивает риск рецидива.
4. Сохранение эпиактиности на ЭЭГ резко увеличивает риск рецидива приступов при отмене лечения.
5. Отмена терапии у пациентов с задержкой психоречевого развития увеличивает риск рецидива приступов.
6. Наличие сложных парциальных приступов в структуре заболевания тоже увеличивает риск рецидива приступов.
7. Если пациент вышел в ремиссию принимая два препарата, то это так же увеличивает риск рецидива при отмене терапии.
Рецидив приступов — это не только проявление эпилепсии, но и повышение уровня тревоги у пациента и родственников, повышение риска травм. И 10% пациентов к сожалению, не имеют эффекта при возвращении ранее успешной схемы лечения.
Из этого следует, что эпилепсия — это хроническое заболевание, у большинства пациентов требует многолетней, чаще даже пожизненной поддерживающей терапии и имеющее много индивидуальных особенностей течения.
Быстро достичь успеха можно только одним способом — лечиться в специализированной клинике под наблюдением квалифицированного специалиста.
Не бойтесь эпилепсии!
Доктор проекта «Не Бойся», В.О. Генералов.
https://www.facebook.com/Planetamed-553867398065394/
Свежие записи
- Фиолетовый цвет надежды. Эпилепсия.
- У людей с эпилепсией повышенный риск развития COVID-19 (коронавирус)?
- Дают ли инвалидность при эпилепсии в 2020 году: какую группу могут установить и в каком случае.
- «Человек с невероятным мозгом»
- Международный день эпилепсии — 10 февраля 2020 года.
- Мягкие защитные шлемы Ribcap в России. «ВрачДома»
- Названы опасные для людей с эпилепсией продукты и напитки.
- «Нам повезло, что он у нас есть»: чудо — ребенок появился на Рождество.
- В Санкт-Петербурге начали выдавать незарегистрированные лекарства детям с эпилепсией.
- С наступающим Новым 2020 Годом!
This entry was posted on Воскресенье, Февраль 28th, 2016 at 11:08 пп
and is filed under Общее.
You can follow any responses to this entry through the RSS 2.0 feed.
You can skip to the end and leave a response. Pinging is currently not allowed.
Источник
Прекращение медикаментозного лечения эпилепсии
Страдающие эпилепсией дети и их родители, а также взрослые больные, несомненно, хотят знать, когда можно отказаться от приема медикаментов, если припадки отсутствовали в течение 2 — 3 лет. Каков при этом риск рецидивов, следует ли прекращать медикаментозное лечение очень медленно и имеет ли большое значение скорость этого процесса? Как видно на рис. 7.1, у 50 % вошедших в выборку людей через 20 лет после постановки диагноза эпилепсии никаких припадков при отсутствии приема противоэпилептических препаратов не будет наблюдаться по крайней мере 5 лет, а многие прекратят их прием гораздо раньше. Что можно в данном случае рекомендовать?
Прежде всего следует признать, что многие люди весьма обеспокоены вероятностью возобновления припадков, и не последнюю роль здесь играет то, что при возникновении хотя бы одного припадка будет запрещено пользоваться еще год восстановленными водительскими правами. Тем не менее во избежание потенциальных неблагоприятных эффектов в результате очень длительного приема лекарств представляется целесообразным попробовать отказаться от них. Что касается детей, то в связи с непрерывным медикаментозным лечением могут возникнуть опасения по поводу возможного его влияния на их умственные способности и успеваемость. Женщины детородного возраста могут испытывать тревогу из-за потенциального воздействия противоэпилептических лекарств на внутриутробное развитие своих будущих детей.
Факторы, указывающие на значительный риск возобновления припадков в результате прекращения приема противоэпилептических лекарственных средств, включают наличие эпилептического синдрома (вероятность рецидивов особенно высока при ювенильной миоклонической форме) и продолжительность заболевания, число уже имевшихся тонико-клонических припадков и необходимость принимать несколько противоэпилептических препаратов до достижения,достаточного контроля. Наличие всех этих факторов позволяет говорить о «трудноизлечимой» эпилепсии, поэтому совсем не удивительно, что при отказе от лекарств припадки возобновляются.
Иногда при принятии решения о том, когда именно следует отменить прием лекарств, может оказаться полезной ЭЭГ, но это относится только к детям, у которых, как оказалось, наличие персистирующей генерализованной активности в виде пиковых волн повышает вероятность рецидивов. Данные о взрослых гораздо менее впечатляющие, но можно предположить, что ЭЭГ с выраженными аномалиями, указывающими на обширные повреждения нервных клеток, свидетельствует о гораздо большей вероятности дальнейших припадков. Однако обнаружение какой-либо аномалии вовсе не означает обязательного возобновления припадков, а ее отсутствие не гарантирует их прекращения. По этой причине многие специалисты, решая вопрос о прекращении химиотерапии, не прибегают к помощи ЭЭГ, а исходят из типа припадков или эпилептического синдрома, а также из промежутка времени, в течение которого у пациента не было припадков.
Вообще, если принимается решение об отмене противоэпилептических препаратов, ее следует осуществлять постепенно — примерно в течение от 2 — 3 месяцев до 1 года. Это особенно важно в отношении фенобарбитала и препаратов бензодиазепиновой группы (например, диазепама, или Valium, и клобазама, или Frisium); резкая отмена этих препаратов может привести к серии припадков — аналогично тому, что происходит с человеком, многие годы злоупотреблявшим алкоголем и внезапно бросившим пить.

Источник
