Послеродовая язва что это такое

 Язва это инфекционное заболевание, которое формируется из-за травматичных родов
Язва это инфекционное заболевание, которое формируется из-за травматичных родовЛюбые роды, как физиологические, так и патологические, являются травматичным процессом для женских половых путей. В результате повреждения влагалища или шейки матки может развиться целый ряд инфекционных осложнений, одним из которых является послеродовая язва. Данное осложнение представляет собой механическое повреждение тканей в сочетании с инфекцией.
Что это такое
Послеродовая язва представляет собой участок некротизированной ткани на поверхности слизистой оболочки шейки матки, влагалища или промежности. Язва имеет желтый или сероватый цвет, так как покрыта бактериальным налетом. Ткани вокруг очага некроза отечны, гиперемированы (с красноватым оттенком) или цианотичны (бледно-голубые). Налет с поверхности язвы трудно отделяется, что сопровождается болезненностью и кровотечением.
 Наличие хронических инфекций до родов способствуют развитию воспалительному процессу половых органов женщины
Наличие хронических инфекций до родов способствуют развитию воспалительному процессу половых органов женщины
Язва после родов может локализоваться в области швов на коже промежности при их инфицировании. Несмотря на то, что послеродовая язва считается осложнением ограниченного характера, она часто сочетается с эндометритом, кольпитом. Если женщина до родов имела диагноз хронического эндометрита, кольпита или вульвита, риск данного осложнения повышается.
Причины образования
Непосредственная причина развития послеродовой язвы — инфекция в области повреждения шейки матки. Прямым источником инфекции может послужить:
- Трихомониаз, хламидиоз, уреаплазмоз, микоплазмоз и другие инфекции, передающиеся половым путем
- Стафилококковая, стрептококковая, энтерококковая инфекция, клостридии, кишечная палочка — при сниженном иммунитете, иммунодефиците
Факторы риска возникновения послеродовой язвы:
- Раннее (до начала схваток) или преждевременное (при раскрытии зева шейки матки менее, чем на 7-8 см) излитие околоплодных вод. Длительный безводный период может привести к воспалению маточных оболочек и плодного пузыря — хорионамниониту
- Длительные роды — более 18 часов
- Стремительные роды — менее 3 часов
- Тазовое предлежание плода — ягодичное, ножное
- Особенности родоразрешения, применение в родах различных акушерских пособий, при которых руки акушера неизбежно травмируют родовые пути — акушерские повороты, освобождение конечностей плода, ручное отделение плаценты, акушерские щипцы
- Разрывы влагалища, кожи промежности, шейки матки
- Применение в родах эпизиотомии, перинеотомии — разреза кожи промежности с целью защиты ее от разрыва
- Частые влагалищные исследования, трансвагинальные УЗИ
- Постановка акушерских пессарий
- Хронические инфекции у беременной женщины
- Перенесенные операции на шейке матки
- Нарушение гигиенических норм обработки рук и стерилизации инструментов в акушерском стационаре или поликлинике
Симптомы
Послеродовая язва диагностируется, как правило, после перевода в послеродовое отделение. Симптомы появляются на третьи-четвертые сутки после родов. Первым симптомом является небольшое повышение температуры до 37-37,5. При этом, боли в области язвы незначительны, может быть чувство зуда или жжения во влагалище. Если течение заболевания легкое, оно вовремя диагностировано и применено соответствующее лечение, воспаление угасает к 5-6 дню с начала клинических проявлений.
 После диагностирования послеродовой язвы женщина должна быть переведена в обсервационное акушерское отделение, так как опасно заражение других родильниц
После диагностирования послеродовой язвы женщина должна быть переведена в обсервационное акушерское отделение, так как опасно заражение других родильниц
Если же по каким-либо причинам процесс запущен, он может распространиться на всю толщину стенки органа, тогда проявления клиники намного ярче. Температура поднимается до 38-39 градусов, общее состояние женщины страдает. В области язвы сильная боль, возможно отделение гноя.
Диагностика
Первым этапом диагностики является сбор жалоб пациентки с учетом проведенных вмешательств и факторов риска. Далее врач назначает влагалищное исследование — осмотр шейки матки, соскоб, мазок на флору, чувствительность к антибиотикам. Дополнительно применяют общий анализ крови, в котором наблюдается повышенное количество лейкоцитов и ускорение СОЭ. При биохимическом анализе выявляются признаки воспаления — С-реактивный белок, иммуноглобулины и т. д. Инструментальные методы обследования — кольпоскопия, УЗИ для диагностики осложнений запущенных форм.
Диагностируется путем гинекологического осмотра, лабораторными анализами и инструментальными методами
Лечение
Консервативное лечение включает применение антибиотиков различных групп. Антибиотики назначают с учетом чувствительности бактерий. Используют цефалоспорины 3-4 поколения (цефотаксим, цефепим, цефпером, цефтриаксон), макролиды (кларитромицин, рокситромицин) — эффективны в отношении половых инфекций, тетрациклины (доксициклин, тетрациклин). Также имеют применение противомикробные препараты — сульфаниламиды (сульфадиметоксин, сульфоксин), метронидазол или метрогил. Антибиотики вводят внутримышечно, внутривенно капельно или внутрь.
Для консервативной терапии в дополнение к антибиотикам применяют солевые растворы внутривенно капельно, глюкозу, витамины В, С. При обработке кожи, швов применяют антисептики, чтобы не допустить дальнейшего распространения инфекции. Для купирования болевого синдрома применяют обезболивающие, противовоспалительные средства — диклофенак, кеторол, ибупрофен. Такая объемная инфузионная терапия обусловлена сниженным иммунитетом родильницы, требует ограничения грудного вскармливания.
 Основным методом лечения послеродовой язвы это производить постоянный отток гноя и местное применение дезинфицирующих средств
Основным методом лечения послеродовой язвы это производить постоянный отток гноя и местное применение дезинфицирующих средств
Хирургическое лечение может заключаться в снятии наложенных швов при их инфицировании. Отечная область инфильтрации должна иметь свободный отток для отделяемого, потому применяют тампонирование с гипертоническими растворами. Если заболевание перешло в стадию нагноения, гнойные очаги вскрывают, устанавливают дренажи, промывают антисептиками, растворами антибиотиков. Если на поверхности большое количество грануляций и наложений, используют ферментные препараты — трипсин, стрептокиназа, алтеплаза для местного применения.
Для ускорения заживления накладывают регенерирующие мази — солкосерил, актовегин. При необходимости, на вскрытые области вновь накладываются швы. Необходим постоянный контроль за отделяемым, состоянием швов и дренажей, особенно при наличии у женщины хронических заболеваний.
Осложнения
При легком течении инфекции осложнений, как правило, не наблюдается. Если же послеродовая язва распространилась на подлежащие ткани, возможно образование рубца в период заживления. Рубец на шейке матки осложняет течение последующих беременностей и родов, так как шейка становится менее податливой, с трудом раскрывается, возможен ее разрыв.
К инфекционным осложнениям можно отнести хронизацию инфекции — хронический цервицит. Возможно развитие вагинита, кольпита, эндометрита — острого и хронического. Любая хроническая инфекция может привести к рубцеванию, образованию спаек, непроходимости маточных труб и бесплодию.
Возможно нагноение околоматочной клетчатки — параметрит, околовлагалишной клетчатки — паракольпит, абсцессы в области промежности. При переходе воспаления на яичники развивается оофорит, сальпингоофорит. Данные инфекции также осложняют последующие беременности и роды.
Прогноз и профилактика
Чаще всего послеродовая язва не влечет за собой никаких осложнений и имеет благоприятный прогноз для дальнейших беременностей. Если же возникли осложнения инфекционного характера, требуется рациональная терапия антибиотиками, что также означает относительно благоприятный прогноз. Развитие нагноений, рубцевания шейки для дальнейших беременностей и родов неблагоприятны. Рубцовое сужение можно устранить с помощью реконструктивной операции на шейке матки.
Специфической профилактикой послеродовой язвы служит санация всех очагов хронического воспаления, особенно инфекционных заболеваний шейки матки, до планирования беременности. Играет роль полноценное питание, витаминизированная диета для усиления защитных реакций организма. Соблюдение условий асептики и антисептики в родах играет ключевую роль, именно так риск заболевания можно почти полностью исключить. Необходима регулярная антисептическая обработка раны, области наложенных швов. Рациональная тактика родоразрешения, исключение ненужных вагинальных и инвазивных исследований также относительно снижают риск развития послеродовой язвы.
Источник
Образуется
в результате инфицирования ран, возникших
во время родов в области разрывов
промежности, вульвы, влагалища и
шейки матки. Раневая поверхность покрыта
грязно-серым или серо-желтым налетом,
трудно снимающимся с подлежащей
ткани, вяло гранулирующие ткани легко
кровоточат. Вокруг раны — воспалительная
гиперемия и отечность.
Клиника.
Общее состояние родильницы, как
правило, удовлетворительное. Может быть
субфебрильная температура тела, иногда
беспокоят боли и чувство жжения в
области раны. Лихорадочная стадия
длится 4-5 дней, налет постепенно
отторгается, и рана очишается. Эпителизация
заканчивается к 10-12-му дню.
Лечение.
При наличии воспалительного инфильтрата
в области раны ее следует раскрыть и
обеспечить свободный отток отделяемого.
В случае нагноения гнойные полости
дренируют и тщательно промывают
антисептическими жидкостями. При
гнойном пропитывании и некрозе тканей
последние должны быть иссечены. Для
очищения раны и формирования
полноценных грануляций рекомендуется
накладывать марлевые салфетки, смоченные
гипертоническим раствором хлорида
натрия в сочетании с химопсином или
трипсином. Применение протеолитических
ферментов сокращает время заживления
послеродовой язвы и позволяет раньше
накладывать отсроченные вторичные швы
на рану.
Вероятность
генерализации инфекционного процесса
незначительная. Однако при продолжающейся
лихорадке и развитии интоксикации
организма показана антибактериальная
и инфузионная терапия.
Послеродовой (лактационный) мастит.
Мастит
– воспаление
молочной железы.
Этиопатогенез.
Основной
возбудитель – патогенный золотистый
стафилококк. Входные
ворота — трещины сосков, затем лимфогенным
путем возбудитель
инфекции распространяется на паренхиму
железы, вызывая в ней развитие
воспалительного процесса. Реже возбудитель
инфекции проникает в железу через
молочные протоки — галактогенный
путь распространения
инфекции. Инфицирование сосков обычно
происходит при кормлении грудью. Особую
роль в развитии мастита играет
патологический
лактостаз.
Классификация
послеродового (лактационного) мастита:
1.
Серозный (начинающийся)
2.
Инфильтративный
3.
Гнойный: а) инфильтративно-гнойный:
диффузный, узловой; б) абсцедирующий:
фурункулез ареолы, абсцесс ареолы,
абсцесс в толще железы, абсцесс позади
железы (ретромаммарный); в) флегмонозный
(гнойно-некротический); г) гангренозный.
Клиника.
Начинается
остро.
1.
Серозная
форма.
Температура
тела
повышается
до
38,5-39°С,
лихорадочное
состояние
сопровождается
ознобом
или
познабливанием,
отмечаются
слабость,
головные
боли.
В
молочной
железе
появляются
боли,
кожа
в
области
поражения
гиперемирована,
железа
несколько
увеличивается
в
объеме.
Пальпаторно
в
толще
железы
определяются
уплотненные
участки.
Серозная
форма
мастита
при
недостаточном
или
безуспешном
лечении
в
течение
1-3
дней
переходит
в
инфильтративную.
2.
Инфильтративнаяформа.
Продолжается
лихорадка,
нарушается
сон,
аппетит.
Более
выражены
изменения
в
молочной
железе:
гиперемия
ограничивается
одним
из
ее
квадрантов,
под
измененным
участком
кожи
пальпируется
плотный
малоподвижный
инфильтрат,
иногда
отмечается
увеличение
регионарных
подмышечных
лимфатических
узлов.
Переход
в
гнойную
стадию
мастита
наблюдается
через
5-10 дней.
Нередко
отмечается
более
быстрая
динамика
процесса:
нагноение
происходит
через
4-5 дней.
3.
Гнойная
форма.
Стадия
нагноения
характеризуется
более
тяжелой
клинической
картиной:
высокой
температурой
(39°С
и
выше),
повторным
ознобом,
потерей
аппетита,
плохим
сном,
увеличением
и
болезненностью
подмышечных
лимфатических
узлов.
При
абсцедировании
вначале
отмечается
умеренное
увеличение
инфильтрата,
усиление
болезненности,
на
поверхности
инфильтрата
может
образоваться
щелевидное
углубление
(расхождение
волокон
соединительной
ткани).
В
дальнейшем
инфильтрат
быстро
увеличивается,
происходит
его
размягчение,
появляется
флюктуация;
кожа
гиперемирована,
отечна.
При
образовании
ретромаммарного
мастита
болезненность
определяется
глубоко,
усиливается
при
смешении
железы
в
сторону,
молочная
железа
приобретает
округлую
форму
и
как
бы
приподнимается.
Флегмонозный
и
гангренозный
мастит
встречаются
редко,
но
при
этом
возможна
генерализация
инфекции
с
переходом
в
сепсис.
Наряду
с
типичным
течением
лактационного
мастита
в
последние
годы
наблюдаются
стертые
и
атипично
протекающие
формы
заболевания,
характеризующиеся
относительно легкими клиническими
симптомами при выраженных анатомических
изменениях. Инфильтративный мастит
может протекать с субфебрильной
температурой, без озноба, что затрудняет
диагностику и определяет недостаточность
терапевтических мероприятий.
Тактика
при лактационном мастите.
При мастите грудное вскармливание
временно прекращают. При тяжелом течении
иногда прибегают к подавлению, реже –
к торможению лактации.
Показания
для подавления лактации:
быстро
прогрессирующий процесс – переход
серозной стадии в инфильтративную в
течение 1-3 дней, несмотря на активное
комплексное лечение;гнойный
мастит с тенденцией к образованию новых
очагов после хирургического вмешательства;вялотекущий,
резистентный к терапии гнойный мастит
(после оперативного лечения);флегмонозный
и гангренозный мастит;мастит
при инфекционных заболеваниях других
органов.
С
целью подавления лактации используют
парлодел.
Лечение.
1.
Комбинированная антибиотикотерапия.
с поливалентным стафилококковым
бактериофагом (в первые 3-4 дня доза
бактериофага составляет 20-60 мл, затем
ее снижают; в среднем на курс лечения
необходимо 150-300 мл бактериофага).
2.
Средства, повышающие специфическую
иммунную реактивность и неспецифическую
защиту организма:
а)
антистафилококковый гамма-глобулин по
5 мл (100 ME) через день в/м, на курс 3-5
инъекций;
б)
антистафилококковую плазму (по 100-200 мл
в/в);
в)
адсорбированный стафилококковый
анатоксин (по 1 мл с интервалом 3-4 дня,
на курс 3 инъекции);
г)
переливание плазмы по 150-300 мл;
д)
гамма-глобулин или полиглобулин по 3 мл
в/м через день, на курс 4-6 инъекций.
3.
Всем больным с инфильтративным и гнойным
маститом, и при серозном мастите в случае
наличия интоксикации проводят
гидратационную терапию:
а)
растворы на декстрановой основе –
реополиглюкин, реомакродекс, полифер;
б)
синтетические коллоидные растворы —
гемодез,
полидез;
в)
белковые препараты – альбумин,
аминопептид, гидролизин, желатиноль;
г)
применяют также растворы глюкозы,
изотонический раствор натрия хлорида,
4% раствор кальция хлорида, 4-5% раствор
натрия гидрокарбоната.
4.
Антигистаминные препараты: супрастин,
дипразин, димедрол.
5.
Витаминотерапия.
6.
Противовоспалительная терапия.
7.
Анаболические стероиды: неробол,
ретаболил.
8.
При склонности к гипотензии и септическому
шоку показаны глюкокортикоиды –
преднизолон, гидрокортизон – одновременно
с АБ.
9.
Физические методы следует применять
дифференцированно. При серозном мастите
используют микроволны дециметрового
или сантиметрового диапазона, ультразвук,
УФ-лучи. При инфильтративном – те же
физические факторы но с увеличением
тепловой нагрузки. При гнойном мастите
(после хирургического вмешательства)
вначале используют электрическое поле
УВЧ в слаботепловой дозе, в дальнейшем
УФ-лучи в субэритемной, затем – в
слабоэритемной дозе. При серозном и
инфильтративном мастите целесообразно
применять масляно-мазевые компрессы
10.
При гнойном мастите показано оперативное
лечение (вскрытие абсцесса).
Соседние файлы в предмете Государственный экзамен
- #
- #
- #
- #
- #
- #
- #
Источник
Роды могут осложниться появлением разрывов шейки матки, промежности, травмами влагалища. При правильном уходе и отсутствии инфекции в половых путях раны заживают в стандартные сроки. Но в некоторых случаях бактериальная инфекция приводит к заражению и формированию послеродовой язвы промежности или другой области.
Причины появления

Во время родов шейка матки подвергается растяжению по размеру головки плода. Натуживание роженицы до перехода во второй период родов может ускорить продвижение ребенка, но это приведет к появлению разрывов шейки или травмам влагалища.
Промежность имеет свойство растягиваться, но не у всех оно выражено в равной степени. Крупная головка и неправильное поведение в родах могут стать причиной разрывов (какие они бывают и как их избежать, можно прочитать в отдельной статье). Для уменьшения риска обширной травмы, распространения разрыва на слизистую влагалища и прямой кишки, акушерка или врач производят эпизиотомию. Резаная рана имеет аккуратные края и быстрее заживает.
В послеродовом периоде края раны постепенно срастаются. Причины возникновения язвы – это недостаточная гигиена и отсутствие санации половых путей перед родами.
Воспалительную реакцию чаще всего вызывает неспецифическая условно-патогенная флора, которая в норме обитает во влагалище. Для вспышки воспаления создаются следующие условия:
- геморрагическое отделяемое из раны и влагалища;
- отсутствие вентиляции при постоянном использовании прокладок;
- снижение иммунитета в послеродовом периоде.
Женщинам за неделю до предполагаемой даты родов врач назначает санацию влагалища с помощью свечей. Если проигнорировать эту рекомендацию, есть шанс развития инфекционных осложнений в последующем периоде.
Статья по теме: Послеродовые инфекции.
Клинические проявления
Послеродовая язва шейки матки развивается через несколько суток после родов. В норме 2-3 дня полость матки сохраняет стерильность, только затем туда начинают проникать бактерии их половых путей. При наличии разрывов они закрепляются на поверхности раны, вызывают воспаление.
На промежности воспаление диагностируется также через 2-3 суток после родоразрешения. Этого времени достаточно для инфицирования и формирования патологического очага. В более позднее время вероятность развития заболевания уменьшается, происходит постепенное заживление места разреза.
Общее состояние женщины не страдает. Иногда могут появиться небольшие признаки недомогания. Повышается температура до субфебрильных цифр. Продолжительность лихорадки индивидуальна, но чаще это 4-5 суток.
Симптомы заболевания следующие:
- резкая боль, жжение в области промежности;
- отечность тканей;
- болезненность при касании, во время посещения туалета.
Отек вокруг зоны эпизиотомии может распространиться на нижнюю часть ягодицы. Болью сопровождается ходьба, гигиенические процедуры.
Из краев раны подтекает воспалительный экссудат. При поражении шейки матки характера выделений не изменяется. Болевой синдром выражен меньше, чем при очаге на промежности или во влагалище.
Обследование
Диагностика послеродовой язвы состоит из осмотра. Пациенткам, которым в родах выполнили эпизиотомию (показания к выполнению, техника, возможные осложнения, — об этом на этой странице), рану осматривают и обрабатывают ежедневно. Шейка матки при наличии ушитых разрывов не нуждается в ежедневном осмотре. Это наоборот увеличивает риск заражения или распространения инфекции с нижних отделов влагалища.
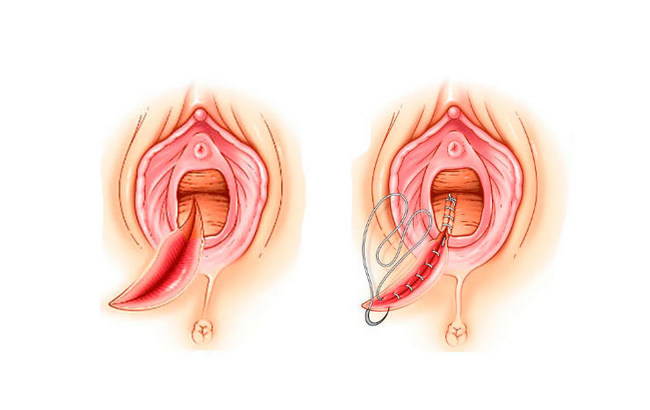
Эпизиотомия и накладывание швов после
Во время осмотра врач определяет воспаленные ткани, которые легко начинают кровоточить. На поверхности раны образуется некротический налет грязно-серого или желтоватого цвета. Он трудно снимается шпателем с подлежащих тканей. Эта процедура крайне болезненна для родильницы.
В дополнительных анализах нет необходимости. В крови повышается количество лейкоцитов, ускоряется СОЭ, но эти данные неспецифичны для инфицирования ран шейки или после эпизиотомии.
Протокол при послеродовой язве не предусматривает бактериологическое исследование. Это долгая процедура, которая занимает несколько дней. Лечение начинают незамедлительно после появления первых симптомов патологии, чтобы не допустить распространения инфекции на матку и окружающую ее клетчатку.
Лечебная тактика
Лечение послеродовой язвы состоит из нескольких методов:
- гигиена;
- физиотерапия;
- обработка раны;
- хирургические приемы.
При локализации очага воспаления на промежности необходимы обмывания промежности теплой водой с мылом после каждого посещения туалета, а также после пробуждения утром. После гигиенических процедур поверхность промакивают чистым полотенцем или пеленкой и дают время, чтобы ткани подсохли.
В больнице проводится ежедневная обработка язвы. Воспалительный инфильтрат вскрывают и дренируют, получившуюся полость промывают растворами антисептиков. Для этого используется перекись водорода, Фурацилин, раствор натрия хлорида.
При гнойном пропитывании тканей или обширных очагах некроза лечение проводится хирургическим путем. Мертвые ткани иссекают в пределах здоровых, полученную рану промывают.
Для ускорения процесса заживления применяют растворы ферментов Химотрипсин или Трипсин. Они действуют только местно, ускоряют расщепление патологических очагов, формирование грануляционных тканей. Заживление раны происходит вторичным натяжением с формированием рубца.
Системные антибиотики для лечения не применяются. В большинстве случаев достаточно местной терапии.
Методы физиолечения могут использоваться и для профилактики воспаления промежности. Женщинам с эпизиотомией назначают кварцевание или УВЧ на область ушитой раны. Эти процедуры можно применять после хирургического лечения. Они помогают ускорить заживление и уменьшить риск грубого рубцевания.
Осложнения
При правильном подходе к терапии послеродовая язва заживает через 10-12 дней. Но при отсутствии лечения, несоблюдении рекомендаций, на ее месте могут сформироваться свищи. Это патологические каналы, которые соединяют влагалище, промежность с прямой кишкой, уретрой. Заподозрить их появление можно при выделении через свищ каловых масс, газов или мочи. Избавиться от свища можно только оперативным путем. Но часто это занимает длительный период времени и не всегда удается с первой попытки.

Распространение инфекции с послеродовой язвы шейки матки на ее тело приводит к развитию эндометрита. Это осложнение требует срочного лечения с применением системных антибиотиков широкого спектра действия. Переход инфекции на околоматочную клетчатку переводит болезнь в параметрит, далее он может развиться в пельвиоперитонит и сепсис.
Но в большинстве случаев врач успевает заметить начальный этап развития послеродовой язвы и принять необходимые меры.
Профилактические мероприятия
Снизить риск инфекционных осложнений после родов помогает профилактика развития послеродовой язвы. Она начинается еще на этапе вынашивания беременности. Женщинам регулярно берут мазки из влагалища, при неудовлетворительных показателях назначается противовоспалительное лечение. Это снижает риск инфицирования в родах матери и ребенка.
Лечение воспаления уменьшает отечность тканей, они становятся менее рыхлыми. Поэтому риск получения травмы влагалища тоже снижается.
Во время родов процессом руководит врач и акушерка. Они следят, чтобы роженица не начала тужиться раньше полного раскрытия шейки. Иначе возможно появление разрывов, которые становятся основой для развития язвы шейки матки.
В потужном периоде выполняют защиту промежности. В перерывах между потугами и схватками акушерка аккуратно натягивает вульварное кольцо на головку плода, медленно его растягивает. При появлении угрожающего разрыва выполняют эпизиотомию. Рана на месте разреза ушивается врачом послойно после рождения плаценты.
В послеродовом периоде важен правильный уход за промежностью. Родильницам, имеющим наружные швы, не разрешают сидеть. Они кормят ребенка лежа, питаются стоя или полулежа. Обязательны гигиенические процедуры и ежедневная обработка швов. При успешном заживлении их снимают перед выпиской из роддома, при наличии воспаления — позже.
Внутренние швы на шейке матки не снимают. Для них применяют рассасывающийся материал, который выходит самостоятельно.
Источник
