Шов после операции прободной язвы
Этапы и техника ушивания перфоративной (прободной) язвы
а) Показания для ушивания прободной язвы:
— Абсолютные показания: подтвержденная прободная язва.
— Альтернативные операции: радикальное лечение язвенной болезни путем резекции желудка, особенно при при язвах желудка. Лапароскопическая операция.
б) Предоперационная подготовка:
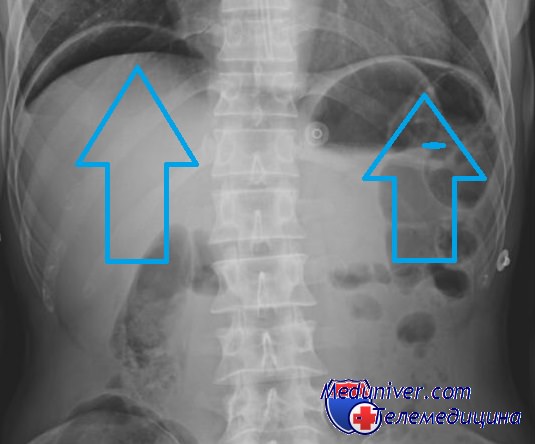
— Предоперационные исследования: обзорная рентгенография органов брюшной полости, возможна эндоскопия.
— Подготовка пациента: назогастральный зонд, переливание жидкости и электролитов при перитоните, антибактериальная терапия.
в) Специфические риски, информированное согласие пациента:
— Необходимость сопутствующего лечения язвенной болезни (иначе риск рецидива может возрасти до 60%)
— Злокачественный процесс, сочетающийся с язвой желудка в 8% случаев
— Несостоятельность швов
— Повреждение желчного протока
— Внутрибрюшной абсцесс
— Нарушение эвакуации из желудка
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при ушивании прободной язвы. Верхнесрединная лапаротомия.

Рентгенография при перфорации полого органа — воздух под куполами диафрагмы
ж) Этапы ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Местоположение привратника соответствует границе между желудком и двенадцатиперстной кишкой, определяется в виде пальпируемого мышечного валика, здесь же видна поперечная вена.
— Наиболее часто прободение происходит в передней стенке постпилорической части двенадцатиперстной кишки.
— При недостаточном доступе к двенадцатиперстной кишке можно применить маневр Кохера.
— Предупреждение: помните о том, что в 8% случаев прободная язва желудка вызвана злокачественной опухолью: выполните биопсию и по возможности пошлите материал на гистологическое исследование.
— Если при лапаротомии не удается выявить язвенный дефект, исследуйте заднюю стенку желудка.
и) Меры при специфических осложнениях. При обширных (ампутирующих) язвах обычно требуется дистальная резекция желудка с реконструкцией по Бильроту I.
к) Послеоперационный уход после ушивания прободной язвы:
— Медицинский уход: удалите назогастральный зонд через 2-3 дня, если нет значительного заброса содержимого желудка. Назначьте антибиотики на 5 дней, если возможно, в соответствии с результатами посева. Назначьте антагонист Н2-рецепторов. Выполните эндоскопический контроль через 4-6 недель.
— Возобновление питания: маленькие глотки жидкости после удаления назогастрального зонда, затем питание жидкой пищей; твердая пища разрешается после первого стула.
— Функция кишечника: клизмы с 3-го дня, если нет самостоятельного стула.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 2-4 недели.
л) Оперативная техника ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
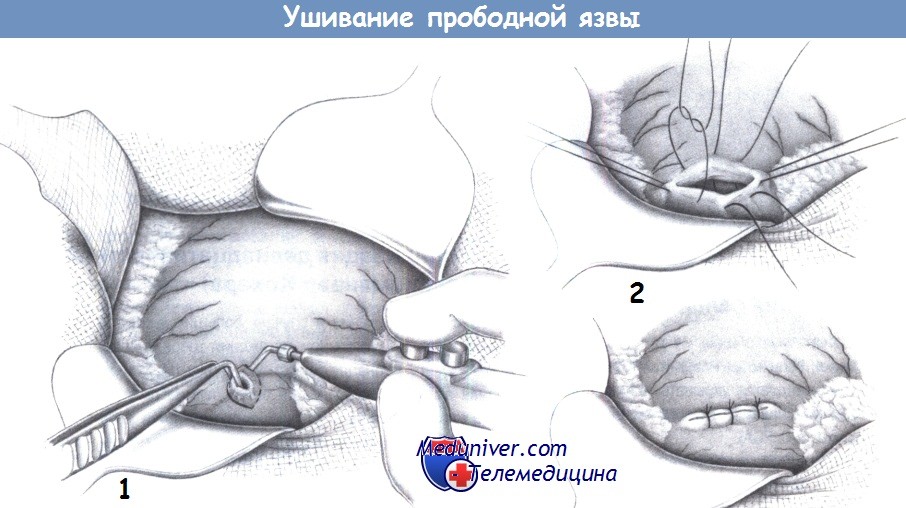
1. Иссечение язвы. Прободные язвы двенадцатиперстной кишки и небольшие препилорические язвы без признаков злокачественности можно ушивать без иссечения. Язвы желудка или язвы, подозрительные с точки зрения злокачественности, необходимо полностью иссекать. Если есть сомнение, может быть выполнено клиновидное иссечение.
Иссечение необходимо для установки патологоанатомического диагноза, а также для подготовки к пилоропластике при интрапилорической локализации. Выполняется иссечение скальпелем или диатермией, и должно учитывать возможность ушивания. При интрапилорических язвах следует выполнять частичную пилоропластику, включающую продольное иссечение и поперечное ушивание.
2. Ушивание язвы. Ушивание язвы выполняется глубокими отдельными швами (2-0 PGA) между двумя швами-держалками. Расстояние между швами и отступ от краев дефекта должен составлять 0,6-0,8 см. Обычно достаточно трех или четырех отдельных швов.
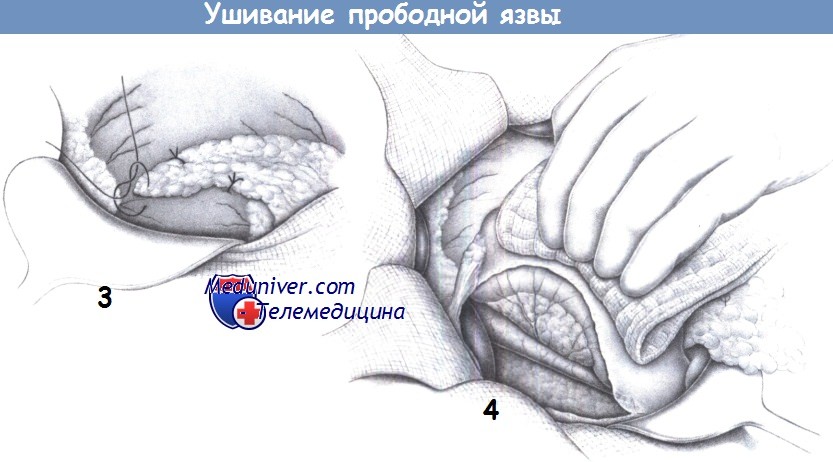
3. Перитонизация сальником. Если ткань, захватываемая в швы, не дает им достаточной поддержки, а также, если швы находятся под натяжением в хрупкой ткани, рекомендуется укрывать линию швов прядью сальника, которая фиксируется к передней стенке желудка отдельными швами (2-0 PGA).
4. Мобилизация двенадцатиперстной кишки (маневр Кохера). Чтобы снять натяжение в случаях больших дефектов передней стенки и при значительном натяжении швов рекомендуется мобилизовать двенадцатиперстную кишку по Кохеру. Если прободная язва распространяется более чем на половину окружности кишки (то есть, в случае «ампутирующей язвы»), то после резекции антрального отдела и привратника рекомендуется гастродуоденостомия по Бильроту I.
5. Видео урок ушивания перфоративной (прободной) язвы вы найдете здесь.
— Также рекомендуем «Этапы и техника ушивания кровоточащей язвы»
Оглавление темы «Техника операций в хирургии»:
- Этапы и техника хиатопластики Лорта-Жакоба при грыже пищеводного отверстия диафрагмы
- Этапы, техника фундопликации по Ниссену-Розетти и Тупе
- Этапы и техника лапароскопической фундопликации
- Этапы и техника кардиомиотомии Готтштейна-Геллера при ахалазии
- Этапы и техника чрескожной эндоскопической гастростомии
- Этапы и техника гастростомии по Витцелю
- Этапы и техника ушивания перфоративной (прободной) язвы
- Этапы и техника ушивания кровоточащей язвы
- Этапы и техника гастроеюностомии
- Этапы и техника пилоропластики по Гейнеке-Микуличу, Финнею, Джабулею
Источник
Перфоративная (прободная) язва желудка – это сквозной дефект в его стенке на месте язвенного поражения, из-за которого содержимое вытекает в брюшную полость. Такое состояние очень опасно для человека, поэтому в подавляющем большинстве случаев лечится хирургическим путем.
Показания к проведению ушивания прободной язвы желудка
Операцию по ушиванию прободной язвы – это паллиативный нерадикальный метод лечения. К радикальным относится иссечение язвенного дефекта, резекция желудка, ваготомия. Ушивание перфоративной язвы проводится 9 из 10 больным с таким заболеванием. Такую операцию может осуществить практически любой хирург в связи с простотой техники выполнения.
В основном метод ушивания используют в случаях тяжелого состояния больного, когда более длительное вмешательство опасно, либо если болезнь не хроническая, а дефект имеет небольшие размеры. Конкретные показания к такой операции:
- молодой возраст;
- тяжелое общее состояние;
- перфорация желудка произошла более 6 ч назад (резекция невозможна, поскольку из-за перитонита брюшина не может склеиваться);
- пожилой возраст;
- короткий язвенный анамнез;
- разлитой перитонит;
- прободение желудка стрессового характера;
- отсутствие стеноза, кровотечения и малигнизации;
- небольшой диаметр прободного отверстия;
- наличие сопутствующих тяжелых заболеваний;
- острая перфорация желудочной стенки.
Виды ушивания язв
Швы при ушивании перфоративной язвы накладываются не на поврежденные участки, а с захватом здоровых слоев желудка. Для этого от края перфорации отступают на 5-7 мм. Самым прочным слоем желудка является подслизистая оболочка, поэтому ее и захватывают при ушивании.
Чтобы пропускная способность органа сохранилась, накладывание швов проводят поперек его продольной оси. Выделяется 3 основных способа ушивания:
Наименование операции | Описание |
Ушивание раздельными узловыми швами без оментопластики. | Во время такого ушивания не используется большой сальник. |
Ушивание с перитонизацией (с оментопластикой). | При такой операции линию швов прикрывают заплаткой из фрагмента большого сальника. |
Тампонада по Оппелю-Поликарпову. | Проводится, если у больного высок риск сужения выходной части желудка. Во время операции сальник вводят в само прободное отверстие. |
Ход операции
Ушивание прободной язвы желудка может происходить несколькими способами, но предварительные этапы одни и те же для всех видов такого вмешательства. Ход операции следующий:
Номер этапа | Этап операции | Описание |
1 | Верхнесрединная лапаротомия. | После обезболивания брюшную полость вскрывают посредством срединного разреза. Содержимое, излившееся после лапаротомии, удаляют аспиратором или салфетками. |
2 | Ревизия передней и задней желудочных стенок. | После обнаружения язвы ее выделяют марлевыми салфетками. |
3 | Ушивание язвы одним из способов. |
|
4 | Тщательная ревизия брюшной полости. | Удаляют остатки излившегося содержимого и экссудата. При угрозе перитонита необходимо дренировать брюшную полость. |
5 | Установка назогастрального зонда. | Необходим для парентерального питания. |
6 | Послойное ушивание раны брюшной полости. | Это последний этап операции, когда разрез на передней брюшной стенке полностью зашивают. |
Послеоперационное лечение
Назогастральный зонд удаляют спустя 2-3 дня после ушивания прободной язвы, если отсутствует значительный заброс содержимого желудка. Послеоперационное лечение также включает следующие мероприятия:
- Назначение антибиотиков, например, Ампиокса или Сумамеда. Их прописывают курсом не менее 5 дней и только после проведенной биопсии.
- Соблюдение диеты. После удаления зонда показано питье жидкости маленькими глотками. Твердая пища разрешена только после первого стула.
- Назначение спазмолитиков: Дюспаталина, Мебеверина. Они необходимы для обезболивания
- Назначение противоязвенных препаратов. К ним относятся Квамател, Маалокс, Алмагель, Зантак.
- Инфузии растворов, улучшающих заживление. Могут применяться Солкосерил, Актовегин, Трентал.
- Назначение блокаторов протонной помпы, например, Омеза. Он понижает секрецию желудка.
Осложнения
Поскольку ушивание является лишь экстренным методом лечения, перфоративная язва желудка после такой операции может давать различные осложнения. Среди распространенных последствий выделяются:
- расхождение швов;
- повреждение желчного протока;
- внутрибрюшной абсцесс;
- рецидив язвы;
- стеноз выходной части желудка;
- послеоперационная пневмония;
- нарушение эвакуации желудочного содержимого.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Статья обновлена: 16.08.2018
Похожие статьи
Источник
Ðàç òàêàÿ ìîäà ïîøëà íà èñòîðèè ïðî îïåðàöèè, ïîó÷àñòâóþ è ÿ.
12 îêòÿáðÿ 16ã. ß ïðîñíóëñÿ, óìûëñÿ, ïîçàâòðàêàë, ñåë çà êîìïëþêòåð, íè÷åãî íå ïðåäâåùàëî áåäû, ïðèæàëî íà òóàëåò. Äîáåæàë, íà òóàëåòå ñëåãêà ïðîíåñëî. Íó áûâàåò — ïîäóìàë ÿ, âûïèë óãîëü è ñåë îáðàòíî çà êîìïëþñòåð. Ñïóñòÿ ïîë÷àñà, ïîÿâèëàñü áîëü â ïðàâîì áîêó, ñíà÷àëà íå ñèëüíàÿ, íà÷àëî ïîäòàøíèâàòü, áîëü âñå óñèëèâàëàñü, à ÿ óæå íà÷èíàë ïîòèõîíüêó áåãàòü â òóàëåò è áëåâàòü. Áîëü óæå ñòàëà òàêàÿ, ÷òî ðàçîãíóòüñÿ ÿ íå ìîã, ïðè ëþáîé ïîïûòêå äèêàÿ àãîíèÿ îòäàâàëà â áîêó è ïîä ïðàâîé ëîïàòêîé, îùóùåíèå áóäòî êèøêè çàâÿçàëè íà óçåë. Òóò ÿ óæå íàïðÿãñÿ è ïîíÿë, ÷òî ïðîñòî óãëåì äåëó íå ïîìîæåøü. Ïîçâîíèë â ñêîðóþ, ïðèåõàëè ìèíóò ÷åðåç 10, çàøëà ìåäñåñòðà ñìîòðèò íà ìåíÿ, ïîùóïàëà áîê, ïîñïðàøèâàëà è ïðèøëà ê âûâîäó, ÷òî ýòî àïïåíäèöèò. Ñïîðèòü íå ñòàë, èáî ñàì ãðåøèë íà íåãî. Îäåëñÿ êàê ìîã è ñïóñòèëñÿ â êàðåòó ñêîðîé ïîìîùè, ñåâ â ìàøèíó, ÿ ïîíÿë, ÷òî ÿ íà÷èíàþ ïîòèõîíüêó ïëûòü. Ìåäñåñòðà ýòî çàìåòèëà è ïðåäëîæèëà ïðèëå÷ü íà êàòàëêó (èëè êàê åå, êðîâàòü ýòó â ìàøèíó, íó âû ïîíÿëè). ß ïðèëåã, áîëü íåìíîãî ïîïóñòèëà, íî ðâàëî ìåíÿ áóäü çäîðîâ, õîðîøî âçÿë ïàêåòèêè öåëëîôàíîâûå è òóò íà÷àëîñü ñàìîå âåñåëîå, ýòî äîðîãà äî áîëüíèöû. Ìíå êàçàëîñü, ÷òî âîäèëà ñïåöîì åäåò ñàìûì äëèííûì ïóòåì è ñàìîé ðàçáèòîé äîðîãîé, êàæäàÿ ìàëåéøàÿ êî÷êà îòäàâàëà â áîê. Íî ÿ íå äóìàþ, ÷òî îí ñïåöèàëüíî, íàäåþñü.
Ìàøèíà îñòàíîâèëàñü, ÿ îáðàäîâàëñÿ, ÷òî ýòè êàðóñåëè ïðåêðàòèëèñü, îòêðûâàåòñÿ äâåðêà, ìíå ãîâîðÿò: Äðóã, òû ñìîæåøü âûëåçòè?ß: Îäíó ìèíóòó (ïðèñòóï ðâîòû), ñîáðàâ ñèëû âûëåç è ñåë â êðåñëî êàòàëêó. Ïîâåçëè ìåíÿ â ïðèåìíóþ. Òàì î÷åðåäü è íàðîä ñèäèò, à èç ìåíÿ â ïàêåò âûëåòàåò ìîÿ óòðåííÿÿ îâñÿíêà è òâîðîæíèêè, çäåñü óæå íàêðûë ìåíÿ îçíîá. Õîëîäíûé ïîò, ëèëñÿ ñ ìåíÿ ðó÷üåì. Ñòûäíî ïïö áûëî. Çàâåçëè, ïåðåëåç íà êóøåòêó, âðà÷ îñìîòðåë, çàäàë ñòàíäàðòíûå âîïðîñû (òèïà ôèî è ò.ä).
Ãîâîðþ: Áîëèò î÷åíü, óæå òåðïåòü ñëîæíîâàòî.
Âðà÷: Îê, ùà òåáå îáåçáîëèâàþùåå ñäåëàåì.
Òóò íà÷èíàåòñÿ ýïèê, ìåäñåñòðà âòûêàåò ìíå èãëó â âåíó, â ýòîò ìîìåíò ïîäñòóïàåò ðâîòà, ÿ ïðèíèìàþ ñèäÿ÷åå ïîëîæåíèå,à ìåäñåñòðó îòîäâèãàþ ðóêîé, ìåíÿ ðâåò. Êîãäà ñíîâà íàñòàëî çàòèøüå, ñìîòðþ øòàíèíà â êðîâè, ðóêà â êðîâè. ß òàêîé âòô?! Ìåäñåñòðà ñî âòîðîãî çàõîäà äåëàåò óêîë, çäåñü óæå óñïåõ.
Êëàäóò íà êàòàëêó, âåçóò íà ðåíòãåí. Òîæå áûëî èñïûòàíèå, ò.ê âûïðÿìèòñÿ êàê ÿ óæå ãîâîðèë áûëî áîëüíî. Íî ñîáðàâ âîëþ â êóëàê, ñäåëàë.
Íà êàòàëêó, åäåì íà óçè. È âîò ìåíÿ êîãäà âåçóò, ÿ ëåæó íà êàòàëêå, â ðóêå ïàêåòèê ñ ñàìè çíàåòå ÷åì, ìåíÿ ìîðîçèò íî ñ ìåíÿ òå÷åò ïîò âîäîïàäîì è äóìàþ à âäðóã ðàê? Òóò ÿ óæå ãîòîâèëñÿ ê õóäøåìó. Ñäåëàâ óçè, âûõîäèò âðà÷ è òàêàÿ ó âàñ ÿçâà. ß òî ëè ðàäîâàòüñÿ òî ëè ïëàêàòü. (êàëàìáóð÷èê âûøåë). Îòâåçëè â ïàëàòó, ïðèøåë âðà÷, âñå îáúÿñíèë, ñêàçàë íà îïåðàöèþ ÷åðåç 3 ÷àñà. Òóò óæå ìíå ñòàëî ñòðàøíîâàòî è ìûñëè âñÿêèå ïðî íåóäà÷íûå îïåðàöèè è ïðî òî êàê çàáûâàþò âñÿêèå âåùè âíóòðè. Íî ýòè òðè ÷àñà ÿ ïëîõî ïîìíþ, ïîìíþ òîëüêî ÷òî ïðèøëà ìåäñåñòðà, ïîáðèëà, à ïîòîì óæå â îïåðàöèîííóþ ïîâåçëè, ýïèçîäàìè äàííûé îòðåçîê âðåìåíè ïîìíèòñÿ.
Ïðèâåçëè â îïåðàöèîííóþ, ÿ òàêîé âñå îñìàòðèâàþ, â ãîëîâå ìûñëü: Õåõ, ïðÿì êàê â êèíî.
Ïðèøåë õèðóðã, ÷òî òî ðàññêàçûâàë, íî ÿ íå ñëóøàë åãî, ñàìè çíàåòå, ÷åì ÿ áûë çàíÿò.
ß áûë ïîä îäåÿëêîé, òóò ìåíÿ ðàñêðûëè ñòàëè ãîòîâèòü ê îïåðàöèè, òàêîé äóáàðü áûë â ýòîò ìîìåíò, ÿ äóìàë ìîÿ ïèïèñêà ïðîñòî âíóòðü çàæìåòñÿ.
Õèðóðã ãîâîðèò: Ñìîòðè, êîãäà ïðîñíåøüñÿ, òåáå íàäî áóäåò òî÷íî îòâåòèòü íà ìîè âîïðîñû, îê?
ß òàêîé: Îê
Îñìàòðèâàþ äàëüøå, îïåðàöèîííóþ, õèðóðã òðàâèò àíåêäîò, ïîâîðà÷èâàþ ãîëîâó è âèæó êàê ìåäñåñòðà ïîñòàâèëà êàòåòåð è……. ÿ óñíóë.
Î÷íóëñÿ, âèäèìî ýòî è áûë òîò ìîìåíò êîãäà ÿ äîëæåí áûë îòâå÷àòü íà âîïðîñû õèðóðãà, íî ÿ íå ìîã, âñå áûëî â òóìàíå, êàê áóäòî ÿ åùå ñïëþ è òàêîé ðåëàêñ, âñå ÷òî ÿ ñìîã èç ñåáÿ âûäàâèòü â îòâåò íà åãî âîïðîñû ýòî : Ñïàòü õî÷ó è…ÿ ñíîâà óñíóë.
Ïðîñíóëñÿ â èíòåíñèâêå. Âèäèìî áûë óæå âå÷åð, òåìíîâàòî. ß êàê â ôèëüìàõ, îñìàòðèâàþ, è âèæó…2 ñóêà òðóáêè òîð÷àò èç áî÷èíû (äðåíàæ äëÿ âûâîäà âñåé áÿêè, ÷òî ïðîñî÷èëàñü èç æåëóäêà), à íà æèâîòå îò ïóïêà äî ñàìîé ãðóäèíû çàêëååíî. Íî ïåðâàÿ ìûñëü áûëà íå ñòðàõ, à íàâåðíî ðàäîñòü, ÷òî íå îòúåõàë è îêëåìàëñÿ. Ïèñàòü ïðèõîäèëîñü â óòêó, ò.ê âñòàòü áûëî íåâîçìæíî. À ñïàë ÿ íà ñïèíå è ýòî áûëî òî åùå èñïûòàíèå, êîãäà îíà çàòåêàåò, à ïîâåðíóòüñÿ òû íå ìîæåøü(ñïðàâà òðóáêè, à åñëè ëîæèøüñÿ íà ëåâûé áîê òî øîâ áîëèò æóòêî). Ìåäñåñòðû ,Ñïàñèáî èì, ïîäõîäèëè ñïðàøèâàëè êàê ÿ ñåáÿ ÷óâñòâóþ, ñèëüíî ëè áîëèò è íàäî ëè îáåçáîëèâàþùåå. Ïðîáûë ÿ òàì 2 äíÿ, íó êàê ïðîáûë, ïðîñïàë. Ïîòîì ïåðåâåëè ìåíÿ â îáùóþ ïàëàòó.  êîòîðîé íà òîò ìîìåíò áûë òîëüêî ïàðåíü (ñîñåä ïî êîéêå, ñïàñèáî åìó òîæå ïîìîãàë ìíå ïåðåäâèãàòüñÿ) è ìóæè÷îê ëåò 35, ïðèÿòíûé â îáùåíèè. Ïàðåíü âûïèñàëñÿ íà ñëåä. äåíü, à ìóæè÷îê åùå íàâåðíî äíÿ 3-4 ïðîáûë. È ÿ â ïàëàòå áûë 2 èëè 3 äíÿ ñîâñåì îäèí, ëàêøåðè. Ïåðâîå âðåìÿ íåëüçÿ áûëî äàæå ïèòü, ðàçðåøèëè òîëüêî íà 3 äåíü è òî ïî ãëîòêó. Åñòü ðàçðåøèëè òîëüêî íà 5é äåíü, íó êàê åñòü, ùåäÿùèé ðåæèì, áóëüîí÷èê ñ ìîðêîâèíêîé è çàïàõîì êàðòîøêè. Ñêàçàëè íîñèòü ïîñëåîïåðàöèîííûé áàíäàæ, íåóäîáíàÿ øòóêà. Ïîòèõîíüêó ðàñõîäèëñÿ, ñïàñèáî âðà÷ó. Êàê òî íà óòðåíåì îñìîòðåë, âðà÷ ïîäõîäèò êî ìíå , ñïðàøèâàåò êàê ñàìî÷óâñòâèå è ò.ä è ïîïóòíî õî÷åò îñìîòðåòü øîâ, íà øâå ó ìåíÿ áûë ìåäèöèíñêèé ïëàñòûðü, îí åãî íà÷èíàåò ñíèìàòü è ÿ âèæó êàê ó ìåíÿ ïðîñòî ìÿñî ãäå øîâ ðàçúåçæàåòñÿ â ñòîðîíû èç çà òÿãè ïëàñòûðÿ, ýòî áûëî ñòðàøíåíüêî, íî ýòî áûë óæå âåðõíèé ñëîé ïîýòîìó íîðì. ÍÀ 7 âðîäå äåíü ìíå ñêàçàëè, ïîðà ñíèìàòü øâû, ýòî áûëî î÷åíü íå ïðèÿòíî, ïîòîìó ÷òî òîò êòî ñíèìàë, ïîñòîÿííî èõ íàòÿãèâàëà, èç çà ýòîãî áûëî íåïðèÿòíîå îùóùåíèå. Èèèèè ñíÿëè ìíå èõ íå âñå, õîòÿ äîëæíû áûëè. Íó ò.å çàêîñÿ÷èëè. ýòî óæå ïîòîì ÿ ñèäÿ äîìà, çàìåòèë ÷òî òî íå ïîíÿòíîå è ðåøèë ïîåõàòü íà ñëåä äåíü ê õèðóðãó, îí òàêîé íó äà, ýòî íèòêè. À åñëè áû ÿ âîò òàê çàáèë íà ýòî, áûëî áû íå î÷åíü â áóäóùåì. Ñîáñòâåííî íà ýòîì íàâåðíî ïîðà çàêàí÷èâàòü, äàëüøå îñîáî íå÷åãî ãîâîðèòü, ñòðîãèå äèåòû,3 ìåñÿöà õîäèë â áàíäàæå, òàáëåòêè ïèë ãîðñòüþ, ãàñòðîñêîïèÿ 2 ðàçà. Ïîòîì èç çà îïåðàöèè , ïîäñåë èììóíèòåò, ïîÿâèëèñü ÿçâî÷êè íà ãîðëå, åçäèë òîæå íà ïðîöåäóðû. Âîò òåïåðü â ìàðòå ñíîâà íà ãàñòðîñêîïèþ, êîíòðîëüíóþ, ò.ê ñ ïåðâîãî ðàçà ÿçâó íå ïîëó÷èëîñü çàëå÷èòü, áóäó ïðîáîâàòü ñî âòîðîãî.
Ñîððÿí çà îðôîãðàôèþ, èñòîðèÿ áåç âçðûâîâ è íåîæèäàííûõ êîíöîâîê. ÏÐîñòî õîòåëîñü ðàññêàçàòü åå è óçíàòü åñòü ëè ñðåäè íàñ òóò òàêèå æå è êàê âû ñïðàâëÿëèñü ñ ýòèì? ÷òî ïîìåíÿëîñü? è ò.ä.
Âñåì äîáðà , íå áîëåéòå.
Источник
