Варикозное расширение язвы операция
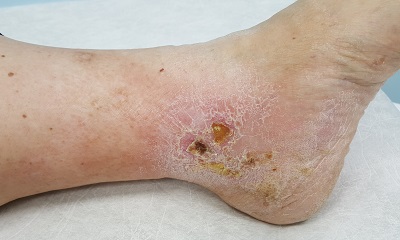
Операция при диагностировании у пациента трофического образования на нижней конечности, появление которого связано с осложнениями тяжелой клинической картины варикозного расширения вен, является радикальным способом терапии, применяемым исключительно в крайних случаях, когда другие методики лечения исчерпали себя. Суть проведения оперативного вмешательства на участке ноги, пораженном трофической язвой, сводится к тому, чтобы устранить дальнейшее распространение воспалительного очага и купировать процесс разрушения эпителиальной ткани. Если в ходе обследования установлено, что имеет место проникновение в ткани бактериальной, вирусной или грибковой инфекции с нагноением нижней конечности, то параллельно с устранением проблем трофики врач-хирург выполняет противомикробную санацию раневого новообразования. Метод оперативного лечения всегда носит индивидуальный характер и разрабатывается под каждого больного в отдельности. Это касается и периода послеоперационной реабилитации.
Показания к хирургическому лечению трофических язв нижних конечностей
 В большинстве случаев раны на ногах трофического типа поддаются успешной терапии путем использования медикаментов, улучшающих отток венозной крови и циркуляцию лимфатической жидкости в каналах, расположенных в нижней части ног. Когда все методы консервативного лечения исчерпаны, а болезнь дальше прогрессирует, разрушает стенки магистральных сосудов, окружные ткани кожного покрова, то врачи принимают решение о вынужденной необходимости оперативного вмешательства.
В большинстве случаев раны на ногах трофического типа поддаются успешной терапии путем использования медикаментов, улучшающих отток венозной крови и циркуляцию лимфатической жидкости в каналах, расположенных в нижней части ног. Когда все методы консервативного лечения исчерпаны, а болезнь дальше прогрессирует, разрушает стенки магистральных сосудов, окружные ткани кожного покрова, то врачи принимают решение о вынужденной необходимости оперативного вмешательства.
Существуют следующие показания к хирургическому лечению трофического поражения нижних конечностей:
- в ране постоянно скапливается гнойный экссудат, который не удается эвакуировать с помощью антисептических и противовоспалительных перевязочных материалов, предназначенных специально для терапии подобного рода осложнений болезни;
- произошло инфицирование язвы особо опасной бактериальной инфекцией, которая адаптировалась к условиям новой среды обитания и стремительно развивается, поражая все новые участки ноги (золотистый стафилококк, синегнойная палочка, госпитальные штаммы стафилококка);
- образование обширного отека нижней конечности, что указывает на невозможность естественного оттока лимфы и венозной крови в связи с сильным воспалением трофической язвы;
- обширные раневые поверхности с масштабным поражением эпителиальных тканей ноги, а также угрозой дальнейшего увеличения площади трофического разрушения;
- угроза ампутации ноги, если в экстренном порядке не будет закрыта поверхность раны с ее полным очищением от гнойного экссудата и ушиванием краев окружных тканей.
Это основной перечень показаний к проведения операции, если клиническая картина заболевания не стабилизируется и у врачей не появится возможность проведения дальнейшего медикаментозного лечения с появлением положительной динамики к выздоровлению пациента. Учитывая тот факт, что каждый случай заболевания индивидуален, доктор может взять за основу другие медицинские показатели, указывающие на необходимость хирургической терапии.
Какой специалист принимает решение о необходимости проведения операции?
Необходимость хирургического вмешательства определяет непосредственно врач, занимающийся лечением пациента. Окончательное утверждение дальнейшего плана оперативной терапии и прогнозирование возникновения возможных осложнений, которые могут появиться по ходу проведения операции, выполняет врач-хирург. В некоторых случаях, если больной находится в специализированной клинике, предоставляющей услуги исключительно по лечению сосудистых патологий и их последствий, то решение о необходимости операционного удаления трофической раны может принять врач-флеболог.
При этом обязательным условием является то, чтобы специалист данного профиля имел право проводить хирургические операции, а не только заниматься общей терапией тяжелых заболеваний сосудов и лимфатических каналов, принимающих участие в оттоке венозной крови из нижних конечностей. О результатах принятого решения в обязательном порядке уведомляется пациент, ему разъясняются показания к проведению хирургического вмешательства, возможные риски и последствия, если своевременно это не сделать и дальнейшие действия, которые необходимо будет выполнить в период реабилитации, чтобы наступило полное выздоровление.
Как проходит операция по ампутации (удалению) трофической язвы?
 Перед тем, как проводить хирургическое лечение раневой поверхности на ноге, больному назначают прохождение диагностики общего состояния здоровья, определяют показатели уровня сахара, СОЭ, лейкоцитов, эритроцитов, тромбоцитов и других компонентов крови, непосредственно влияющих на степень ее свертываемость. Это очень важно перед оперативным вмешательством. После этого, если не были выявлены медицинские противопоказания к хирургии нижней конечности пациента, то лечащий врач-хирург назначает дату проведения операции. Сам процесс ее выполнения состоит из следующих терапевтических манипуляций.
Перед тем, как проводить хирургическое лечение раневой поверхности на ноге, больному назначают прохождение диагностики общего состояния здоровья, определяют показатели уровня сахара, СОЭ, лейкоцитов, эритроцитов, тромбоцитов и других компонентов крови, непосредственно влияющих на степень ее свертываемость. Это очень важно перед оперативным вмешательством. После этого, если не были выявлены медицинские противопоказания к хирургии нижней конечности пациента, то лечащий врач-хирург назначает дату проведения операции. Сам процесс ее выполнения состоит из следующих терапевтических манипуляций.
Введение анестезии
 В большинстве случаев трофическое поражение эпителия и стенок венозных сосудов носит обширный характер, поэтому больному вводят общую анестезию. Обезболивающее попадает в организм пациента через спинальный катетер, который фиксирует врач-анестезиолог в нижнем отделе позвоночника непосредственно между его суставным соединением, чтобы была обезболена полностью вся нижняя часть тела.
В большинстве случаев трофическое поражение эпителия и стенок венозных сосудов носит обширный характер, поэтому больному вводят общую анестезию. Обезболивающее попадает в организм пациента через спинальный катетер, который фиксирует врач-анестезиолог в нижнем отделе позвоночника непосредственно между его суставным соединением, чтобы была обезболена полностью вся нижняя часть тела.
Обработка раны
Перед тем, как начать операцию врач проводить антисептическую обработку трофической язвы и окружной поверхности кожи. Как правило, используют Йодоцерин, 3% раствор перекиси водорода или хлоргексидина. Несмотря на общую стерильность операционного зала, хирургического инструментария и тела больного, соблюдение данного пункта является обязательным и выступает в качестве профилактики возможного инфицирования раны.
Санация язвы
При длительном нарушении трофики венозной крови и лимфатической жидкости в зоне поражения ноги скапливается экссудат, который из-за хронического застоя, постепенно начинает провоцировать нагноение и некроз тканей нижней конечности, контактирующих с инфильтратом. При этом данный процесс развивается даже несмотря на то, что из окружающей среды не было попадания болезнетворной инфекции. Если же заражение микробами произошло, то состояние раневой поверхности становится еще более усугубленным. Именно для этого доктор, используя хирургические инструменты, проводит удаление гнойного экссудата и застойной жидкости из раны до полного ее очищения. После этого выполняется повторная дезинфекция трофической язвы антисептическими растворами, приготовленными еще до начала проведения операции.
Ревизия сосудов
Для полного выздоровления пациента и предотвращения рецидива заболевания с повторным формированием раны на том же самом месте, хирург выполняет удаление или восстановление расширенных вен, которые были разрушены варикозной болезнью. Доктор принимает решение — оставить магистральный сосуд, выполнить его реставрацию методом микрохирургии или же удалить часть вены с ее ушиванием, дабы не было дальнейшего подкожного подтекания лимфы и крови.
Закрытие раневой поверхности
 Когда все терапевтические действия по устранению патологического состояния сосудов выполнены, начинается финальная стадия оперативного лечения. Заключается она в том, что врач-хирург осуществляет закрытие трофической язвы путем ушивания ее краев специально приспособленными для этого органическими нитями. Они выполнены из натурального биологического материала, который после заживления трофической язвы полностью рассасывается.
Когда все терапевтические действия по устранению патологического состояния сосудов выполнены, начинается финальная стадия оперативного лечения. Заключается она в том, что врач-хирург осуществляет закрытие трофической язвы путем ушивания ее краев специально приспособленными для этого органическими нитями. Они выполнены из натурального биологического материала, который после заживления трофической язвы полностью рассасывается.
Их используют для того, чтобы лишний раз не травмировать участок нижней конечности, который и без того слишком долго был открытым и не имел целостной эпителиальной поверхности.
После этого пациента перевозят в палату интенсивной терапии на тот случай, если возникнут проблемы с сердечно-сосудистой системой, которая может отрицательно отреагировать на воздействие препарата анестезии. По истечению 2-3 дней больной переводится в общую больничную палату и начинается процесс восстановления, продолжительность которого составляет от 10 до 20 дней.
Источник
Трофические язвы при варикозе возникают в результате осложнений варикозной болезни на фоне прогрессирующей недостаточности кровообращения вен нижних конечностей.
Излюбленная локализация — область медиальной лодыжки, но могут быть и в другом месте, например по передней поверхности кожи голени, на стопе.
В сильно запущенных случаях длительно существующие эрозивные дефекты могут быть множественными, располагаться по окружности голени или поражать обе конечности одновременно. При этом к трофическим язвам присоединяются различные кожные заболевания (экзема, дерматит, рожистое воспаление).
Для подтверждения диагноза проводят ультразвуковое исследование с допплерографией и дуплексное ангиосканирование, эти два метода инструментальной диагностики позволяют различить варикозную патологию сосудов от других видов флебопатологии.
Лечение направлено на рубцевание язвенного дефекта и профилактики рецидива.
В ряде случаев, для избавления от трофической язвы при варикозе, необходимо оперативное вмешательство, но проведение медикаментозной консервативной терапии до выполнения операции считают важным моментом предоперационной подготовки.
У больных с тяжелой сопутствующей патологией ведение трофической язвы при варикозе консервативным (без операции) способом — единственный способ исправить ситуацию.
Какие операции проводят при трофической язве
Оперативное лечение при трофической язве включает в себя следующие виды оперативных пособий:
- Флэбэктомия и склерозирование подкожных вен, большой и малой. Этот вид операций относится к операциям на поверхностной системе сосудов нижних конечностей.
- Склерозирование перфорантных вен для разобщения глубокой и поверхностной кровеносной системы.
- Операции на глубоких венах.
- Операция Пальма.
- Комбинированное оперативное лечение, при котором осуществляют манипуляции на сосудах нижней конечности и трофическом язвенном дефекте. Могут выполняться одновременно или в различной последовательности.
Лечение трофической язвы с помощью хирургии показано больным с длительно не заживающими трофическими эрозиями или при частом возобновлении патологического процесса.
Эффективность от терапии оценивают после ее проведения в течение 6 недель. В этот промежуток времени больной активно принимает таблетки и капсулы, получает местное лечение мазевыми средствами, носит специальное компрессионное белье.
Если проведенная консервативная терапия не увенчалась успехом, возможно выполнение оперативного лечения. При трофической язве, затрагивающей подкожную сосудистую систему, выполнение операции считается оптимальным решением.
Практикующие врачи флебологи считают, что наиболее эффективно при терапии трофической варикозной язвы применение Детралекса в адекватных дозировках, компрессионного лечения, применение интерактивных раневых покрытий.
В ряде случаев, для улучшения микроциркуляции и укрепления сосудистой стенки назначается препарат Актовегин, который борется с ишемией, улучшает метаболизм и обладает выраженным ранозаживляющим действием.
Если обратиться к российской статистике, то оперативное вмешательство при варикозной трофической язве проводится в 25-30% случаев от общего числа.
Лечение трофической язвы оперативным способом, особенно с ликвидацией вено-венозных сбросов и пластикой кожным лоскутом, позволяет быстрее добиться заживления, по сравнению с выборочной вазоэктомией и изолированной медикаментозной терапией.
Какие мази помогут при трофической язве
Само по себе проведение оперативного вмешательства не является достаточным мероприятием для полного очищения кожи от эрозивного дефекта и требует применения длительной многокомпонентной терапии (вставка про капсулы и таблетки от варикоза) и местного лечения.
Лекарственные препараты для проведения местной терапии, а к ним относят мази, кремы, гели, помогают добиться отторжению участков некротизированной кожи (омертвевшей), способствуют регенерации тканей (восстановлению), обладают противомикробной активностью и способны уменьшить явления болевого синдрома.
Показания к лечению мазями при трофической варикозной язве
Показания к лечению мазевыми средствами:
- Гнойно-некротическое поражение тканей при варикозной болезни вен нижних конечностей и тромбофлебите.
- Трофическая язва, как осложнение лимфедемы.
Какие мази эффективны при трофической язве
Левомеколь
Одна из самых популярных и доступных мазей при варикозной болезни, в том числе, и при лечении ее осложнения образовавшейся трофической язве.
Действие мази Левомеколь обеспечивает антибактериальный компонент хлорамфеникол (левомецитин) и метилурацил, который обладает стимулирующим действием в отношении лейкопоэза, чем способствует активизации обмена веществ в тканях и стимулирует процессы регенерации.
Мазь Левосин, помимо хлорамфеникола и метилурацила, содержит сульфадиметаксин, из-за чего несколько уменьшает проявления болевого синдрома.
Мазь Эритромициновая
Действующее вещество антибиотик из группы макролидов Эритромицин, уменьшающий проявления воспаления в эрозивной поверхности.
Стрептонитол-дарница и Мафенид ацетат обладают противомикробной способностью за счет подавления размножения микробной флоры.
Мази, содержащие серебро
Мази с серебром для лечения трофических варикозных язв обладают бактерицидными регенеративными свойствами, рабочее вещество — сульфатиазол серебра, который воздействует на бактерии, подавляя их рост и размножение. Ионы серебра, содержащиеся в мазевом средстве, губительно действуют на патогенную микрофлору.
Мазь Солкосерил
Очищенная специальным способом от белковых веществ вытяжка из телячьей крови улучшает обмен веществ за счет стимуляции тканевого метаболизма, что улучшает трофику и способствует процессу восстановления и ранозаживления.
Мазь Диоксиколь
Изготовлена на основе Диоксидина, Метилурацила и Тримекаина. Обладает антибактериальным, противовоспалительным, восстанавливающим и обезболивающим действием.
В состав мази Офлокаин-Дарница входит антибактериальный компонент офлоксацин (антибиотик из рода фторхинолонов) и Лидокаин (анестетик, уменьшает проявление боли).
Мефенат в качестве рабочих веществ содержит вещество из группы нестероидных противовоспалительных средств и противомикробный винилин (другое название — бальзам Шостаковского).
Помимо выраженного снятия боли и воспаления, обладает способностью стимулировать местный иммунитет, ускоряет процесс фагоцитоза некротических клеток и усиливает регенеративные процессы.
Противопоказания к применению мазей
Левомеколь и Левосин — индивидуальная непереносимость компонентов лекарства.
Стрептонитол-Дарница — аллергические реакции на стрептоцид и нитазол, серозно-гнойное отделяемое из раневой поверхности в большом количестве.
Мафенид аллергические проявления на применение препаратов из ряда НПВС в анамнезе.
Мази с серебром — индивидуальная непереносимость, недостаток фермента G6PD.
Мазь Диоксиколь — заболевания надпочечников в анамнезе, индивидуальные реакции аллергического характера.
Офлоксин Дарница, Мефенат — индивидуальная гиперчувствительность. В аннотациях к данным препаратам запрещается применять средства во время беременности, кроме
Солкосериловой мази, а Мефенат применяют только после назначения врача.
Взаимодействия с другими препаратами
Эритромициновая мазь усиливает действие сульфаниламидных лекарственных средств, а также антибактериальных препаратов из тетрациклиновой группы.
Стрептонитол-Дарница не применять с сердечными гликозидами.
Офлокаин-Дарница, за счет содержания Лидокаина, не рекомендовано применять одновременно с противоаритмическими лекарственными средствами, так как может возникнуть системное воздействие.
Лечение мазью Мефенат, при добавлении лекарств с салициловой кислотой, будет эффективнее, за счет более выраженного обезболивания.
Мази, содержащие серебро, предпочтительнее не комбинировать с иными веществами для местного лечения на одном локусе кожи.
Из побочных эффектов применения мазей — зуд, покраснение, раздражение.
Хранить лекарственные средства для местной терапии рекомендуется в прохладном темном месте, лучше в холодильнике.
Источник
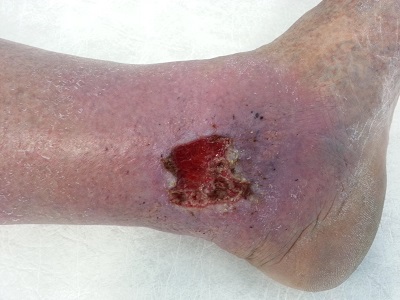
Классическая венозная трофическая язва
Трофическая язва — патологическое состояние, проявляющееся наличием дефекта тканей, вызванное преобладанием в тканях процессов альтерации (разрушения) над процессами репарации(восстановления) вследствие различных причин. Язвенные дефекты вызывают разнообразные факторы. Довольно условно, их можно разделить на следующие категории:
- венозные патологии (нарушение оттока крови) — варикозная болезнь, посттромбофлебитический синдром, венозные дисплазии;
- патологии артерий (нарушение притока крови к тканям) — облитерирующий атеросклероз, эндартериит, различные системные васкулиты, артериальные дисплазии;
- поражения микроциркуляторного русла — диабетические, язвы после ожогов, отморожений, лучевые;
- связанные с нарушением иннервации — нейротрофические;
- рубцово — атрофические;
- язвы, связанные с инфекционным поражением (пиогенные, сифилитические, туберкулёзные, лепрозные и проч.);
- язвы малигнизированные (в результате опухолевых процессов);
- к очень редким можно отнести язвы Марторелла или гипертонические.
Причиной более половины всех язвенных поражений нижних конечностей является нарушение венозного оттока, то есть запущенная форма хронической венозной недостаточности или ХВН. Из этого числа около 90% приходится на варикозную и 10% на посттромбофлебитическую болезнь соответственно. Таким образом, ведущим фактором возникновения язв нижних конечностей является варикозная болезнь.
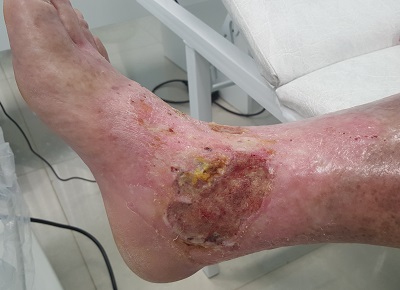
Запущенная трофическая язва
В настоящее время распространённость хронической венозной недостаточности поистине впечатляет. Статистические исследования в странах Европы, США дают различные цифры, которые широко варьируются в зависимости от конкретной территории проживания, половой принадлежности, возраста. Если выразить в цифровом эквиваленте, то можно говорить о 15% — 45% исследованных с варикозно расширенными венами. Одно из исследований, проведённое в Эдинбурге (Великобритания, Шотландия) выявило наличие ХВН у 40% мужчин и 32% женщин, что противоречит распространённому мнению о приверженности женщин к варикозной болезни. Если говорить о Российских реалиях, то вот сухие цифры. Результатом исследования 2007 году в 43 регионах Российской Федерации было выявление у 52% обследуемых выраженных форм варикозной болезни. У каждого пятого из них, как осложнение, уже имелась трофическая язва, либо предъязвенное состояние.
Каким же образом ХВН приводит к образованию язвы нижних конечностей. Варикозная болезнь — это хроническое заболевание, проявляющееся расширением поверхностных вен с развитием недостаточности их клапанов и последующим нарушением кровотока. Как это ни странно, но главными причинами возникновения варикоза являются два фактора. Это, собственно, наличие поверхностных вен нижних конечностей (тонкостенных трубчатых структур, не защищённых окружающими тканями) и прямохождение, обуславливающее высокую гидростатическую нагрузку (давление столба крови) на венозную стенку. Но, для развития варикозной болезни необходимы также: наследственно передаваемая слабость соединительной ткани (обуславливает снижение прочности вен для любых повреждающих агентов), образ жизни (это может быть, как избыточная нагрузка на нижние конечности, так и её недостаток, длительное вертикальное положение, несбалансированное питание). То есть, при наличии предрасполагающих факторов расширяются поверхностные вены, их клапаны перестают функционировать, кровоток в них приобретает патологический характер. После достижения определённого физиологического порога в тканях нижней трети голеней развиваются патологические процессы обмена, их апофеозом будет трофическая язва. Венозная трофическая язва по своей сути является хронической раной, и имеет те же стадии развития:
На первой стадии происходит образование язвы. На этом этапе происходит усугубление и без того непростой ситуации с локальным кровотоком и иммунитетом и, как следствие, микробное заражение раны. При благоприятных условиях рана очищается от инфекции, детрита (отмерших тканей) и происходит переход во вторую стадию. Она характеризуется появлением грануляций — молодой соединительной ткани, лежащей в основе всех репаративных процессов (процессов заживления). В третьей, конечной фазе, происходит замещение дефекта рубцом и кожным эпителием. В контексте вышеизложенного перед специалистом флебологом стоят следующие задачи:
- не допустить возникновения 1-й фазы (т.е. самой язвы),
- в случае её возникновения как можно быстрее перевести её в 3-ю стадию (обеспечить её заживление),
- не допустить рецидива (возврата) язвы.
Весь лечебный процесс лечения венозной язвы можно свести к двум составляющим. Это лечение варикозной болезни и местная терапия раны.
К сожалению, в России, в широких врачебных кругах, прочно устоялось мнение, что изначально нужно залечить язвенный дефект (т.е. добиться эпителизации раны) и только после этого заниматься радикальным лечением варикозной болезни. Данный подход обусловлен стереотипами проведения оперативного лечения при условии отсутствия хронического очага инфекции. Таким источником в данном случае является трофическая язва. Т.к. любой участок тела, длительно лишённый защитного слоя (кожи), будет инфицирован в большей или меньшей степени. Так же данный подход обусловлен и пониманием самого оперативного лечения, т.е. удалением несостоятельных вен через разрезы (классическая операция Троянова-Тренделенбурга) с помощью флебоэкстрактора.
Данная методика применяется более века в различных модификациях. Но она не идеальна. Даже в руках опытного специалиста неизбежно следующее: множественные разрезы кожи, ведущие к рубцеванию, высокая травматизация тканей при извлечении венозных стволов, что часто приводит к длительным кровотечениям, деформации тканей. Наркоз или спиномозговая анестезия, также неизбежный компонент данного лечения. Всё вышеперечисленное, как правило, ведёт к откладыванию оперативного лечения и прогрессированию заболевания. Стоит добавить, что эпителизацию язвы (даже временную) очень трудно, а часто и невозможно достичь без радикального лечения варикозной болезни.

Заживающая трофическая язва
К счастью, наука не стоит на месте. От новых тенденций не отстаёт и флебология. Помимо высококачественного компрессионного трикотажа, практически полностью заменившего эластические бинты в лечении ХВН, появились и миниинвазивные методики радикального лечения варикозной болезни. Это эндовенозная лазерная коагуляция и радиочастотная абляция вен нижних конечностей. На данный момент они доказали не только свою эффективность и безопасность, но и комфортность для пациентов. Последнее связано с тем, что процедуры проводятся амбулаторно, пациент продолжает свою обычную жизнь, трудовую деятельность. Но, пожалуй, главными плюсами этих методик является отсутствие разрезов и, как следствие, рубцов и прочих осложнений, связанных с травматичностью классической операцией.
Подход нашей клиники №1 Витерра Беляево к проблеме венозной язвы заключается в следующем:
- На всём протяжении лечебного процесса пациент ведётся амбулаторно, без нарушения привычного ритма жизни.
- Для полной деконтаминации (удаления инфекции) раны необходимо максимум 2 недели (в запущенных случаях), в среднем 3-7 дней. Для этого используются антибиотики, противогрибковые средства, различные раневые повязки (зависят от количества и характера отделяемого раны, наличия детрита, выраженности местного воспаления).
- Следующим этапом проводится процедура лазерной облитерации варикозно расширенных вен под местной анестезией (не вызывающей даже локального дискомфорта).
- Пациенту одевают компрессионный трикотаж.
- Заживление язвы контролируется специалистом, применяются современные перевязочные материалы.
- Как правило, в течение нескольких недель, язва полностью заживает.
- Рецидива трофической раны после лечения в нашей клинике зафиксировано не было.
Источник
