68 больница трофические язвы
Трофической язвой называется открытая рана, возникшая на фоне хронического заболевания вен в результате омертвения кожных покровов или мягких тканей и не заживающая в течение шести и более недель. Патология формируется на фоне варикозного расширения вен или перенесенного флеботромбоза (закупорки вен кровяными сгустками). Причиной образования язв является нарушение местного кровообращения (застой венозной крови), приводящее к накоплению в тканях продуктов жизнедеятельности клеточного метаболизма (лейкоцитов). Проницаемость капилляров повышается, кожный эпителий уплотняется, спаивается с подкожно-жировой клетчаткой и становится уязвимым настолько, что любая микротравма может стать причиной изъязвления.
Распространенность заболевания среди трудоспособного населения составляет около 2% и повышается до 5% у людей старше 65 лет. От патологии чаще страдают женщины. В 0,3% случаев трофические язвы многократно рецидивируют и, несмотря на успехи современной медицины, плохо поддаются лечению. Чаще всего венозные язвы образуются на внутренней поверхности нижней трети голени.
Симптомы
Характерными признаками, предшествующими формированию язв, являются: усиление отечности в зоне пораженной вены, ощущение тяжести в ногах, судороги икроножных мышц, чувство жжения и разогрева участка. Это период усиленного формирования сетки мелких подкожных вен небольшого диаметра, во время которого кожа становится напряженной, болезненной и приобретает характерный «лаковый» вид. При пальпации зоны нарушенного кровообращения прощупывается бугристость. Увеличивающийся отек не позволяет собрать кожу в складку. Далее на коже появляются пигментированные участки синего, фиолетового или пурпурного цвета, постепенно сливающиеся в единую обширную зону. На пораженном участке образуется болезненное кровоизлияние, которое превращается в открытую, разрастающуюся по площади рану, в центре которой просматривается белесый участок, напоминающий натек парафина. Под струпообразным изъязвлением находится влажная, багрово-красная ткань. Из язвы начинает сочиться кровянистый или гнойный экссудат с неприятным запахом (признак воспаления). Процесс распространяется вширь и вглубь, охватывая глубокие слои тканей.
Диагностические исследования
Диагностику и консервативное лечение патологии проводит флеболог. После сбора анамнеза врач проводит осмотр и пальпацию пораженного участка в положениях пациента стоя и лежа, причем с обязательным осмотром живота, паховой области и внутренней поверхности бедер. Это позволяет врачу выявить причину развития трофических язв и назначить адекватное лечение. Дело в том, что у пожилых людей патология может сформироваться не на фоне венозной недостаточности, а по причине хронического атеросклероза крупных периферических артерий. В этом случае назначение пациенту ношения компрессионного трикотажа может привести к развитию гангрены с последующей ампутацией конечности. Поэтому при осмотре пациентов преклонного возраста флеболог учитывает даже состояние ногтей и волос.
Инструментальные исследования включают УЗИ вен нижних конечностей, в том числе дуплексное (допплерография позволяет оценить скорость кровотока и проходимость сосудов). Для оценки микроциркуляции крови проводится реовазография (к дистальной и проксимальной зонам нижних конечностей прикрепляются электроды, измеряющие электрическое сопротивление тканей).
Магнитно-резонансная флебография
Результаты дуплексного сканирования сосудов (артерий и вен) нижних конечностей
Рентгеноконтрастная флебография
Методы лечения
Консервативная терапия возможна лишь на ранних стадиях заболевания. Очень важным элементом терапии является местное лечение трофических язв. С этой целью применяются специальные раневые покрытия, создающие влажную регенерирующую среду. Поверх лечебной повязки, пропитанной лекарственными средствами (антисептики, сорбенты, протеолитические ферменты и пр.) и клеточными клонами (ультрасовременная методика) обязательно накладывается компрессионный бандаж. Каждая перевязка, кратность которых зависит от степени тяжести заболевания, сопровождается бережной обработкой раны: струйное промывание теплым (до 37 градусов) стерильным физраствором. Концентрированные антисептики не применяются, поскольку они оказывают токсическое воздействие на грануляционную ткань. Хирургическую обработку проводят только при наличии большого количества некротизированной ткани.
Фармакологическое лечение включает антибиотики и препараты для лечения основного заболевания (флеботоники, антиагреганты). Дополнительно проводят биосанацию раны вакуумным способом или воздействием лазерного облучения.
Рецидивирующее и прогрессирующее течение патологии требует устранения причины заболевания. С этой целью проводится удаление патологически измененных вен хирургическим способом или с применением флебосклерозирующей терапии. Операции проводит сосудистый хирург.
Хирургическое лечение
Хирургическое вмешательство также желательно проводить после купирования воспалительного процесса и заживления трофических язв. Но если консервативная терапия оказалось неэффективной в течение 3 месяцев, лечение возможно при открытой ране после ее тщательного очищения. Флебэктомия проводится под общим наркозом и длится 1,5-3 часа. Чтобы избежать гнойных осложнений, которые нередко возникают после проведения операции открытым (лапаротомическим) способом, хирург сочетает классическую флебэктомию (удаление крупных глубоких венозных стволов) с эндоскопической – извлечение варикозно расширенных вен при помощи зонда или крючкообразного инструмента (флебодиссектора) через проколы размером 2-3 мм.
Крупные незаживающие язвы подлежат дермопластике с пересадкой кожного лоскута на заранее обработанные грануляции и предварительно иссеченные рубцовые ткани. После наложения и фиксации лоскута хирургическими закрепками рану покрывают асептической повязкой и фиксируют эластичным бинтом. Полное приживление трансплантата достигается в 80% случаев (при частичном отторжении лоскута через 2-3 месяца проводится повторная дермопластика).
По завершении операции ногу туго стягивают компрессионным трикотажем и на 3-6 дней переводят пациента в палату, где он получает необходимое лечение (перевязки, анальгетики, противовоспалительную антибактериальную терапию и пр.). Операционные швы снимают на 8-10 сутки. Дата проведения контрольного УЗДГ назначается лечащим врачом (не ранее чем через 2 месяца).
Реабилитационный период после проведения оперативного вмешательства длится 2-3 месяца. В это время пациенту рекомендуется ежедневно совершать пешие прогулки, стараться долго не стоять на одном месте, избегать подъема тяжестей и высоких тепловых нагрузок (баня, сауна, горячая ванна). Подобранное врачом компрессионное белье необходимо носить не менее 3-4 месяцев.
Частота рецидивов после проведения комплексной терапии, включающей хирургическое вмешательство, варьируется в пределах 4-30%, что значительно ниже, чем после консервативного лечения, в результате которого трофические язвы вновь образуются у 40-100% пациентов.
Статья подготовлена на основании клинических рекомендаций и стандартов оказания медицинской помощи, утвержденных Министерством здравоохранения Российской Федерации, и носит информационный характер. Установить диагноз и назначить лечение может только врач на очном приеме.
Источник
Венозные
Нарушение целостности кожного покрова голени (реже стопы), обусловленное микроциркуляторными нарушениями при хронической венозной недостаточности.
У пациентов старшего возраста возможно сочетание с хронической артериальной недостаточностью.
Причины возникновения
Варикозная болезнь, перенесенные тромбозы вен нижних конечностей
Возможные осложнения
Без своевременного и адекватного лечения размеры язвы и частота рецидивов неуклонно возрастают, вовлекая в гнойно-некротический процесс сосуды, нервы, сухожилия, что может осложниться кровотечением, нарушением функции, распространением инфекции.
Как лечить трофическую язву?
В основе — хирургическая коррекция венозного кровотока, заключающаяся в удалении патологически измененных вен.
Методы свободной кожной пластики незаменимы при обширных язвах, самостоятельное заживление которых маловероятно.
Использование в комплексном консервативном лечении такого высокоэффективного метода очищения и подготовки язвы к пластике как управляемая абактериальная среда (УАС, метод бесповязочного лечения), позволяет существенно сократить сроки госпитализации, что особенно важно при наличии противопоказаний к хирургическому лечению у пациентов с тяжелыми сопутствующими заболеваниями
Как лечить трофическую язву знают специалисты нашей клиники. Отделение гнойной хирургии полностью оснащено для лечения трофических язв, здесь применяются проверенные методики, прием ведут кандидаты медицинских наук, заслуженные врачи РФ.
Обезболивание
Общая либо проводниковая анестезия (изолированное обезболивание конечностей).
Длительность госпитализации
Обусловлена распространенностью поражения, длительностью необходимой предоперационной подготовки, объемом операции и динамикой раневого процесса в послеоперационном периоде (от 15 суток).
Артериальные
Нарушение целостности кожного покрова голеней и стоп, обусловленное микроциркуляторными нарушениями при хронической артериальной недостаточности.
Возможно сочетание с хронической венозной недостаточностью.
Причины возникновения
Атеросклеротическое поражение сосудов нижних конечностей (наиболее часто возникает у курильщиков), диабетическая ангиопатия, острые тромбозы, эмболии у больных с мерцательной аритмией, заболеваниями крови
Возможные осложнения
Нарастание ишемии (нарушение питания тканей вследствие снижения артериального кровотока) приводит к снижению дистанции безболевой ходьбы вплоть до выраженной боли в покое, прогрессированию гнойно-некротического поражения конечности, что может привести к ампутации
Методы лечения
Как лечить артериальные трофические язвы? Проведение комплексной ангиотропной терапии, физиотерапевтического лечения (гипербарическая оксигенация), лазерного и ультрафиолетового облучения крови (ЛОК, ВЛОК), позволяет в большинстве случаев существенно улучшить микроциркуляцию пораженной конечности, динамику раневого процесса и сократить сроки госпитализации.
Хирургическое лечение трофических язв заключается в санации гнойно-некротического очага, удалении нежизнеспособных тканей.
Хирургическая коррекция артериального кровотока — выполняется в специализированных отделениях сосудистой хирургии.
Обезболивание
Общая либо проводниковая анестезия (изолированное обезболивание конечностей).
Длительность госпитализации
Обусловлена распространенностью поражения, длительностью необходимой предоперационной подготовки, объемом операции и динамикой раневого процесса в послеоперационном периоде (от 15 суток).
Некротизирующий васкулит
Хроническое воспалительное заболевание аутоиммунной природы артерий мелкого и среднего калибра, вен с преимущественным вовлечением дистальных отделов сосудов верхних и нижних конечностей, редко — артерий мозга и внутренних органов.
Причины возникновения
Поражение сосудов собственными иммунными комплексами организма возникает на фоне наследственной предрасположенности, которая реализуется при стрессах, переохлаждении и особенно курении.
Возможные осложнения
Наиболее частым проявлением заболевание является гангрена пальцев стоп, реже — кистей.
Методы лечения
Инфузионная терапия, направленная на улучшение микроциркуляции, подбор терапии ревматологом.
Хирургическое лечение заключается в санации гнойно-некротического очага, удалении нежизнеспособных тканей.
Обезболивание
Общая либо проводниковая анестезия (изолированное обезболивание конечностей).
Длительность госпитализации
Обусловлена распространенностью поражения, длительностью необходимой предоперационной подготовки, объемом операции и динамикой раневого процесса в послеоперационном периоде (от 20 суток).
Источник
Дефект кожи и глубжележащих тканей, возникающий в результате хронического нарушения венозного оттока со слабой тенденцией к заживлению вследствие замедленного развития грануляции тканей и нарушения процесса эпителизации и незаживающий в течение 4 недель.
Проблема лечения трофических язв различной этиологии является важнейшей медико-социальной проблемой современного общества, в связи с большим распространением этого заболевания. Анализ причин показывает, что среди этиологических факторов развития язв большой процент приходится на хроническую венозную недостаточность нижних конечностей, которой, по данным разных авторов страдает от 2% до15-60% взрослого населения высокоразвитых стран мира. В стадии декомпенсации венозного кровообращения в дистальных отделах конечностей у 60-70% не леченных больных возникают трофические язвы. Несмотря на очевидный прогресс в диагностике и лечении заболеваний вен нижних конечностей, распространенность трофических язв венозного генеза остается своего рода константой (1-2 % взрослого населения), выявляемой в результате многочисленных исследований на протяжении последних 30 лет. В 10-67% случаев пациенты данной группы становятся инвалидами и на длительное время теряют. Вместе с тем, наличие трофических язв у 81% больных этой группы приводит к нарушению “качества” жизни, которое проявляется в наличии постоянных или периодически возникающих болевых ощущений, ограничении подвижности, органических и косметических нарушений. Безуспешное, изнуряющее и, нередко, не рациональное лечение приводит к развитию таких осложнений, как экзема и дерматит, которые встречаются у 43,4-48% больных. Кроме того, длительное, иногда годами протекающее лечение приводит к значительным финансовым затратам, которые превращают проблему лечения трофических язв в социально-экономическую.
Решающее значение в развитии трофических язв как при варикозной, так и при посттромботической болезни принадлежит венозной гипертензии, приводящей к реализации целого каскада патологических процессов на микроциркуляторном уровне, итогом которой является тканевая деструкция. Общими для всех трофических язв является нарушение питания (трофики) тканей и их распад (некроз). Известно, что наиболее радикальным методом устранения флебогипертензии является хирургическая операция. Оперативное лечение больных с венозной язвой голени, если и предлагается в ряде случаев, то только после полного заживления язв. Вместе с тем, его проведение далеко не всегда возможно в связи с особенностями нарушения венозной гемодинамики у пожилых больных с тяжелыми сопутствующими заболеваниями.
Несмотря на то, что за последние десятилетия появилось огромное количество работ, посвященных проблеме лечения трофических язв, вопрос о консервативном лечении остается актуальным и в наши дни. Необходимость поиска новых методов, именно консервативного лечения, объясняется с одной стороны – массовостью поступления больных, их пожилым возрастом, как правило, наличием сопутствующей патологии, отказом пациентов от операции, а с другой стороны – наличием глубоких склеротических изменений сосудов и мягких тканей по причине длительности воспалительного процесса, обширности язвенного поражения конечности, часто наличием явлений экзематизации дерматита, в результате чего оперативное лечение является противопоказанным. В связи с этим консервативное лечение является не только основным лечебным пособием, но может также быть этапом предоперационной подготовки. Предоперационная подготовка в стационаре занимает длительное время, возникает реинфекция госпитальной инфекцией, что осложняет течения заболевания, особенно в послеоперационном периоде.
Метод лечения больных с трофическими язвами венозной этиологии включает предоперационную подготовку, хирургическое вмешательство, состоящее из трех этапов во время одной операции и послеоперационное ведение больного.
Предоперационная подготовка:
- Снижение микробной обсемененности тканей в области язвы.
- Уменьшение или ликвидация отёка мягких тканей.
- Осуществление профилактики тромбозов и тромбэмболических осложнений.
Накануне оперативного вмешательства выполняется маркировка патологически измененных поверхностных вен и несостоятельных перфорантов под контролем ультразвукового дуплексного сканирования. Коррекция венозного кровотока проводится дифференцированно, в зависимости от патогенетической основы хронической венозной недостаточности. Для устранения вертикального рефлюкса по большой подкожной вене выполняется операция Троянова-Тренделенбурга, Бэбкока, Нарата. Горизонтальный рефлюкс прерывается за счет эндоскопической субфасциальной диссекции либо эпифасциальной перевязки перфорантных вен. Закрытие раневой поверхности осуществляется с помощью аутодермопластики свободными расщепленными лоскутами.
В послеоперационном периоде осуществляется эластическая компрессия конечности (ежедневно сменяемый многослойный бандаж из бинтов короткой и средней растяжимости), проводится антибактериальная терапия по чувствительности микрофлоры (микробиологические исследования выполняются до операции). В зависимости от клинической ситуации длительность ее составляет 5-7 дней.
После заживления раны пациенту рекомендуется: эластическая компрессия II-III степени — медицинский трикотаж; медикаментозное лечение — длительный курс флеботонической терапии (детралекс в течение 6 и более месяцев).
Источник
Что такое язва?
Язва — это глубокий дефект кожных покровов, слизистых оболочек и подлежащих тканей, который образуется вследствие некроза и последующего отторжения омертвевших участков.
Зачастую употребляют термин «трофическая язва», но, по сути, все язвы являются трофическими. Вначале нарушается трофика (питание) на определённом участке, а затем возникает некроз и изъязвление. Более правильно говорить «хроническая язва», так как по причине наличия трофических расстройств язвы имеют затяжное хроническое течение и крайне медленно и плохо заживают.
Чем язва отличается от раны?
Язвы следует отличать от ран. Рана возникает вследствие острых внешних воздействий (травма, термическое, химическое воздействие и др.). Поскольку ткани в месте возникновения раны изначально не изменены, то процессы заживления быстро начинают преобладать над процессами некроза, и раневой дефект самостоятельно устраняется.
При ранах процесс гибели клеток происходит в короткие сроки травматического воздействия. Затем начинается регенерация. Процессы гибели клеток в язве и процессы восстановления протекают параллельно. Заживление язвы возможно только если восстановительные процессы начнут преобладать над разрушительными.
Любая рана может стать язвой!
Однако рана может как возникнуть в зоне трофических расстройств, либо трофические расстройства могут стать следствием раневого процесса. В этих случаях рана превращается в язву. По сути, даже рана, возникшая на фоне нормальных тканей может трансформироваться в язву. Любой дефект, существующий более 2 месяцев, расценивается как хроническая язва.
Где локализуются язвы?
Выделяют язвы поверхности тела и язвы слизистых оболочек внутренних органов (желудка, кишечника и др.). Последними занимаются специалисты хирургического профиля.
Язвы поверхности тела наиболее часто локализуются в области нижних конечностей, реже — в области таза. На коже головы, туловища и верхних конечностей язвы образуются крайне редко по причине нашего прямохождения.
Какие причины могут приводить к образованию трофических язв?
Они довольно многообразны. В зависимости от причины язвы подразделяются на следующие разновидности:
- Посттравматические незаживающие дефекты тканей и язвы (язвы, возникающие вследствие механических и огнестрельных повреждений тканей и костей; после отморожений, термических, химических и лучевых ожогов; остеомиелитические язвы; комбинированные язвы).
- Нейротрофические язвы (возникающие вследствие повреждений или заболеваний спинного мозга; образующиеся в результате полного или частичного перерыва периферического нервного ствола или его ушиба; вызванные постоянным раздражением периферического нервного ствола или его окончаний инородным телом, рубцом, костными разрастаниями).
- Сосудистые язвы:
- Язвы венозного происхождения (язвы вследствие первичного варикозного расширения вен; посттромбофлебитические язвы; язвы, связанные с врожденными аномалиями венозной системы).
- Язвы артериального происхождения (язвы вследствие преимущественного поражения крупных артериальных стволов: облитерирующий эндартериит и артериосклероз, тромбоз, эмболия или после перевязки магистральных артерий; язвы вследствие преимущественного поражения мелких артериол, капилляров: диабетические, облитерирующий эндартериит; язвы вследствие артериовенозных фистул).
Наиболее часто встречаются язвы венозного происхождения (до 70 %), на втором месте травматические (до 25 %).
Несмотря на многообразие причин развития язвы, процесс протекает примерно по одному сценарию. Хроническая язва формируется в результате взаимодействия факторов приводящих к некрозу тканей и факторов, нарушающих процессы восстановления.
Факторы, вызывающие некроз рассмотрены выше. Основной причиной замедленной регенерации является развитие нарушения трофики (питания) тканей.
Что может приводить к трофическим расстройствам?
- Повреждения и заболевания нервов.
- Повреждения и заболевания сосудов, приводящие к расстройству микроциркуляции.
- Общие заболевания и состояния, сопровождающиеся нарушением обмена веществ (истощение, авитаминоз, болезни обмена веществ, системные заболевания).
- Патологическое течение раневого процесса, сопровождающееся рубцовым перерождением грануляционной ткани.
Как это происходит?
После воздействия фактора, вызывающего некроз (травма, ожог, тромбоз, инфекция и т. д.), омертвевшие ткани отторгаются и образуется раневой дефект. При нормальной трофике он постепенно заживает. При нарушенной трофике своевременного заживления не происходит и рана превращается в язву. В язве развивается инфекция, которая в дальнейшем начинает играть существенную роль.
Развивается аллергизация к микробам, микробная экзема (см. раздел «паратравматическая экзема»), инфекция распространяется в окружающие ткани и способствует усугублению ситуации. Язва постепенно увеличивается в размерах, поражаются глубже расположенные ткани. Это может приводить к осложнениям.
Каковы осложнения трофической язвы?
- При разрушении сосуда может возникнуть кровотечение.
- Нарушение оттока лимфы ведёт к её застою и формированию слоновости.
- Рожистое воспаление, лимфангит, лимфаденит.
- Повреждение капсулы сустава может привести к гнойному артриту.
- Длительно существующая язва способна подвергнуться злокачественному перерождению (малигнизации).
Трофические язвы нельзя рассматривать только как локальный процесс!
При большой язвенной поверхности происходят значительные потери жидкости и белков, что может вести к нарушения обмена веществ и истощению пациента. Кроме того, длительно существующий инфекционный процесс может распространиться с развитием сепсиса или спровоцировать амилоидоз.
Как выглядят трофические язвы?
Язва представляет собой глубокий дефект кожи площадью от 1 до 200 см2. Форма дефекта может быть круглая, овальная, звёздчатая, неправильная. Дно язвы покрыто бледными рыхлыми грануляциями с гнойным налётом на поверхности. При обширных язвах грануляции могут полностью не покрывать дно. В этом случае видны подлежащие ткани. Стенки язвы плотные, неподвижные. По периферии она окружена плотной соединительной тканью. Края могут быть ровными или неровными, подрытыми, плотными. В тканях, располагающихся вокруг язвы, развивается воспаление.
В зависимости от причин развития язвы могут иметь некоторые различия по расположению и внешнему виду.
Особенности язв различного происхождения
Язвы артериального происхождения
Локализуются на стопе (в области пятки, тыльной и подошвенной поверхности, концевой фаланге большого пальца). Обычно небольшие, округлой формы. Видны участки краевого некроза (в виде потемневших уплотнённых тканей), который может распространятся вглубь, обнажая после отторжения сухожилия и кости. Окружающая кожа бледно-желтая, сухая, лишенная волосяного покрова. Имеются признаки хронической артериальной недостаточности (ослабление или отсутствие пульсации в артериях конечности, снижение кожной температуры, жалобы на зябкость, онемение, боли в поражённой конечности при ходьбе или в покое).
Сопровождаются болевым синдромом.
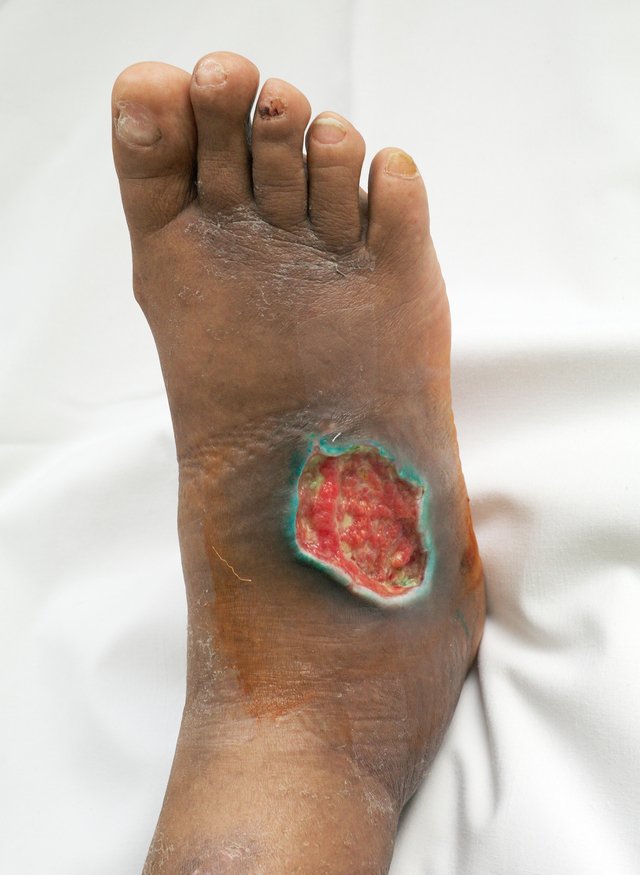
Язвы венозного происхождения
Обычно располагаются в области внутренней лодыжки. Размеры от небольших до огромных. В тяжёлых случаях охватывают нижнюю треть голени в виде «манжета». Кожа вокруг пигментирована, гиперемирована, уплотнена, приобретает вид «апельсиновой корки». За счёт развития сопутствующего лимфостаза, наблюдается выделение лимфы через кожу. При этом на коже появляются капельки, напоминающие росу.
Отделяемое язвы может быть серозным, гнойным, кровянистым. Часто вокруг развивается экзема.
При углублении язвы в подлежащие ткани отмечается выраженный болевой синдром.
Диабетические язвы
Образуются на конечных фалангах пальцев стопы. Обычно неправильной формы с неровными краями и участками краевых некрозов. Сопровождаются болевым синдромом.
Нейротрофические язвы
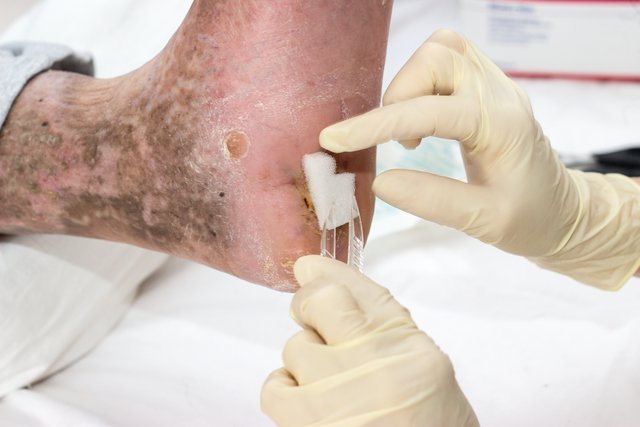
Чаще располагаются на подошвенной и боковой поверхности стоп, в области пяточного бугра. Отличительной особенностью является большая глубина при небольшой площади. Имеют форму кратера. Дном часто являются сухожилия, кости, мышцы. Отделяемое скудное с неприятным запахом. Окружающие ткани плотные с ороговевшим эпидермисом. Чувствительность снижена или отсутствует.
Инфекционные язвы
Располагаются по всей поверхности голени, обычно бывают множественными и концентрируются группами. Неглубокие. Форма овальная, дно ровное, покрыто струпом, грануляции отсутствуют. Края мягкие, тестоватые, кожа вокруг воспалена. Отделяемое густое, гнойное.
Лучевые язвы
Возникают в зоне облучения. Чаще всего округлые с обрывистыми краями, глубокие, проникают до мышц и костей. Кожа вокруг атрофичная, отмечается выпадение волос, очаговая пигментация, расширенные капилляры (телеангиоэктазии).
Язвы вследствие злокачественных новообразований
Образуются при распаде опухоли. Язва располагается в центре плотного, спаянного с окружающими тканями инфильтрата. Края неровные, бугристые. дно покрыто некротизированными тканями. Грануляций нет. Иногда возникают новые участки разрастания опухоли.
Как выглядит малигнизация (озлокачествление) язв?
Симптомами злокачественного перерождения служат увеличение размеров язвы, усиление болевого синдрома.
Края приподнимаются в виде вала, уплотняются. Грануляции приобретают серо-грязный цвет, разрастаются в виде «цветной капусты». Отделяемое приобретает гнилостный характер с крошковидными массами.
Диагностика хронических язв кожи
Для того, чтобы поставить диагноз трофической язвы достаточно внешнего осмотра и беседы с пациентом. Однако для выявления причины её образования и выбора метода лечения применяются лабораторные и инструментальные исследования. Они включают общие клинические анализы крови и мочи, биохимические анализы, ангиографию, ультразвуковую доплерографию и другие методы обследования. Обязательно проводится посев отделяемого язвы на питательную среду для определения микробов, развивающихся в язве и их чувствительности к антибиотикам. При подозрении на малигнизацию производят биопсию.
Лечение трофических язв
Лечение трофических язв – дело не быстрое и непростое. Оно зависит в первую очередь от природы заболевания. Соответственно, основную роль играет коррекция нарушений, вызванных основным заболеванием. Например, при язвах сосудистого происхождения это различные реконструктивные вмешательства для налаживания кровотока, при инфекционных — борьба с инфекцией и т. д.
Причинные факторы не всегда возможно устранить. Например, при поражениях нервной системы рассчитывать на восстановление иннервации пораженной зоны порой не приходится. В таких случаях лечение направлено на улучшение трофики тканей и стимуляцию заживления.
Лечение подразделяется на общее и местное. Выбор метода лечения и назначение лекарственных препаратов производится врачом. Однако некоторые принципы местного лечения необходимо знать, так как зачастую оно проводится под контролем специалиста самостоятельно.
Местное лечение
Местное лечение хронических язв сходно с лечением гнойных ран. Оно должно соответствовать стадии раневого процесса.
Для начала конечности необходимо создать покой. Рекомендуется соблюдать постельный режим.
При язвах венозного происхождения пораженную конечность приподнимают на 25-30 градусов от горизонтали. У больных с атеросклерозом сосудов нижних конечностей наоборот опускают.
Больным с венозными язвами обязательно применять компрессионную терапию (наложение бандажа из эластичных бинтов).
В фазу воспаления (экссудации) лечение направлено на борьбу с инфекцией и быстрейшее очищение язвы.
В этот момент особая стерильность не требуется.
Применяют промывания, антисептики, мази на водорастворимой основе, сорбционные покрытия, протеолитические ферменты (трипсин, химотрипсин).
В фазу регенерации (репарации) следует создать оптимальные условия для роста и созревания соединительной ткани, а также предотвратить вторичное инфицирование. На этом этапе перевязки проводят при строгом соблюдении правил асептики.
Применяют биогенные стимуляторы (апилак, прополис, вулнузан, солкосерил и т.д.), препараты растительного происхождения (коланхоэ. масло облепихи). Эффективно применение современных биодеградирующих покрытий (альгипор, альгимаф, комбутек).
В фазу эпителизации основной задачей является надежная защита от внешних повреждений. Продолжают использовать различные биогенные стимуляторы. Когда язвенный дефект становится совсем небольшим, можно обрабатывать его бриллиантовым зеленым или раствором перманганата калия. Это приводит к образованию струпа, под которым идет заживление.
Когда проводится оперативное лечение трофических язв?
Не всякий язвенный дефект способен зажить даже при очень грамотном консервативном лечении. Для закрытия незаживающих язв применяют различные виды кожной пластики (свободная, расщепленным лоскутом, на ножке). Во время операции иссекаются рубцовая ткань и патологические грануляции. В последнее время хорошо зарекомендовало себя применение клонов фибробластов.
Как часто возникают рецидивы трофических язв?
К сожалению, рецидивы язв возникают очень часто, особенно если не удалось устранить причины их вызывающие. Рецидив, зачастую, случается и потому, что после заживления язвы пациент прекращает выполнять данные ему рекомендации.лнять данные ему рекомендации.
Читать далее
Примеры работ
Случай 1

Через полгода хирургического лечения диабетической язвы пациентка 57 лет обратилась в нашу клинику в связи с неэффективностью лечения.

Проведена обработка язвенного дефекта подологическим методом.

Гель PACT, глубоко проникая в поврежденный участок кожи, оказывает антибактериальное действие.

После чего фотодинамический луч аппарата РАСТ закрепляет результат антибактериальной обработки.

Через три дня после первой обработки язва уменьшилась в размере, спали отек и гиперемия.

Проведена повторная обработка язвы подологическим методом, после чего будет наложена повязка с антибактериальной мазью. Пациентка продолжает лечение в клинике.
Случай 2
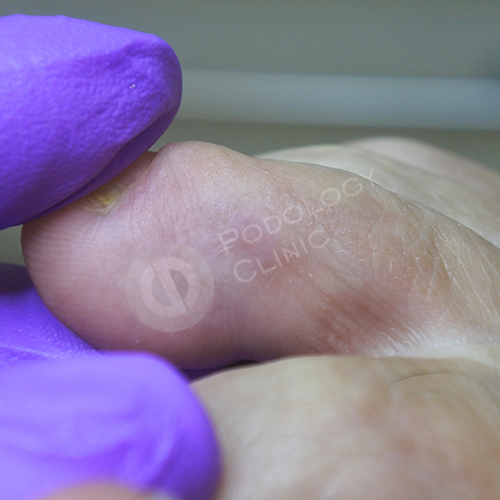
Пациентка 74 лет обратилась в клинику с жалобами на болезненные новообразования на коже правой стопы. При осмотре выявлены стержневые мозоли во 2-м межпальцевом промежутке. Мозоль на 2-м пальце осложнилась трофической язвой.
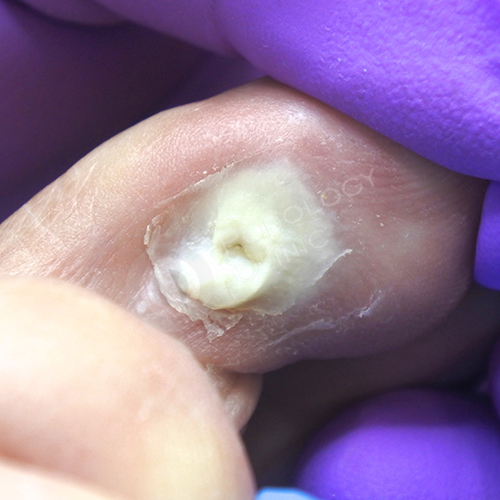
Стержневая мозоль, осложненная трофической язвой, расположенная с латеральной стороны 2-го пальца правой стопы.
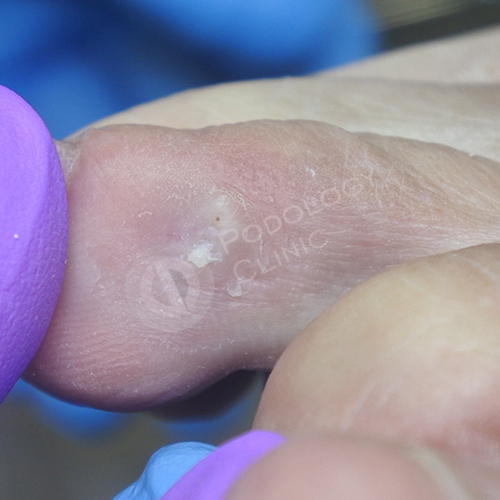
Стержневая мозоль, расположенная с медиальной стороны 3-го пальца правой стопы.
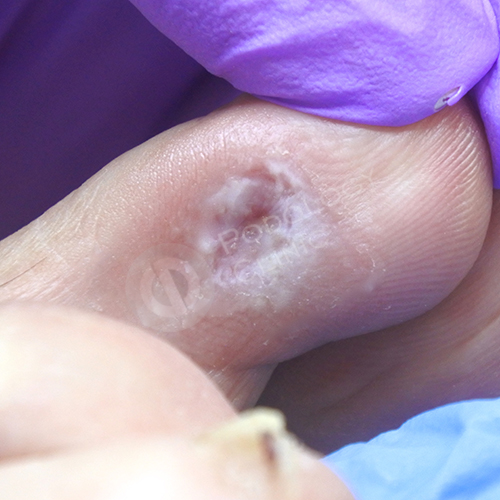
После удаления мозоли на 2-м пальце.
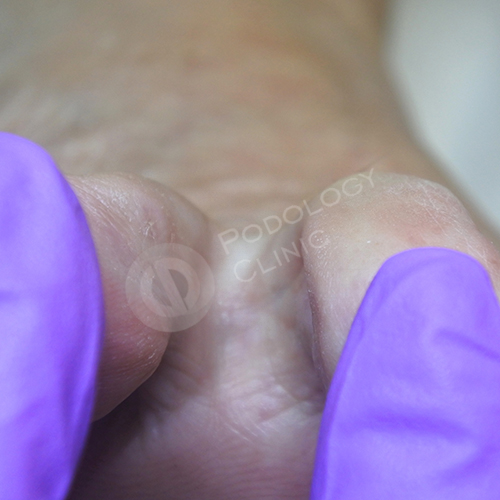
Вид межпальцевой складки через 2 недели после удаления мозолей.
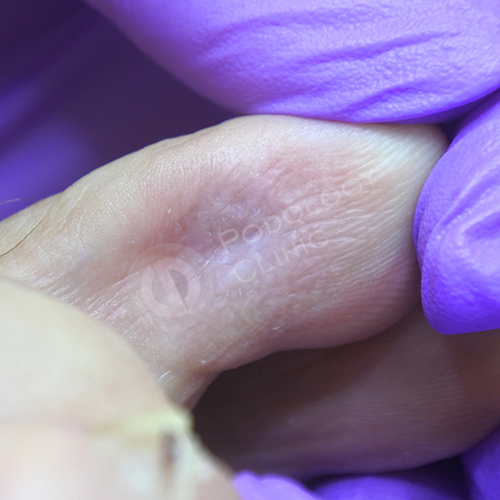
Через 1 месяц после удаления мозоли со 2-го пальца.

Через 1 месяц после удаления мозоли с 3-го пальца.
Смотреть еще
