Диабетическая стопа трофическая язва фото

Около двух миллионов пациентов, страдающих от диабета, сталкиваются с трофическими язвами на ступнях ног или голени. Трофические язвы на ногах при сахарном диабете возникают вследствие патологических поражений глубоких слоев кожи (эпителия или базальной мембраны), сопровождающиеся воспалительным процессом. Трофическая болезнь приводит к отмиранию мягких тканей на ногах, а после заживления язв и ран на коже больного остаются рубцы.
Лечение трофической язвы на ноге при сахарном диабете – длительный и сложный процесс. Это обусловлено нарушением трофики (поступлением кислорода и питательных веществ в ткани ног).
Трофические язвы: описание и причины возникновения
Трофические язвы при диабете – это нарушение целостности кожи или слизистой, которые не заживают в течение двух и более месяцев, постоянно рецидивирующие. Трофические раны не являются самостоятельной патологией. Их развитие обусловлено наличием другого хронического заболевания. Спровоцировать возникновение сухой язвы на стопе могут свыше трехсот заболеваний.
Точный механизм развития трофических ран не известен. Обычно диабетические язвы на ногах формируются вследствие:
- Замедления тока крови;
- Деформации тканей из-за нарушения поставки кислорода и питательных веществ;
- Застой крови и лимфы в венозных сосудах нижних конечностей;
- Нарушения артериального кровотока;
- Снижения метаболизма;
- Присоединение инфекции при лечении травм и ран.
На заметку!
В большинстве случаев трофические язвочки формируются на ногах. На руках, теле или голове раны при диабете практически не возникают.
Причины формирования диабетических язв на ногах
Причины возникновения трофических язв те же, что и основного заболевания – диабета. Это:
- Отягощенная наследственность;
- Постоянные стрессы;
- Пожилой возраст;
- Нарушения работы поджелудочной железы;
- Частые вирусные недуги – гепатит, грипп, ветрянка, краснуха;
- Ожирение.
Этапы формирования патологии
Чаще всего диагностируют трофические язвы у пациентов, имеющих в анамнезе диабет 2 типа. Спровоцировать раны на ногах могут такие факторы:
- Скачки глюкозы в крови;
- Потеря чувствительности нервных окончаний;
- Неправильный уход за ранами (порезы, мозоли), возникающими из-за потери чувствительности подошвы стоп.
На заметку!
Так как у пациентов, страдающих диабетом, снижается чувствительность кожи на ногах, они не всегда своевременно обращают внимание на появляющиеся раны и микротравмы. Раны инфицируются и плохо заживают из-за снижения количества доставляемого с кровью кислорода и увеличения уровня глюкозы.
Трофические язвы классифицируют на:
- Нейропатические – трофические язвы пятки у диабетиков;
- Нейроишемические – развиваются, если пациент страдает не только от диабета, но и от венозной недостаточности или варикоза.
Если рассмотреть фото язвы на ногах при сахарном диабете, заметно, что они формируются поэтапно. Цвет язвы зависит от стадии трофического поражения:
- На начальной стадии (формирование язвы на поверхности кожи) заметны раны желтого (свидетельствуют о влажном некрозе) или черного цвета (омертвение мягких тканей, нехватка кислорода);
- Красные язвы – признак второй стадии недуга, на которой рана проникает в нижние слои дермы, очищается от некрозных элементов и начинает заживать;
- Для третьего этапа (поражение мышц, связок и костной ткани) характерны белые раны. Такой цвет свидетельствует о заживлении язвы и рубцевании тканей.
Внешние проявления патологии на разных этапах
Симптоматика
Трофическая язва формируется постепенно. Поэтому симптоматика болезни зависит от ее стадии:
- Появляется отечность ног, чувство тяжести;
- Ночные судороги;
- Зуд и жжение на стопе;
- Проявление венозной сеточки и синих пятен;
- Участок пигментированной кожи уплотняется и становится глянцевым;
- На пораженном участке выступает влага – просачивающаяся лимфа;
- В середине пятна формируются ороговевшие участки кожи белого цвета;
- Кожа на пораженном участке отслаивается, возникает язва;
- Рана становится глубже и шире, поражая мышцы, связки и надкостницу;
- Возникает болезненность в месте трофического поражения;
- Из раны сочится сукровица или гной, возникает неприятный запах;
- Если рана инфицирована, кожа вокруг нее краснеет и припухает.
На заметку!
Трофическая язва при диабете имеет округлую форму и достигает в диаметре от 2 до 10 см. Чаще всего раны появляются на передней или боковой части икры. Язва имеет волнообразный край и гнойное содержимое.
Прогрессирование недуга приводит к деформации стоп и нарушению походки. Снижение чувствительности также становится причиной неправильной постановки ног при ходьбе.
Диагностика заболевания
Своевременная диагностика и лечение трофической язвы на ноге при сахарном диабете позволяет избежать ампутации пальцев и минимизирует риск рецидива патологии.
Мнение специалиста!
Основной задачей диагностики трофической язвы является установление степени нарушения кровотока в тканях и потери чувствительности.
Диагностика трофических поражений на ногах проводится так:
- Сбор анамнеза;
- Сдача ОАК (общего анализа крови), исследования на биохимию, уровень глюкозы в крови, коагулограммы (свертываемость крови);
- Пальпация пораженных участков ног, выявление пульсации;
- Определение чувствительности – реакция на тепло, боль и касание;
- Бакпосев гнойного содержимого раны с определением чувствительности инфекционного возбудителя к антибиотикам;
- Рентгенологическое исследование ноги.
Аппаратные методы позволяют определить:
- Уровень давления в пораженной ноге;
- Локализацию патологии при помощи сканера;
- Оксиметрию – поступление кислорода в ткани;
- Извилистость и проходимость сосудов при помощи контрастного рентгена;
- Патологические изменения тканей – КТ и МРТ;
- Глубина язвы, состояние окружающих ее тканей – биопсия частицы раны.
Методы диагностики трофической язвы на ногах
Методы лечения
Чем и как лечить трофические язвы на ногах при сахарном диабете, рассказывает врач после постановки диагноза. Схема лечения местными и системными препаратами назначается каждому пациенту индивидуально, с учетом особенностей протекания заболевания, наличия хронических болезней, аллергии.
Лечение трофических язв осуществляется несколькими методами:
- Медикаментозным;
- Хирургическим;
- Комплексным, включающим процедуру очищения ран от нагноений и некротических частиц, а также местное применение мазей и кремов.
Обязательной является обработка трофических язв на ногах раствором антисептика и мазью для восстановления поврежденной кожи и рубцевания поврежденных участков. Дополнительно при лечениии язвы в домашних условиях разрешено применять народные средства.
Хирургическое лечение
Оперативное вмешательство предполагает удаление некрозных участков ткани и устранение очага воспаления. Проводятся такие виды операций:
- Кюретаж;
- Ваккумирование;
- VAC-лечение с применением вакуума.
Вакуум применяется для создания отрицательно низкого давления (до -125 мм ртутного столба). Этот метод предполагает использование полиуретановых повязок. Вакуумирование позволяет:
- Удалить гной из язв на ноге;
- Снять отечность, уменьшить глубину ран;
- Усилить кровообращение в поврежденной конечности;
- Стимулирует процесс грануляции;
- Минимизирует вероятность осложнений трофической язвы;
- Формирует в ране влажную среду, препятствующую инфицированию вирусами и бактериями.
Катеризация – метод лечения ишемических и венозных ран на ногах, которые плохо заживают.
Виртуальная ампутация – популярный способ лечения нейротрофического поражения, развивающегося у пациентов с диабетом. Методика предполагает резекцию кости и плюснефалангового сустава без нарушения анатомической целостности. Виртуальная ампутация позволяет избавиться от очага инфекции и снизить давление.
Прошивание венозно-артериальных фистул сквозь кожу показано при наличии ишемической (гипертонической) язвы, называемой синдромом Марторелла. Вмешательство направлено на разделение фистул, расположенных по краю раны.
Хирургическое вмешательство при трофической язве
Медикаментозная терапия
Медикаментозное лечение может быть самостоятельным методом терапии начальной и средней стадии трофических язв у больных диабетом. В более тяжелых случаях лекарственные средства назначаются в качестве поддержки перед и после операции.
Лечение медикаментами на разных стадиях трофического поражения ног отличаются. На начальном этапе показаны:
- Антигистаминные препараты – Тавегил, Лоратодин, Супрастин;
- Антибиотики;
- Антиагреганты (для внутривенных инъекций) – Реополиглюкин, Пентоксифиллин;
- НПВС (Нестероидные противовоспалительные средства) – Кетопрофен, Имет, Диклофенак;
- Обезболивающие (в таблетках) – Найз, Ибупрофен, Индометацин.
Применение этих препаратов направлено на очищение язв от некротических частиц и бактерий. Для этого раны промывают раствором фурацилина, хлоргексидина или марганцовки. А затем делают компресс с Левомиколем, Стрептолавеном или Диоксиколем.
Лечение второй стадии трофических язв при диабете направлена на стимулирование заживления ран, регенерации и рубцевания кожи.Поэтому пациентам назначают такие мази, как Эбермин, Актевигин или Солкосерил. Раневую поверхность обрабатывают Куриозином. Для предупреждения присоединения инфекции используют Альгипор, Аллевин, Гешиспон.
Третьим этапом лечения трофических ран на ногах является борьба с заболеванием, которое спровоцировало их образование. На этом этапе проводится лечение трофических язв инсулином.
Физиопроцедуры
Физиотерапевтическое лечение разрешено только на стадии заживления язв. Обычно врач назначает:
- При атеросклеротических поражениях – применение барокамеры Кравченко, создающей отрицательное местное давление;
- Кавитация низкочастотным ультразвуком. Такое лечение усиливает терапевтический эффект антибактериальных и антисептических препаратов;
- Лечение магнитом позволяет снизить болезненность, расширить сосуды, снять отечность;
- Терапия лазером устраняет очаг воспаления, снимает боль стимулирует регенерацию тканей;
- Ультрафиолет повышает местный иммунитет;
- Применение азота и озона способствует насыщению тканей кислородом и их регенерации;
- Лечение грязями позволяет пациенту быстрее восстановиться после болезни.
Прочие методы терапии трофической язвы
Народное лечение
Применять рецепты народных целителей разрешено только на стадии заживления трофических язв и после консультации с врачом. Народное лечение включает обработку ран, очищение их от гнойного содержимого и омертвевших тканей. Лекарственные травы снимают воспаление и способствуют восстановлению эпителия.
Популярные народные рецепты при трофических язвах на ногах:
- Обработать рану спиртом или водкой. Нанести мазь Вишневского;
- Пропитать дегтем вату, прикладывать к ранам на 2-3 дня. Продолжать до полного исчезновения;
- Высушенные листья татарника колючего измельчить в порошок. Присыпать рану и фиксировать бинтом. Повторять 2-3 раза в сутки до рубцевания язв.
Трофические язвы на ногах – патология, причиной которой является диабет. Своевременное диагностирование и адекватное лечение патологии позволяет полностью купировать проблему и избежать рецидива. Но процесс лечения – сложный и требует от пациента точного соблюдения рекомендаций врача.
Источник
 Синдром диабетической стопы являет собой расстройство иннервации, а также нарушение кровоснабжения тканей нижних конечностей.
Синдром диабетической стопы являет собой расстройство иннервации, а также нарушение кровоснабжения тканей нижних конечностей.
Развиваясь в следствие сахарного диабета, подобное осложнение возникает из-за повышения нагрузки на ногу и неизменно приводит к травматизации ее мягких тканей дальнейшим их разрушением.
Лечение этого недуга совершенствуется и влечет за собой неплохие результаты.
Причины
Сахарный диабет имеет своей отличительной особенностью повешенную концентрацию глюкозы в крови (гипергликемию). Такое состояние провоцирует энергетическую голодовку инсулинозависимых клеток и дисфункцию обменных процессов. Результатом является патологическое поражение различных органов и тканей.
Синдром диабетической стопы (СДС) провоцируют следующие факторы: Диабетическая микроангиопатия, которая представлена разрушением тончайших сосудов кровеносного русла (артериол, капилляров, венул). Как следствие- недостаток питания в тканях;
Диабетическая микроангиопатия, которая представлена разрушением тончайших сосудов кровеносного русла (артериол, капилляров, венул). Как следствие- недостаток питания в тканях;
Диабетическая макроангиопатия представлена поражением крупнокалиберных сосудов (артерий).
Органами-мишенями в таком случае являются сосуды головного мозга и нижних кончностей, сердце.
Диабетическая остеоартропатия — это разрушение костной ткани в области увеличенного давление, травматическая деформация суставов, развитие патологических переломов.
Диабетическая нейропатия представляет собой гибель нервных окончаний из-за поражения сосудов, кровоснабжающих их. В конечном итоге, это приводит к утрате чувствительности и атрофии мягких тканей нижних конечностей, что способствует возникновению трофических язв.
При имеющемся сахарном диабете запрещается срезание мозолей или натоптышей острыми инструментами, так как, из-за снижения чувствительности, велик риск травматизации глубоких слоев дермы, что ведет к возникновению трофической язвы и существенно осложняет терапию.
Симптомы
Симптомы и признаки СДС различаются по особенностям, характерным для трех форм заболевания:
- При ишемической форме наблюдается сохранение чувствительности в нижних конечностях при сравнительно слабой пульсации. Кожа ног при этом холодная и бледная, а возникшие язвы имеют неровные границы, долго заживают и вызывают сильную болезненность;
- При нейропатической форме отмечается снижение чувствительности, онемение ступней. В следствие изменения свода ступни, возникают уплотнение эпидермиса и мозоли. Для трофических язв характерны ровные границы;
- Смешанная форма отличается наличием признаков двух форм заболевания.
Медикаментозное лечение
Важным этапом при консервативной терапии диабетической стопы является коррекция причины ее появления, то есть, компенсация сахарного диабета. Для этого эндокринологом должен быть назначен инсулин определенного действия с индивидуальным подбором единиц.
Объем необходимой терапии полностью зависит от стадии развития синдрома и назначается только специалистом!
Для лечения диабетической стопы и нормализации общего состояния рационально назначить препараты комплексного действия:
- Ломопоран;
- Сулодексид;
- Алпростадил;
- Проставазин;
- Трентал 400;
- Делаксин;
- Вульностимулин;
- Фузикутан;
- Берлитион;
- Тиолепта;
- Тиокацид.

Антибактериальное лечение и антибиотики
Важную роль при терапии синдрома диабетической стопы играет антибактериальная терапия, которая необходима при возникновении инфицированной язвы или повышенном риске ее инфицирования.
Исходя из данных о возбудителях инфекции и их возможной чувствительности к ряду антибиотиков, а также локализации инфицирования, лечащий врач подбирает оптимальное средство или их комбинации:
- При инфицировании раны стафилококком— Клиндамицин, Рифампицин, Гентамицин и Флуклоксациллин;
- Если возбудителем выступает стрептококк— Эритромицин, Амоксициллин, Флуклоксациллин и Клиндамицин;
- Для купирования энтерококковой инфекции— Амоксициллин;
- Инфицирование раны анаэробами— Метронидазол и Клиндамицин;
- Колиформные бактерии— Тазобактам, Триметоприм, Мероленем или Цефадроксил;
- Псевдомонады— Меропенем, Ципрофлоксацин, Гентамицин, Цефтазидим или Клавуланат.
Использование кремов и мазей при лечении
Начальная стадия лечения диабетической стопы предполагает уход за стопой и трофической язвой.
Перед тем, как нанести мазь или крем для стоп раневую поверхность следует обработать антисептическим раствором, например, Фурацилином, Мирамистином или перекисью водорода 3%.
После этого следует обработать рану, используя заживляющие мази. В таких случаях применяются Ируксол и Солкосерил.
Материалом для перевязки послужат полупроницаемая пленка, пенистая губка. На подсушенные некротические раны накладывают гидрогель, который стимулирует скорейшее заживление.
Производить смену повязок следует 1 раз в сутки, а при наличии большого объема экссудата- каждые 8-10 часов.
Диабетическая стопа, на фото начальная стадия:

Хирургическое лечение
Оперативное хирургическое вмешательство зависит от формы и стадии СДС.
Применяются:
- Вскрытие флегмон, абсцесса;
- Стентирование сосудов нижних конечностей- установка протеза внутри сосуда, восстанавливающего просвет;
- Ангиопластика — нормализация кровоснабжения методом пластики артерий;
- Шунтирование— создание нового направления кровотока;
- Эндартерэктомия— удаление разрушенных сосудов и перенаправление кровотока по соседним сосудам;
- Ампутация конечности или ее части — крайний метод борьбы за жизнь пациента.
Лечение народными средствами
Наряду с медикаментами широко используются народные методы нетрадиционной медицины в качестве примочек:
- Отвар черники, эвкалипта, корней и листьев лопуха;
- Гвоздичное, облепиховое масла;
- Простокваша;
- Липовый мед.
Народное лечение СДС может выступать только как дополнительный способ лечения и должен быть согласован с Вашим лечащим доктором.
Гирудотерапия
 Лечение пиявками допускается на начальных этапах лечения синдрома диабетической стопы, когда отсутствуют язвы.
Лечение пиявками допускается на начальных этапах лечения синдрома диабетической стопы, когда отсутствуют язвы.
В стопе нормализуется кровообращение, что замедляет патологический процесс.
Длительность сеанса обычно составляет от 30 минут до одного часа, за которые пиявка высасывает почти 5 мл крови.
Курс состоит из 10-12 процедур.
Как вылечить ноги дома?
Для уменьшения риска развития гангрены допускается комплексная терапия в домашних условиях. Для этого потребуется ношение ортопедической обуви, корректировка рациона питания, исключение вредной пищи.
В уходе первое место занимает аккуратное отношение к своему здоровью, чтобы исключить возникновение кровоподтеков и ссадин на поверхности кожного покрова стоп, а также полное соблюдение рекомендаций доктора.

Главным принципом терапии СДС является поддержание уровня глюкозы крови в пределах нормы и ношение ортопедической обуви, а также стелек для осуществления щадящего режима поврежденных конечностей. Такой подход позволит исключить риск развития осложнений и прочих негативных последствий.
О том, как лечить диабет первого или второго типа, читайте в наших статьях.
Полезное видео
Еще больше о терапии язв и ран Вы можете узнать из полезного видео:
Источник
 Диабетическая ангиопатия нижних конечностей, как следует из названия, является заболеванием, присущим исключительно людям, которые страдают от диабета. На начальной стадии диабетической стопы, пока воспалительный процесс не так ярко выражен, а также на стадии ремиссии возможно лечение недуга при помощи физиотерапевтических методов. В запущенных случаях не обойтись без операции.
Диабетическая ангиопатия нижних конечностей, как следует из названия, является заболеванием, присущим исключительно людям, которые страдают от диабета. На начальной стадии диабетической стопы, пока воспалительный процесс не так ярко выражен, а также на стадии ремиссии возможно лечение недуга при помощи физиотерапевтических методов. В запущенных случаях не обойтись без операции.
Симптомы и развитие диабетической ангиопатии
Диабетическая ангиопатия конечностей развивается у людей, страдающих сахарным диабетом, и характеризуется поражением как мелких (микроангиопатия), так и крупных сосудов (макроангиопатия). Внутри сосудистых стенок происходит накопление жира, что способствует нарушению тканевого кровоснабжения. В результате могут возникнуть ишемическая болезнь сердечной мышцы и заболевание периферических сосудов.
Симптомы диабетической ангиопатии нижних конечностей:
- Проявления нейропатии (поражения периферических нервов) с потерей поверхностной и глубокой чувствительности и различной степени выраженности — от чувства жжения и онемения отдельных участков или всей стопы до выраженного болевого синдрома
- Появление трофических язв и даже гангрены пальцев стоп при сохраненной пульсации периферических артерий. Инфицирование стоп может возникнуть после незначительной травмы, трещин, некроза кожи и проявиться остеомиелитом костей дистального отдела стопы или гангреной всей стопы
- Сочетание поражения сосудов нижних конечностей с изменениями в сосудах внутренних органов (ретино- и нефропатии)
Развитие и прогрессирование ангиопатии и нейропатии нижних конечностей зависит от многих факторов: от возраста больного, от того, когда и каким типом диабета он заболел, от длительности его «диабетического стажа», от сопротивляемости организма, но главным образом — от уровня сахара в крови. Если показатель сахара постоянно очень высокий, ангиопатия и нейропатия могут развиться в течение года; в иных случаях — в течение 2-10 лет. При хорошо компенсированном диабете эти явления тоже возникнут, но в преклонном возрасте и скорее как следствие возрастных, а не диабетических изменений. Большую негативную роль в их появлении играют курение и артериальная гипертензия.
Виды синдрома диабетической стопы
Диабетическая стопа (термин, характеризующий одновременное наличие патологии сосудов, диабетического поражения нервов, трофических расстройств стопы и ее деформации) — одно из самых тяжелых осложнений сахарного диабета, потому что оно приводит к ампутациям.
Фото и методы лечения диабетической стопы представлены на этой странице.
Чем опасна диабетическая стопа:
- Гнойные поражения и омертвение тканей ног встречаются у 4-10 % людей с сахарным диабетом в развитых странах и у 15 % — в развивающихся странах;
- Гангрена нижних конечностей в 17 раз чаще бывает у больных диабетом, чем у людей без диабета;
- Каждый час в мире ампутируют 55 ног у больных сахарным диабетом;
- Половине больных, которым ампутировали одну ногу, ампутируют и вторую в течение следующих 1-5 лет;
- 40 % людей умирают в течение пяти лет после ампутации;
- Если впервые возникшая на стопе язва зажила, у 7 из 10 пациентов она снова появится в течение 5 лет.
Развитие синдрома диабетической стопы — это последствие поражения нервов и сосудов конечностей.
Различаются следующие виды синдрома диабетической стопы:
- Нейропатическая диабетическая стопа характеризуется трофическими изменениями нижней конечности, которые возникают на фоне поражения нервного аппарата стопы. Клинические проявления данной формы — сухость и шелушение кожи, снижение потоотделения, деформация костей стопы, спонтанные переломы, плоскостопие, снижение чувствительности стопы к теплу, прикосновению, боли.
- Ишемическая диабетическая стопа образуется за счет поражения крупных (атеросклероз) и мелких (микроангиопатия) сосудов конечностей. Само название патологии говорит о том, что в данном случае трофические изменения тканей стопы происходят по причине нарушения циркуляции крови и недостатка кислорода в тканях ноги. Симптомы ишемической стопы — выраженный, стойкий отек стопы, боли в ногах во время ходьбы (перемежающая хромота), быстрая утомляемость ног, пигментация кожи, появление волдырей.
- Существует и смешанная форма диабетической стопы, когда у одного пациента имеются изменения нервных и сосудистых трофических изменений стопы одновременно. Эта форма диабетической стопы чаще всего встречается у больных с большим «стажем» сахарного диабета.
Фото диабетической стопы различных видов представлены ниже:
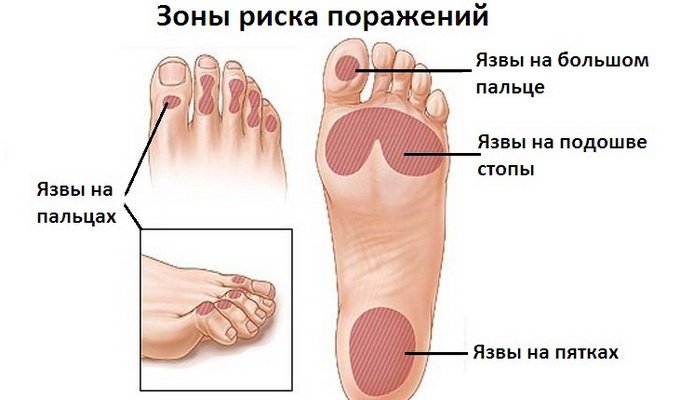
Трофическая язва и диабетическая гангрена нижних конечностей
Трофические язвы при сахарном диабете чаще всего возникают на ногтевых фалангах пальцев стопы, иногда на пятках. Как правило, возникновению трофических язв при диабетической стопе способствуют натоптыши, микротравмы при ношении неудобной обуви или как результат неудачного педикюра, ожоги стопы, ссадины и т. д. Пораженный участок кожи становится легко травмируемым и уязвимым для проникновения вредных микроорганизмов. В результате даже такие небольшие повреждения не заживают в течение нескольких недель, а углубляются и расширяются, превращаясь в трофическую язву.
Возникшая диабетическая трофическая язва часто инфицируется стафилококками, стрептококками и другими микроорганизмами. Патогенные микроорганизмы продуцируют фермент, расплавляющий ткани, что ведет к распространению некротических изменений на большой площади. В тяжелых случаях происходит тромбоз мелких сосудов и, как следствие, вовлечение в процесс новых обширных участков мягких тканей, развивается гангрена.
Диабетическая гангрена стопы — это некроз, или отмирание, тканей живого организма. Она является самой тяжелой формой диабетической стопы. Чаще всего такая диабетическая гангрена нижних конечностей развивается у пациентов с уже имеющимися тяжелыми сосудистыми поражениями голени и стоп в случае присоединения к ним анаэробной инфекции. Еще раз напомним, что у больных сахарным диабетом гангрена может развиться даже в результате незначительных (для здорового человека) повреждений, например вросшего ногтя, хронической микротравмы и т. д.
Как и чем лечить синдром диабетической стопы
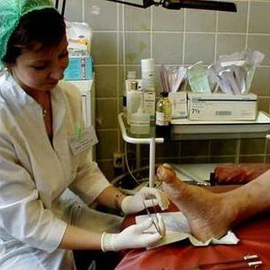 Здесь вы узнаете о лечении и профилактике диабетической стопы, а также о том, что делать, чтобы избежать этого заболевания.
Здесь вы узнаете о лечении и профилактике диабетической стопы, а также о том, что делать, чтобы избежать этого заболевания.
Необходимо следовать 4 основным рекомендациям:
- поддерживать сахар крови на уровне, близком к норме;
- постоянно следить и ухаживать за ногами;
- регулярно посещать врача-подолога;
- бросить курить.
Длительное повышенное содержание глюкозы в крови поражает сосуды и нервы нижних конечностей, и лечение синдрома диабетической стопы связано в первую очередь с тщательной и стабильной коррекцией уровня сахара крови.
При лечении диабетической стопы применяют медикаментозные, немедикаментозные и хирургические методы.
Медикаментозная терапия:
- препараты, улучшающие тканевой метаболизм (солкосерил, актовегин);
- гиполипидемические препараты (как правило, больные диабетом в большей степени страдают атеросклерозом и потому нуждаются в коррекции липидного обмена);
- ангиопротекторы (пентоксифиллин, гинкго билоба, алпростадил) назначают с целью укрепления сосудистой стенки, улучшения трофики тканей, кровоснабжения органов;
- дезагреганты (ацетилсалициловая кислота, тиклопидин, сулодексид) и антикоагулянты (фраксипарин, эноксапарин, варфарин) улучшают реологические свойства крови;
- реологические препараты (реополиглюкин) также благоприятно влияют на текучесть крови;
- антиоксиданты (витамин Е, аскорбиновая кислота, мексидол);
- иммуностимуляторы (иммунофан, полиоксидоний, Т-активин);
- препараты, улучшающие венозный и лимфатический отток (кальция добезилат, эскузан, троксерутин, диосмин).
 Дважды в год пациент должен принимать витаминные комплексы либо, по назначению врача, проходить курс инъекций; в последнем случае внутримышечно вводятся витамины группы В и никотиновая кислота.
Дважды в год пациент должен принимать витаминные комплексы либо, по назначению врача, проходить курс инъекций; в последнем случае внутримышечно вводятся витамины группы В и никотиновая кислота.
При лечении диабетической стопы и трофических язв с сопутствующей артериальной гипертензией большое значение имеет нормализация артериального давления.
Наличие очага инфекции требует назначения антибиотиков, однако выбор антибиотика в каждом конкретном случае решает врач.
Перед тем как лечить синдром диабетической стопы, необходима местная обработка язвенных дефектов, включая удаление натоптышей вокруг язвы. Другим методом местного лечения является удаление некрозов, нежизнеспособных тканей как источника инфекции и токсинов, это также стимулирует заживление раны.
В первой фазе раневого процесса для увлажняющих повязок применяют растворы фурацилина, йодопирона, хлоргексидина, диоксидина или других антисептиков. Во второй фазе (после очищения язвы) применяют различные раневые покрытия (на основе коллагена), масляные (облепиховое, шиповниковое масла) и гидрогелевые повязки.
Чем лечить диабетическую стопу при наличии отеков? В этом случае необходима дегидратационная терапия — лечение, направленное на устранение лишней жидкости из тканей.
Применение тромболитической терапии (урокиназы) позволяет улучшить состояние больного при тромбозе вен нижних конечностей и отсрочить хирургическое вмешательство. За счет улучшения кровоснабжения конечности можно избежать прогрессирования диабетической гангрены стопы и лечением улучшить прогноз заболевания.
Терапия при диабетической стопе различных стадий
 Показаниями к назначению физиотерапевтических процедур при диабетической ангиопатии служат начальные стадии заболевания в фазе стихания воспалительного процесса и стадии ремиссии патологического процесса, то есть вне обострения.
Показаниями к назначению физиотерапевтических процедур при диабетической ангиопатии служат начальные стадии заболевания в фазе стихания воспалительного процесса и стадии ремиссии патологического процесса, то есть вне обострения.
Наиболее эффективны импульсные токи, магнитотерапия, лазеротерапия, диадинамические токи, которые назначают на поясничную область и по ходу сосудисто-нервного пучка на бедре и голени.
Баротерапия оказывает лечебный эффект за счет увеличения содержания кислорода в тканях конечности и стимуляции кровообращения. Наилучший результат от применения этой терапии при диабетической стопе отмечается на начальных стадиях заболевания, при отсутствии трофических нарушений.
Профилактика синдрома диабетической стопы и гангрены
 strong>Профилактика диабетической стопы:
strong>Профилактика диабетической стопы:
- Всегда держите ноги в тепле;
- Осматривайте подошвы ног на предмет ранок, царапин, трещин, потемнений, сухости или раздражительности кожи;
- Ежедневно мойте ноги в теплой воде мягким мылом и всегда насухо вытирайте их;
- Полностью исключите курение табака, так как оно ухудшает периферическое кровообращение;
- Не рекомендуется стричь ногти, закругляя их края. Это может вызвать врастание ногтя;
- Следите за содержанием сахара в крови;
- Подбирайте удобную обувь, не слишком тесную и не слишком свободную.
Основные действия по профилактике синдрома диабетической стопы можно свести к следующему: поддерживать необходимый уровень сахара в крови, следить за гигиеной ног, осуществлять регулярные визиты к эндокринологу и четко следовать его рекомендациям. Если вы курите, то крайне необходимо немедленно бросить, так как курение только ускоряет процесс повреждения сосудов.
В случае неэффективности профилактики диабетической стопы требуется оперативное вмешательство. Это, прежде всего вскрытие язв и абсцессов с целью их прочистки. Также при диабетической стопе и ее лечении используются хирургические операции, направленные на улучшение кровообращения в стопе (стентирование артерий нижних конечностей, ангиопластика и др.).
При тяжелых и запущенных случаях диабетической стопы единственное лечение — ампутация стопы. Поэтому крайне нежелательно медлить с обращением к врачу или заниматься самолечением.
На современном этапе предпочтение отдается операциям, позволяющим сохранить пораженную конечность, крупные суставы. В ряде случаев при распространенной гангрене, особенно при сочетании синдрома диабетической стопы с атеросклерозом, все же приходится прибегать к ампутации конечности.
Статья прочитана 14 748 раз(a).
Источник
