Доброкачественная затылочная эпилепсия панайотопулоса

Синдром Панайотопулоса — идеопатическая детская эпилепсия с характерными вегетативными эпиприступами, зачастую сопровождающимися расстройством сознания и девиацией взора. Отличается малой частотой пароксизмов и благоприятным исходом, не смотря на тяжесть протекания отдельных эпиприступов. Диагностика основана на данных ЭЭГ и клинической картине. Примерно у четверти пациентов наблюдается единичный пароксизм, который не может классифицироваться как эпилепсия. Лечение сводится к купированию длительных вегетативных эпиприступов и профилактической противоэпилептической терапии.
Общие сведения
Впервые доброкачественная идиопатическая затылочная эпилепсия была описана в 1950 г. Ее подробное изучение проводил в 1973-1999 гг. C.P. Panayiotopoulos. В результате клинических наблюдений он выделил синдром, который описал как возраст-зависимую идиопатическую форму фокальной эпилепсии, клинически проявляющуюся преимущественно вегетативными пароксизмами и вегетативным эпилептическим статусом. В дальнейшем данный симптомокомплекс получил название синдром Панайотопулоса. На затылочную локализацию очага эпилептогенной активности указывает происходящее во время пароксизма отведение взора в сторону. Однако этот симптом наблюдается не у всех больных, а ЭЭГ не всегда регистрирует эпиактивность в затылочной области.
Разнообразие симптоматики и ее вегетативный характер значительно затрудняют дифференциальный диагноз синдрома, что не позволяет точно судить о его распространенности. По оценкам C.P. Panayiotopoulos, она составляет 2-3 случая на 1000 детей в возрасте 1-15 лет и занимает около 6% всех афибрильных пароксизмов данной возрастной категории. Синдром Панайотопулоса встречается в 13% случаев эпилепсии у детей в возрасте 3-6 лет. Имеет равное гендерное распространение. Примерно в 75% случаев синдром Панайотопулоса манифестирует в возрастной период 3-6 лет.
Синдром Панайотопулоса
Причины синдрома Панайотопулоса
В своих работах C.P. Panayiotopoulos показал наличие у детей предрасположенности к эпилепсии в виде доброкачественного эпилептиформного ЭЭГ-паттерна, который клинически реализуется лишь у 1% детей. Выявлено аутосомно-доминантное с неполной пенетрантностью наследование этой предрасположенности. К подобным случаям относится и синдром Панайотопулоса. У родственников заболевших детей могут выявляться лица с перенесенной в детстве доброкачественной фокальной эпилепсией, но отягощение семейного анамнеза по эпилепсии отмечается не более чем у 30% пациентов.
Ранний возраст манифестации, который отличает синдром Панайотопулоса, совпадает с периодом незрелости коры мозга, ее диффузной повышенной возбудимостью и чрезмерной эпичувствительностью вегетативных структур, что создает благоприятные предпосылки для реализации наследственной предрасположенности. Временный возраст-зависимый характер синдрома подтверждает эту гипотезу. Однако до сих пор остаются неясными патогенетические механизмы и триггеры, провоцирующие развитие этой формы эпилепсии.
Симптомы синдрома Панайотопулоса
Характерны вегетативные эпиприступы. Они манифестируют с чувства плохого общего самочувствия и тошноты. Затем возникает рвота, которая может быть одно- или многократной. В последнем случае рвота может длиться несколько часов и создает опасность обезвоживания. 25% приступов протекают без рвоты. В 60-80% случаев наблюдается отведение взора в сторону (девиация глаз), иногда вместе с поворотом головы. Девиация может быть постоянной или интермиттирующей, кроткосрочной или длящейся несколько часов. Приступ сопровождается возбуждением и чувством страха. Типичен гипергидроз, часто бывает головная боль. Кожные покровы в большинстве случаев бледные, но бывает покраснение и цианоз (чаще по мере разворачивания пароксизма). Чаще отмечается выраженный мидриаз, миоз более редок и в основном сопровождает потерю сознания. Возможно отсутствие реакции зрачков на свет.
Среди прочих вегетативных проявлений часто наблюдается тахикардия, расстройство дыхания вплоть до апноэ, недержание мочи, энкопрез, различные расстройства кишечной перистальтики, нарушения терморегуляции (подъем температуры тела во время или после приступа). Реже наблюдаются гиперсаливация и диарея. У 10% детей, имеющих синдром Панайотопулоса, эпиприступы носят чисто вегетативный характер. У 90% детей вегетативный пароксизм протекает в сочетании с вариабельными формами нарушения сознания. Отмечается различной степени дезориентировка в пространстве и во времени: от сохранения способности выполнять инструкции до полного отсутствия реакции ребенка на действия окружающих. Примерно в 1/5 случаев происходит полная утрата сознания (приступный обморок). Тяжесть расстройств сознания увеличивается по мере нарастания вегетативных симптомов приступа.
В 20% случаев пароксизм переходит во вторично-генерализованный эпиприступ, в 25% заканчивается возникновением судорог в одной половине тела по типу джексоновской эпилепсии. В ряде случаев пароксизмы напоминают эпизоды роландической эпилепсии. Примерно 6% приступов сопровождаются зрительной симптоматикой: галлюцинациями, ухудшением зрения, транзиторной слепотой. По окончании приступа ребенок, как правило, хочет спать. После нескольких часов сна он чувствует себя полностью здоровым.
Половина сопровождающих синдром Панайотопулоса приступов представляют собой вегетативный эпистатус — вегетативный эпиприступ продолжительностью от 0,5 ч до 7 ч. У одного и того же пациента могут наблюдаться короткие приступы и вегетативный эпистатус, ночные и дневные пароксизмы. Характерной чертой является малая частота приступов. У 27% пациентов приступ имеет единичный характер, у 47% за весь период болезни наблюдается не более 5 приступов, свыше 10 приступов отмечается лишь у 10% больных. В редких случаях общее число пароксизмов доходит до 50. В межприступный период неврологический статус без особенностей. Физическое и психическое развитие ребенка соответствует возрасту.
Существуют также атипичные формы течения синдрома, к которым относят пароксизмы внезапного сна или эпизоды падения без судорог, пароксизмы нарушенного поведения, сочетающегося с вегетативными расстройствами без рвоты и головной болью. Атипичные формы возникают преимущественно при наличии предрасположенности не только к эпилепсии, но и к другим пароксизмальным состояниям (мигрени, циклической рвоте и т. п.).
Диагностика синдрома Панайотопулоса
Отсутствие судорог, обильная вегетативная симптоматика и недостаточная информированность педиатров широкого профиля о существовании данной формы эпилепсии значительно затрудняют первичную диагностику. Зачастую синдром Панайотопулоса принимают за инфекционное заболевание (ОРВИ, менингит, кишечную инфекцию), острое отравление, ликворно-гипертензионный криз, приступ мигрени и пр. Только обследование у невролога с проведением ЭЭГ ребенку позволяет установить эпилептический характер заболевания. Единичный вегетативный приступ даже при наличии ЭЭГ-изменений не может быть поводом для установления эпилептического диагноза, а относится к «не требующим диагноз эпилепсии» синдромам.
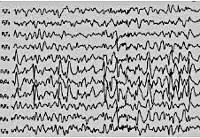
В 90% случаев синдром Панайотопулоса сопровождается специфическими мультифокальными спайками острая-медленная волна, которые регистрирует интериктальная (межприступная) ЭЭГ. Они могут локализоваться в затылочных, лобных и височных областях. Усиление эпилептиформной активности наблюдается на ЭЭГ сна. Типично отсутствие корреляции между характером эпиактивности по данным ЭЭГ, тяжестью симптомов заболевания и его прогнозом. Эпилептиформная активность может оставаться на ЭЭГ даже при клинической ремиссии, однако она полностью исчезает при приближении ребенка к пубертатному возрасту.
Назначение МРТ головного мозга и люмбальной пункции целесообразно только при необходимости дифференцировать синдром Панайотопулоса с органическим поражением (кистой, гематомой, опухолью головного мозга) и нейроинфекцией (энцефалитом, абсцессом). В большинстве случаев синдром Панайотопулоса не сопровождается изменениями на МРТ, локальные структурные нарушения в затылочной доле визуализируются только у 10% пациентов, часть которых имеет коморбидную церебральную патологию. Исследование церебральной жидкости нарушений не выявляет.
Лечение и прогноз синдрома Панайотопулоса
В связи с большой редкостью приступов и малой продолжительностью заболевания, профилактическая противоэпилептическая терапия синдрома остается предметом дискуссии среди специалистов в области неврологии и эпилептологов. Большинство сторонников профилактического лечения обосновывают его необходимость трудностями оказания адекватной помощи пациентам во время приступа. Фармпрепаратами выбора являются карбамазепин, окскарбазепин. При резистентных атипичных вариантах возможно применение клобазама, леветирацетама, вальпроатов. Продолжительность лечения обычно составляет не более 2 лет.
Неотложная терапия пароксизмов необходима при их длительности свыше 20-30 минут. Короткие приступы проходят самопроизвольно. Вегетативный эпистатус купируется ректальным или внутривенным введением бензодиазепинов (фенозепама, клоназепама, диазепама). К сожалению, ректальные формы не применяются в отечественной фармакотерапии, что существенно осложняет быстрое купирование пароксизмов в домашних условиях.
Не смотря на тяжесть течения и большую длительность пароксизмов, синдром Панайотопулоса имеет благоприятный прогноз. Отмечается полная интеллектуальная и неврологическая сохранность пациентов. Длительность клинических проявлений в среднем не превышает 2 лет, в отдельных случаях может составлять 7 лет. Однако у пациентов, перенесших синдром Панайотопулоса, повышается риск развития других форм эпилепсии в более старшем возрасте.
Источник
Идиопатическая затылочная эпилепсия у ребенка подросткаДетские затылочные эпилепсии составляют гетерогенную группу (Covanis et al., 2005). Наиболее часто встречающийся тип — это идиопатическая и доброкачественная эпилепсия, впервые описанная Panayiotopoulos и в настоящее время называющаяся затылочная эпилепсия типа Панайотопулоса или синдром Панайотопулоса. Заболевание в этих случаях начинается у нормально развивающихся детей в промежутке между 1 и 10 годами жизни, с максимумом около 3-4 лет. Обычно припадки возникают нечасто и, в основном, случаются во время сна. Они проявляются, главным образом, отклонением глаз и расстройствами понимания, которые трудно оценить во время сна. Часто выражена вегетативная симптоматика, особенно рвота. Чаще всего припадки длятся несколько минут, хотя в части случаев, до 44% (Ferrie et al., 1997), они могут длиться от нескольких минут до нескольких часов с рвотой, потерей сознания и девиацией глаз. В последнем случае они могут быть ошибочно приняты за кому токсического или метаболического генеза (Panayiotopoulos 1989, 2000; Kivity и Lerman, 1992) или могут имитировать острый живот. Длительные припадки могут завершиться продолжительными односторонними судорогами. Атипичные случаи могут манифестировать как синкопальные состояния, их бывает трудно отличить от сердечных или сосудистых расстройств. Симптомы зрительных расстройств возникают редко. Часто бывает постиктальная головная боль. На интериктальной ЭЭГ могут выявляться различные типы спайков, обычно локализованные или преобладающие в затылочной области, одно- или двусторонние, но иногда ЭЭГ бывает нормальной. При зрительной фиксации эта активность снижается или исчезает. Такие случаи, возможно, составляют наиболее часто встречающийся доброкачественный эпилептический синдром в возрасте до пяти лет и, вероятно, связаны с роландической эпилепсией. Границы данного синдрома полностью не определены: некоторые атипичные клинические проявления, такие как синкопальные состояния и продолжительная кома, могут вводить в заблуждение; на ЭЭГ локализация и вид пароксизмальной активности может сильно варьировать с преобладанием экстраокципитальных пароксизмов в 10% случаев (Panayiotopoulos, 2002). Представляется, что эта форма часто протекает доброкачественно, хотя есть сообщения о редких атипичных случаях (Ferrie et al., 2002; Kikumoto et al., 2006). Другой синдром, известный как доброкачественная затылочная эпилепсия типа Гасто, характеризуется наличием парциальных припадков с преимущественно зрительными симптомами, связанными с наличием над одной или обеими затылочными областями продолжительной более или менее ритмичной спайк-волновой активности, которая прекращается или значительно снижается при открывании глаз. Заболевание дебютирует обычно в возрасте 3-9 лет (Gobbi и Guerrini, 1998). Зрительные припадки могут проявляться негативными феноменами (транзиторная потеря зрения) или позитивной симптоматикой, в основном, простыми зрительными галлюцинациями геометрических форм и/или цвета (Aso et al., 1987; Thomas et al., 2003). Также могут развиваться или быть единственным симптомом невизуальные припадки (Panayiotopoulos et al., 1989). Постиктальная головная боль, часто мигренозная, возникает примерно в трети случаев доброкачественной затылочной эпилепсии. Исход синдромов идиопатической затылочной эпилепсии хороший. Однако «доброкачественные» случаи могут быть трудноотличимы от случаев заболевания у детей с поражением головного мозга (Newton и Aicardi, 1983; Dalla Bernardina et al, 1993). Идиопатические парциальные фотосенситивные эпилепсии представляют собой редкий третий тип затылочной эпилепсии (Guerrini et al., 1994b, 1995). Припадки характеризуются зрительными феноменами. Нередко они длительные, с медленно прогрессирующими зрительными нарушениями. Синдром обычно хорошо поддается лечению и имеет благоприятный исход.э
— Вернуться в оглавление раздела «Неврология.» Редактор: Искандер Милевски. Дата публикации: 4.1.2019 |
Источник
Доброкачественная затылочная эпилепсия детства
Этиология. Идиопатическая форма.
Диагностические критерии. Существует 2 самостоятельных синдрома доброкачественной затылочной эпилепсии детства: с ранним (3-6 лет) дебютом – вариант Панайотопулоса и поздним (обычно, 6-14 лет) началом – вариант Гасто. Заболевание проявляется изолированной зрительной аурой, вегетативно – висцеральными симптомами и фокальными моторными приступами. Характерно возникновение приступов после засыпания и перед пробуждением. Появляется головная боль, рвота (эти симптомы также возможны в конце приступа), адверсия глаз и головы в сторону; гемиклонические судороги; возможна вторичная генерализация. Дети старшего возраста сообщают перед началом приступа о зрительных ощущениях: элементарные зрительные галлюцинации (светящаяся точка, шар, круг, радуга и пр.) нередко в соименных полях зрения обоих глаз. Данные фокальные сенсорные приступы могут возникать и изолированно (изолированная зрительная аура). Частота приступов невысока.
Синдром Панайотопулоса проявляется драматичными приступами с длительной утратой сознания, которое может флюктуировать («коматозноподобные приступы», «иктальные синкопы»). По мере продолжения пароксизма возможен поворот глаз и головы в сторону контралатерально очагу, возникновение гемиклонических или вторично – генерализованных судорожных приступов, появление головной боли и рвоты. Данные приступы нередко путают с острой нейроинфекцией или токсической комой. Частота приступов невысокая; нередко наблюдается всего 1-3 приступа за весь период заболевания [Panayiotopoulos, 2006].
Неврологический статус – без патологии. Нередко у детей наблюдаются головные боли пароксизмального мигренозного типа вне связи с эпилептическими приступами.
При ЭЭГ исследовании констатируются доброкачественные эпилептиформные паттерны детства с локализацией в затылочных отведениях, нередко – биокципитально независимо, реже с распространением на заднее – височные отведения или диффузно. Эпилептиформная активность всегда блокируется при открывании глаз и нарастает в медленном сне. МРТ исследование нарушений не выявляет.
Дифференцировать доброкачественную затылочную эпилепсию детства следует с острым менингоэнцефалитом (синдром Панайотопулоса), мигренозными пароксизмами (при мигрени отсутствуют судороги и выключение сознания), симптоматической затылочной эпилепсией (резистентность к терапии, появление фокальных диалептических приступов, иктального амавроза, отсутствие блокирования эпиактивности при открывании глаз). Следует помнить, что типичная иктальная симптоматика затылочной эпилепсии может наблюдаться при некоторых митохондриальных заболеваниях, прогрессирующей миоклонической эпилепсии с тельцами Лафора, синдроме Гобби (затылочная эпилепсия с церебральными кальцификатами и целиакией).
Инвалидизация при доброкачественной затылочной эпилепсии детства отсутствует.
Терапия. Следует избегать политерапии, а также назначения барбитуратов и гидантоинов. Не существует однозначного мнения относительно препарата первого выбора при доброкачественной затылочной эпилепсии детства: вальпроаты или карбамазепин [Roger и соавт., 2002]. Создается впечатление, что карбамазепин более эффективен, однако ввиду возможности аггравации приступов и индекса ДЭПД на ЭЭГ, у детей до 8-и лет мы рекомендуем начинать лечение с вальпроатов. При тяжелых продолжительных приступах в рамках синдрома Панайотопулоса, рекомендуется введение диазепама в ректальных тубах [Panayiotopoulos, 2006].
Стартовая терапия – препараты вальпроевой кислоты (конвульсофин, конвулекс, депакин). Конвульсофин в дозах 600-1750 мг/сут (15-40 мг/кг/сут) возможно с максимальной дозировкой в вечернее время.
Второй выбор (при неэффективности или непереносимости вальпроатов) — препараты карбамазепина (финлепсин, тегретол). Финлепсин – ретард в дозе 400-800 мг/сут (15-20 мг/кг/сут). Возможно применение окскарбазепина. Трилептал назначается в дозе 450-900 мг/сут (20-35 мг/кг/сут) двукратно.
При непереносимости вальпроатов и карбамазепина, альтернативным лечением может быть монотерапия топамаксом в дозе 75-200 мг/сут (3-6 мг/кг/сут) или кеппрой в дозе 750-2000 мг/сут (30-50 мг/кг/сут).
Ремиссия наступает в 95% случаев. Оставшиеся 5%, по-видимому, — неправильно установленный диагноз (криптогенная форма затылочной эпилепсии). Следует отметить, однако, что при доброкачественной затылочной эпилепсии детства, приступы, в целом, тяжелее поддаются терапии, чем при роландической эпилепсии, и могут персистировать вплоть до окончания пубертатного периода.
Источник
1. Beaumanoir A. Semiology of occipital seizures in infants and children. In: Occipital Seizures and Epilepsies in Children. F. Andermann, A. Beaumanoir, L. Mira et al. (eds.). London: John Libbey, 1993. Рр. 71–86.
2. Berg A.T., Panayiotopoulos C.P. Diversity in epilepsy and a newly recognized benign childhood syndrome [Editorial]. Neurology 2000;55:1073–4.
3. Caraballo R.H., Cersosimo R., Fejerman N. Idiopathic partial epilepsies with rolandic and occipital spikes appearing in the same children. J Epilepsy 1998;11:261–4.
4. Caraballo R.H., Cersosimo R.O., Medina C.S. et al. Epilepsias parciales idiopáticas con paroxismos occipitales. Rev Neurol 1997;25:1052–8.
5. Caraballo R.H., Cersosimo R., Medina C. et al. Panayiotopoulos-type benign childhood occipital epilepsy: a prospective study. Neurology 2000;55:1096–100.
6. Cooper G.W., Lee S.I. Reactive occipital epileptiform activity: is it benign? Epilepsia 1991;32:63–8.
7. Covanis A., Lada C., Skiadas K. Children with rolandic spikes and ictus emeticus: rolandic epilepsy or Panayiotopoulos syndrome? Epileptic Disord 2003;5:139–43.
8. Covanis A., Ferrie C.D., Koutroumanidis M. et al. Panayiotopoulos syndrome and Gastaut type idiopathic childhood occipital epilepsy. In: Epileptic syndromes in infancy, childhood and adolescence. J. Roger, M. Bureau, Ch. Dravet et al. (eds.). 4th ed. Montrouge, France: John Libbey, 2005. Рр. 227–53.
9. Demirbilek V., Dervent A. Panayiotopoulos syndrome: video-EEG illustration of a typical seizure. Epileptic Disord 2004;6:121–4.
10. Engel J. Jr. A proposed diagnostic scheme for people with epileptic seizures and with epilepsy: report of the ILAE Task Force on Classification and Terminology. Epilepsia 2001;42:796–803.
11. Fejerman N. Atypical evolutions of benign partial epilepsies in children. Int Pediatrics 1996;11:351–6.
12. Fejerman N. New idiopathic partial epilepsies. Epilepsia 1997;38 Suppl 7:26.
13. Fejerman N. Benign focal epilepsies in infancy, childhood and adolescence. Rev Neurol 2002;34:7–18.
14. Fejerman N. Epileptic syndromes and diseases. In: Encyclopedia of the Neurological Sciences. M. Aminoff, R.B. Daroff (eds.). San Diego, CA: Academic Press, 2003. Pp. 264–88.
15. Ferrie C.D., Beaumanoir A., Guerrini R. et al. Early-onset benign occipital seizure susceptibility syndrome. Epilepsia 1997;38:285–93.
16. Ferrie C.D., Caraballo R.H., Covanis A. et al. Panayiotopoulos syndrome: a consensus view. Dev Med Child Neurol 2006;48(3): 236–40.
17. Guerrini R., Dravet Ch., Genton P. et al. Idiopathic photosensitive occipital lobe epilepsy. Epilepsia 1995;36:883–91.
18. Kivity S., Lerman P. Stormy onset with prolonged loss of consciousness in benign childhood epilepsy with occipital paroxysms. J Neurol Neurosurg Psychiatr 1992;55:45–8.
19. Kramer U., Nevo Y., Neufeld Y. et al. Epidemiology of epilepsy in childhood: a cohort of 440 consecutive patients. Pediatric Neurol 1998;18(1):46–50.
20. Kuzniecky R., Rosenblatt B. Benign occipital epilepsy: a family study. Epilepsia 1987;28:346–50.
21. Lada C., Skiadas K., Theodorou V. et al. A study of 43 patients with Panayiotopoulos syndrome: a common and benign childhood seizure susceptibility. Epilepsia 2003;44:81–8.
22. Neubauer B.A., Fiedler B., Himmelein B. et al. Centro-temporal spikes in families with Rolandic epilepsy: linkage to chromosome 15q14. Neurology 1998;51:1608–12.
23. Newton R., Aicardi J. Clinical findings in children with occipital spike-wave complexes suppressed by eye-opening. Neurology 1983;33:1526–9.
24. Oguni H., Hayashi K., Imai K. et al. Study on the early-onset variant of benign childhood epilepsy with occipital paroxysms otherwise described as early-onset benign occipital seizure susceptibility syndrome. Epilepsia 1999;40:1020–30.
25. Panayiotopoulos C.P. Inhibitory effect of central vision on occipital lobe seizures. Neurology 1981;31:1330–3.
26. Panayiotopoulos C.P. Vomiting as an ictal manifestation of epileptic seizures and syndromes. J Neurol Neurosurg Psychiatr 1988;51:1448–51.
27. Panayiotopoulos C.P. Benign childhood epilepsy with occipital paroxysms: a 15-year prospective study. Ann Neurol 1989;26:51–6.
28. Panayiotopoulos C.P. Benign nocturnal childhood occipital epilepsy: a new syndrome with nocturnal seizures, tonic deviation of the eyes, and vomiting. J Child Neurol 1989;4: 43–9.
29. Panayiotopoulos C.P. Benign childhood epilepsy with occipital paroxysms. In: Andermann F., Beaumanoir A., Mira L. et al. Occipital seizures and epilepsies in children. London: John Libbey, 1993. Pp. 151–64.
30. Panayiotopoulos C.P. Benign childhood partial seizures and related epileptic syndromes. London: John Libbey, 1999.
31. Panayiotopoulos C.P. Elementary visual hallucinations, blindness, and headache in idiopathic occipital epilepsy: differentiation from migraine. J Neurol Neurosurg Psychiatry 1999;66:536–40.
32. Panayiotopoulos C.P. Panayiotopoulos syndrome: a common and benign childhood epileptic syndrome. London: John Libbey, 2002.
33. Panayiotopoulos C.P. Early onset benign childhood occipital epilepsy (Panayiotopoulos syndrome). In: MedLink Neurology (Section of Epilepsy). J. Engel, N. Fejerman (eds.). San Diego, CA: MedLink, 1999. Рр. 2005. Available: www.medlink.com.
34. Panayiotopoulos C.P. Benign childhood focal seizures and related epileptic syndromes.In: Panayiotopoulos C.P. (ed.). The Epilepsies: Seizures, Syndromes and Management. Oxford: Bladon, 2005. Pp. 223–69.
35. Panayiotopoulos C.P., Igoe D.M. Cerebral insult-like partial status epilepticus in the earlyonset variant of benign childhood epilepsy with occipital paroxysms. Seizure 1992;1: 99–102.
36. Pruna D., Persico I., Serra D. et al. Lack of association with the 15q14 candidate region for benign epilepsy of childhood with centrotemporal spikes in a Sardinian population. Epilepsia 2000;(Suppl Florence):164.
37. Shinnar S., O’Dell C., Berg A.T. Distribution of epilepsy syndromes in a cohort of children prospectively monitored from the time of their first unprovoked seizure. Epilepsia 1999;40(10):1378–83.
38. Sillanpaa M., Jalava M., Shinnar S. Epilepsy syndromes in patients with childhoodonset seizures in Finland. Pediatr Neurol 1999;21(2):533–7.
39. Tata G., Guveli B.T., Dortcan N. et al. Epileptic Disord 2014;16(2):197–202.
40. Verrotti A., Sebastiani M., Giordano L. et al. Panayiotopoulos syndrome with convulsive status epilepticus at the onset: a long-term study. Seizure 2014;23(9):728–31.
41. Vigevano F., Lispi M.L., Ricci S. Early onset benign occipital susceptibility syndrome: video-EEG documentation of an illustrative case. Clin Neurophysiol 2000;111(Suppl 2): S81–6.
Источник
