Язва 12 перстной кишки со стенозом


Стеноз двенадцатиперстной кишки – уменьшение просвета начального отдела тонкого кишечника вследствие его органических или функциональных изменений. Выделяют несколько этапов развития патологии (компенсации, субкомпенсации и декомпенсации), каждый из которых отличается клиническими признаками. Основные симптомы заболевания — постоянное чувство тяжести в животе, боль, частая рвота, слабость, обезвоживание, бледность и сухость кожи, слизистых. Диагноз устанавливается на основании характерных признаков и результатов обследования: анализа крови и мочи, рентгенографии пищеварительной системы, ФГДС. Лечение хирургическое, обязательно включает в себя устранение этиологического фактора.
Общие сведения
Стеноз двенадцатиперстной кишки – сужение начального отдела кишечника, приводящее к нарушению процессов пищеварения. Заболевание может быть врожденным или приобретенным. Врожденный порок развития двенадцатиперстной кишки составляет примерно 30% среди всех аномалий ЖКТ, встречается чаще у мальчиков. Приобретенная форма развивается чаще всего у мужчин в возрасте 30-50 лет, является осложнением заболеваний пищеварительного тракта (как правило, язвенной болезни 12п. кишки). Проблема язвенной болезни не теряет своей актуальности в наши дни: медикаментозная терапия позволяет добиться хороших результатов, однако остается высоким риск развития рецидивов (30-80%), которые заканчиваются осложнениями, в т. ч. стенозом двенадцатиперстной кишки.
Стеноз двенадцатиперстной кишки
Причины
Причинами врожденного стеноза двенадцатиперстной кишки являются аномалии развития пищеварительного тракта плода, вызванные различными факторами. Формирование приобретенного стеноза обусловлено деформацией и сужением просвета ДПК рубцовой тканью, злокачественными новообразованиями. Иногда данное состояние появляется в результате спазма мышечной стенки и отека слизистой оболочки на фоне обострившейся основной патологии.
Стеноз ведет к затрудненной эвакуации химуса по пищеварительному тракту, поэтому он длительно задерживается в желудке, вызывая его переполнение. Постепенно полость органа растягивается, а его стенки истончаются, это усугубляет патологические изменения желудка. Застойные процессы сопровождаются диспепсией и нарушением обмена веществ.
Первоначально затруднение транспорта пищи компенсируется повышенной работой желудка, что приводит к гипертрофии его стенок. Постепенно возможности организма истощаются, полное опорожнение желудка становится невозможным. Учащается рвота и увеличивается количество рвотных масс, в состав которых входит много жидкости и минералов. Для продукции желудочного секрета не хватает ионов хлора, они в большом количестве поступают из крови, что приводит к высвобождению натрия и формированию щелочных групп. В результате развивается алкалоз крови, разрушаются белки, увеличивается концентрация азота. Все это ведет к выводу кальция из тканей и образованию его соединений с фосфатами. Перечисленные обменные нарушения при стенозе двенадцатиперстной кишки приводят к расстройству деятельности нервной системы и усилению возбудимости мышечной ткани.
Симптомы стеноза
Симптомы стеноза двенадцатиперстной кишки зависят от периода патологии (компенсация, субкомпенсация либо декомпенсация). Стадия компенсации не сопровождается ярко выраженными признаками. Для нее характерны чувство тяжести в области живота, изжога и отрыжка, редко — рвота содержимым желудка, которая приносит облегчение пациенту.
Период субкомпенсации протекает с усилением всех симптомов: чувство тяжести и заполнения желудка становится более выраженным, отрыжка имеет тухлый запах, так как формируется застой пищевых масс. Пациенты отмечают коликообразную боль в области живота, появляется частая рвота, которая улучшает общее состояние, поэтому больные вызывают ее искусственно. Также для стеноза двенадцатиперстной кишки на этой стадии характерно похудение.
Этап декомпенсации обусловлен прогрессированием патологии, чрезмерным растяжением стенок желудка и его дисфункцией. Общее состояние больного значительно ухудшается. Для этого периода характерна многократная рвота, которая больше не приводит к улучшению самочувствия. Рвотные массы имеют зловонный запах, вызванный длительным брожением пищевых масс в просвете желудка. Пациенты отмечают усиление чувства тяжести в животе. Помимо этого, они истощены, мало двигаются.
Кожные покровы и слизистые становятся сухими, развиваются обезвоживание и расстройства минерального обмена. Это, в свою очередь, приводит к появлению бледности кожи, головокружения, слабости, обмороков; учащению пульса, снижению артериального давления, формированию аритмий, уменьшению мочеиспускания. Снижение концентрации калия вызывает мышечную слабость, паралич диафрагмы, что может закончиться остановкой дыхания и сердечной деятельности. Обезвоживание приводит к дисфункции почек, снижению количества мочи, затрудненному выведению метаболитов из крови, судорогам и развитию почечной недостаточности. Прогрессирование алкалоза обусловливает сгущение крови, дистрофические нарушения в органах и тканях, которые могут быть несовместимы с жизнью.
Диагностика
Гастроэнтеролог выставляет диагноз стеноза двенадцатиперстной кишки, основываясь на характерных признаках, результатах инструментальных и лабораторных методов исследования: рентгенографии пищеварительной системы с контрастным веществом, фиброгастродуоденоскопии (ФГДС), анализов крови и мочи.
Результаты рентгенографии могут быть полиморфны, они зависят от стадии патологии. На первом этапе выявляется незначительное расширение полости желудка и уменьшение просвета 12-перстной кишки. Полная эвакуация пищи замедляется до 12 часов. Этап субкомпенсации характеризуется утолщением стенок желудка, натощак в нем определяется жидкость, выявляется ослабление перистальтики. Также для данного этапа характерно сужение просвета кишечника, транспорт пищи замедлен на сутки. Третьему периоду присуще сильное растяжение стенок желудка, в нем длительно находятся пищевые массы, нарушена перистальтика желудка и кишечника; транспорт пищи замедляется больше чем на сутки.
ФГДС дает возможность определить степень уменьшения просвета кишечника и состояние слизистой желудка: 1 стадия – просвет уменьшен до 0,5-1 см, определяется рубцовая ткань; 2 стадия – сужение кишечника до 0,5-0,3 см, стенки желудка растянуты; 3 стадия – просвет менее 0,3 см, желудок сильно увеличен в размере, слизистая оболочка атрофирована.
Анализы мочи и биохимический анализ крови позволяют охарактеризовать степень обменных нарушений: у пациентов отмечают гипохлоремию (уменьшение уровня ионов хлора в крови), гипокалиемию (снижение концентрации калия в крови), гипопротеинемию (недостаточный уровень белка в крови), метаболический алкалоз (ощелачивание крови), олиго- либо анурию (снижение диуреза).
Лечение стеноза двенадцатиперстной кишки
Терапевтические мероприятия при стенозе двенадцатиперстной кишки осуществляют в стационарных условиях, в отделении гастроэнтерологии либо хирургии. Если патология развивается вследствие функциональных нарушений на фоне обострения основного заболевания, то проводят его консервативное лечение.
Лечение органического стеноза двенадцатиперстной кишки, в том числе врожденной патологии, всегда хирургическое. Перед хирургической процедурой необходимо откорректировать обмен веществ: пациенту вводят растворы альбумина, декстрана, глюкозы, электролитов (ионы калия, натрия и хлора), физиологический раствор. Помимо этого, важно постоянное удаление содержимого желудка через зонд для снижения внутригастрального давления. Больным назначают парентеральное питание для восполнения энергетических потерь. После подобной подготовки примерно через неделю проводят оперативное вмешательство (ваготомию, баллонное расширение просвета двенадцатиперстной кишки, резекцию желудка и т. п.).
Прогноз и профилактика
Прогноз стеноза двенадцатиперстной кишки зависит от стадии, при развитии субкомпенсации и декомпенсации он неблагоприятный. Врожденная патология при отсутствии оперативного вмешательства всегда приводит к ранней гибели ребенка. Поздняя диагностика и терапия характеризуются развитием грозных осложнений, несовместимых с жизнью.
Профилактика патологии заключается в своевременном лечении заболеваний пищеварительной системы, отказе от вредных привычек, соблюдении принципов здорового питания. Чтобы предотвратить формирование стеноза двенадцатиперстной кишки, важно регулярно проходить медицинские осмотры и выполнять рекомендации лечащего врача.
Источник
Стеноз в двенадцатиперстной кишке — это заболевание, при котором просвет в начальном отделе тонкой кишки сужается вследствие действия факторов органического или функционального характера.
 Сужение просвета кишечника развивается в несколько этапов с различной симптоматикой.
Сужение просвета кишечника развивается в несколько этапов с различной симптоматикой.
Описание
Заболевание развивается в несколько этапов, каждый из которых сопровождается характерной ему клинической картиной. Симптоматика стеноза ярко выражена и диагностика не составляет труда. Болезнь бывает врожденной или приобретенной. Первый тип встречается примерно в 1/3 случаев патологий органов пищеварения, при этом заболевание более характерно для детей мужского пола.
Приобретенный стеноз также более характерен для мужского пола, но в возрасте после 30 лет. Он является следствием болезней желудочно-кишечного тракта, особенно, язвы двенадцатиперстной кишки. Это одно из наиболее распространенных осложнений язвы органа. Такой вид стеноза называют еще функциональным, так как по мере лечения язвенной болезни просвет кишки возвращается к нормальным размерам из-за того, что воспалительный отек спадает. При этом в органе могут сформироваться рубцовые деформации, которые не влияют на функциональность органа в стадии ремиссии. При органическом пилоробульбарном стенозе возникает стойкое нарушение транспортировки пищи органами пищеварительного тракта.
Вернуться к оглавлению
Стадии стеноза и симптомы
Врачи выделяют 3 стадии течения стеноза. Они отличаются симптоматикой заболевания.
Вернуться к оглавлению
Этапы
1 этап. Компенсированный
 Развивается стеноз кишки в три этапа
Развивается стеноз кишки в три этапа
Просвет сужается не сильно. Возникает гипертрофия мышц органа, как следствие необходимости эвакуации пищевого комка из желудка в 12-перстную кишку. При этом желудок активней работает, чтоб компенсировать проблемы с транспортировкой пищевого материала. Симптомы:
- тяжесть и ощущение переполненного желудка после трапезы;
- отрыжка с кислотой;
- изжога;
- рвота, причем рвотные массы содержат непереваренную еду.
Во время диагностики стеноз практически незаметен.
Вернуться к оглавлению
2 этап. Субкомпенсированный стеноз
Возникает при игнорировании проблемы несколько месяцев, иногда лет. Симптоматика:
- сильная и частая рвота спустя некоторое время после употребления пищи;
- рвота приносит облегчение;
- рвотные массы содержат частички пищи;
- в желудке после еды сильная тяжесть;
- отрыжка с тухлым послевкусием;
- болезненные ощущения в брюшной полости;
- снижение индекса массы тела.
Стадия легко диагностируется.
Вернуться к оглавлению
3 этап. Декомпенсация
Возникает стойкое нарушение функций желудка и двенадцатиперстной кишки. Просвет кишки значительно сужается. Симптомы:
- частая рвота;
- постоянно беспокоит тухлая отрыжка;
- больной не может утолить жажду;
- судороги;
- плохой запах изо рта;
- желудок болит даже от небольшого количества еды;
- резко пропадает аппетит;
- возникает истощение.
Вернуться к оглавлению
Причины
К причинам стеноза 12-перстной кишки относятся следующие группы факторов:
- патологические процессы в смежных органах, например, новообразования или воспаления, что вызывают отек, вследствие чего они давят на орган и просвет сужается;
- стенки органов становятся плотнее из-за патологии в ткани, так как фиброзное волокно прорастает, отчего угнетаются функции сокращения и расширения;
- возникновение спазмов мышц или эластичных волокон. Это приводит к стрессу, отчего сосуды сужаются, давление повышается.
Как более конкретные причины можно определить наличие:
- атеросклеротических бляшек;
- сахарного диабета;
- язвенного заболевания;
- артериальной гипертензии;
- онкологии;
- фибромускулярной дисплазии.
Вернуться к оглавлению
Диагностика
 При первоначальном осмотре выполняют пальпацию
При первоначальном осмотре выполняют пальпацию
При обнаружении симптомов стеноза нужно обратиться к гастроэнтерологу. Именно он сможет провести качественную диагностику и назначить адекватную терапию. Схема проведения диагностики:
- сбор анамнеза;
- визуальный осмотр;
- пальпация брюшной полости;
- биохимический анализ крови;
- анализ мочи;
- рентгенография желудочно-кишечного тракта с использованием контраста: осматривают сам просвет кишки, размеры желудка, его перистальтику, и определяют момент полного выведения из организма контрастного вещества для определения стадии заболевания;
- фиброгастродуоденоскопия (ФГДС) — таким образом проверяют размеры просвета органа и состояние слизистых оболочек;
- ультразвуковая диагностика;
- компьютерная томография (редко);
- МРТ (редко);
- дифференциальная диагностика — чтоб исключить возможность наличия других патологических процессов, похожих по симптоматике.
Вернуться к оглавлению
Лечение
Медикаментозное
Терапию стеноза фармацевтическими средствами всегда проводят в условиях стационара отделения гастроэнтерологии. Консервативные методы терапии применяют при функциональном стенозе, органический требует оперативного вмешательства. Язвенный стеноз проходи
 Заболевание лечат при помощи медикаментов
Заболевание лечат при помощи медикаментов
т при правильном лечении язвы, поэтому схема терапии такая:
- антациды;
- ингибиторы;
- антисекреторные средства;
- регуляторы кислотности;
- препараты висмута и т. д.
Вернуться к оглавлению
Хирургическое
Перед оперативным вмешательством больному назначается подготовительная терапия. Пациенту капают альбумин, электролиты, глюкозу, физраствор. При помощи зонда из желудка выводят еду для уменьшения нагрузки на место сужения. Питание на подготовительном этапе парентеральное. К хирургическому вмешательству готовят больного примерно 7 дней.
Операция снижает риск летального исхода при стенозе. Методы проведения хирургического вмешательства могут быть разными, что зависит от множества факторов. Среди наиболее часто используемых — резекция, ваготомия.
Вернуться к оглавлению
Диета
Если стеноз сопровождается стойкой рвотой, пациенту назначают жесткую диету и обильное питье. В рационе должно присутствовать много витаминов. Рекомендуется есть пищу, в которой много калорий, богатую на молочные и животные белки и углеводы. В меню обязательно должны быть соки из фруктов. Разрешается включать в рацион тефтели, яйца всмятку. Сладости под запретом, можно только кисель, пудинг или суфле.
Вернуться к оглавлению
Прогноз
На первой стадии заболевания 12-перстной кишки прогнозы хорошие, если стеноз находится на этапе субкомпенсации или декомпенсации прогнозы чаще плохие. При отказе от операции при врожденной болезни летальный исход является нередким.
Вернуться к оглавлению
Профилактика
Профилактические меры:
- своевременное лечение патологий желудочно-кишечного тракта и смежных с двенадцатиперстной кишкой органов;
- плановое обследование;
- правильное питание;
- здоровый образ жизни.
Источник
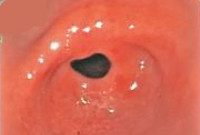
Язва 12-перстной кишки – это хроническая патология, при которой на кишечной стенке образуется один или несколько язвенных дефектов. Заболевание встречается в любом возрасте, но чаще у мужчин до 40 лет. 10% населения развитых стран страдает язвенной болезнью. Без лечения она прогрессирует и приводит к серьезным осложнениям.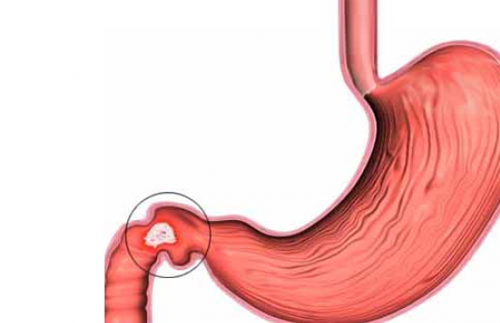
Симптомы
Заболевание течет волнообразно. Обострения чередуются с периодами благополучия. Самочувствие ухудшается весной или осенью под действием провоцирующих факторов: стрессов, алкоголя, погрешностей в диете.
Типичные признаки
При классическом течении язвенной болезни пациенты предъявляют такие жалобы:
-
 ноющие, режущие или сверлящие боли под мечевидным отростком справа; они возникают через 1,5-2 часа после еды, натощак, ночью и уменьшаются после приема молока или пищи;
ноющие, режущие или сверлящие боли под мечевидным отростком справа; они возникают через 1,5-2 часа после еды, натощак, ночью и уменьшаются после приема молока или пищи; - тошнота;
- изжога;
- отрыжка;
- склонность к запорам.
Нетипичные признаки
Иногда возникают жалобы, не характерные для язвы 12-перстной кишки. Это сильно затрудняет диагностику.
-
 интенсивные боли в других отделах живота – таким пациентам приходится исключать острую хирургическую патологию;
интенсивные боли в других отделах живота – таким пациентам приходится исключать острую хирургическую патологию; - боли в поясничной области – «радикулитная маска»;
- отсутствие жалоб – «немые» язвы, которые проявляются внезапным кровотечением.
Причины
Пища, пропитанная желудочным соком, поступает в 12-перстную кишку. Соляная кислота и ферменты оказывают мощное раздражающее действие. В норме вырабатываются вещества, защищающие слизистую оболочку: слизь, простагландины, эндорфины. Поврежденные клетки обновляются каждые 3-5 суток. При нарушении равновесия между факторами агрессии и защиты формируются язвенные дефекты.
Заболевание развивается при сочетании нескольких причин:
Диагностика
Диагностикой и лечением язвенной болезни занимается терапевт и гастроэнтеролог. При осложнениях показана консультация хирурга.
Сбор анамнеза и осмотр
На первом этапе врач уточняет характер болей, их длительность, условия появления, расспрашивает о других жалобах. В ходе беседы он выясняет возможные причины болезни.
Следующий этап – общий осмотр. Врач оценивает состояние и цвет кожных покровов, слизистых, выявляет отеки, измеряет рост, вес, артериальное давление. Затем прослушивает сердце, легкие. При язвенной болезни у пациентов часто бывают сбои в работе вегетативной нервной системы:
- холодные влажные ладони;
- «мраморность» кожи;
- редкий пульс;
- низкое артериальное давление.
Далее врач приступает к пальпации (ощупыванию) живота. Для язвы 12-перстной кишки характерны такие признаки:
- болезненность и напряжение мышц живота под мечевидным отростком справа;
- болезненность этой зоны при поколачивании согнутыми пальцами.
Лабораторные исследования
-
 Клинический анализ крови – без изменений при неосложненной язве; снижение гемоглобина и эритроцитов при кровотечении.
Клинический анализ крови – без изменений при неосложненной язве; снижение гемоглобина и эритроцитов при кровотечении. - Анализ кала на скрытую кровь – простейший метод диагностики скрытого кишечного кровотечения;
- Анализ мочи, биохимия крови – без патологии;
- Обследование на Helicobacter pylori – анализ крови (выявление специфических антител), анализ кала, уреазный дыхательный тест, гистология и цитология материала, полученного при биопсии.
- Суточное мониторирование внутрижелудочной рН – оценивают секрецию соляной кислоты. При язвенной болезни она повышается.
Инструментальные методы
-
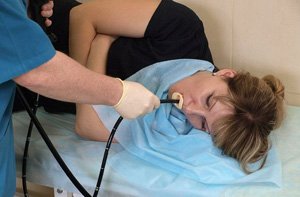 ФГДС – основной метод диагностики болезни. При эндоскопическом осмотре находят язву, оценивают ее форму, размер, определяют стадию патологии, берут биопсию. При обострении края дефекта отечны, ярко-красного цвета, дно покрыто налетом фибрина. На фоне лечения эти признаки постепенно уменьшаются и язва заживает. В фазе ремиссии на месте дефекта видны рубцы.
ФГДС – основной метод диагностики болезни. При эндоскопическом осмотре находят язву, оценивают ее форму, размер, определяют стадию патологии, берут биопсию. При обострении края дефекта отечны, ярко-красного цвета, дно покрыто налетом фибрина. На фоне лечения эти признаки постепенно уменьшаются и язва заживает. В фазе ремиссии на месте дефекта видны рубцы. - Рентгенологическое исследование с контрастным веществом – после приема бариевой каши делают несколько снимков. Язва выглядит в виде ниши различной формы, 12-перстная кишка бывает деформирована из-за рубцов.
- УЗИ органов живота – применяется при подозрении на другую патологию. Оценивают состояние печени, поджелудочной железы, выявляют кисты, опухоли, инфильтраты в брюшной полости.
Осложнения
Осложнения возникают на фоне обострения болезни:
- Язвенное кровотечение – развивается у 10-15% пациентов. Интенсивность его бывает различной. Скрытое кровотечение никак не проявляется, выявляется только лабораторными методами. Массивное – имеет характерные симптомы: кровавая рвота, стул черного цвета, слабость, головокружение, снижение артериального давления.
-
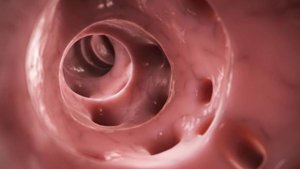 Перфорация – образование сквозного дефекта стенки на месте язвы с выходом содержимого 12-перстной кишки в брюшную полость. Это осложнение встречается у 6-20% пациентов. При перфорации внезапно появляется сильнейшая боль в животе.
Перфорация – образование сквозного дефекта стенки на месте язвы с выходом содержимого 12-перстной кишки в брюшную полость. Это осложнение встречается у 6-20% пациентов. При перфорации внезапно появляется сильнейшая боль в животе. - Пенетрация – проникновение язвы в соседние органы: поджелудочную железу, желчные пути, печень. При этом изменяется характер и место болевых ощущений.
- Стеноз 12-перстной кишки – сужение ее просвета из-за отека слизистой и рубцовых изменений. Сочетается со стенозом привратника желудка. Из-за нарушения проходимости кишки возникает рвота, отрыжка тухлым, похудание.
Лечение
Лечение неосложненной язвенной болезни проводят в поликлинике. Основные цели терапии: устранение симптомов, подавление Helicobacter pylori, рубцевание язвенного дефекта. При сильных болях, неэффективности амбулаторной терапии, развитии осложнений показана госпитализация.
Диета
Правильное питание – основа лечения язвенной болезни 12-перстной кишки.
Общие принципы
-
 полноценная диета, содержащая все необходимые питательные вещества, калории;
полноценная диета, содержащая все необходимые питательные вещества, калории; - прием пищи в спокойной обстановке, небольшими порциями 5-6 раз в день;
- механическое щажение желудка и кишечника: продукты отваривают в воде, на пару, измельчают с помощью блендера или сита;
- химическое щажение: исключают блюда, стимулирующие выработку желудочного сока;
- термическое щажение: исключают слишком горячие и холодные блюда, напитки. Оптимальная температура пищи – 40 °С.
Список продуктов и блюд
| Разрешено | Запрещено |
|
|
Лекарственные препараты
При язвенной болезни всегда назначают антихеликобактерную терапию: комбинацию нескольких лекарственных препаратов, подавляющих активность микроба Helicobacter pylori, способствующих заживлению язвы. Схему и длительность приема медикаментов определяют индивидуально.
-
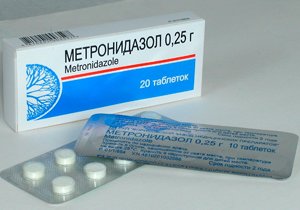 Антибиотики (Амоксициллин, Метронидазол, Кларитромицин, Доксициклин). Одновременно используют два антибиотика.
Антибиотики (Амоксициллин, Метронидазол, Кларитромицин, Доксициклин). Одновременно используют два антибиотика. - Препараты висмута (Де-нол, Вентер) – обволакивают стенки кишки, оказывают заживляющее и антибактериальное действие.
- Блокаторы протонной помпы (Омепразол, Лансопразол, Рабепразол, Пантопразол) – снижают выработку соляной кислоты, пепсина, уменьшают изжогу.
Через 4-6 недель после завершения курса лечения проводят контрольное исследование на хеликобактер.
В лечении язвенной болезни используют и другие препараты:
-
 Антациды (Ренни, Маалокс, Альмагель Нео) – содержат гидроксид магния и алюминия, вступают в химическую реакцию с соляной кислотой. Антациды быстро устраняют изжогу, боли. Их назначают дополнительно к основной терапии.
Антациды (Ренни, Маалокс, Альмагель Нео) – содержат гидроксид магния и алюминия, вступают в химическую реакцию с соляной кислотой. Антациды быстро устраняют изжогу, боли. Их назначают дополнительно к основной терапии. - Н2-блокаторы (Ранитидин, Фамотидин) – язва 12-перстной кишки сочетается с высокой кислотностью. Препараты подавляют продукцию соляной кислоты.
- Спазмолитики (Но-шпа, Папаверин, Дицетел, Бускопан) – снимают спазм гладких мышц кишечной стенки, уменьшают болевые ощущения.
Для контроля эффективности лечения раз в 2 недели проводят ФГДС.
Народные средства
Используйте рецепты народной медицины дополнительно к основному лечению после консультации с врачом.
Сок картофеля
 Картошку без ростков и зеленых пятен хорошо промойте, очистите от кожуры, измельчите в блендере или натрите на мелкой терке, отожмите сок с помощью марли. Принимайте по половине стакана за полчаса до еды не менее 10 дней.
Картошку без ростков и зеленых пятен хорошо промойте, очистите от кожуры, измельчите в блендере или натрите на мелкой терке, отожмите сок с помощью марли. Принимайте по половине стакана за полчаса до еды не менее 10 дней.
Капустный сок
Листья капусты хорошо промойте, измельчите с помощью комбайна или мясорубки, отожмите сок. Принимайте по половине стакана трижды в день за полчаса до еды в течение недели. Затем сделайте перерыв 3 недели и повторите курс.
Хирургическое лечение
Операцию по поводу язвенной болезни делают в плановом порядке или экстренно (по жизненным показаниям).
Показания к операции
Экстренную операцию проводят при развитии осложнений, угрожающих жизни.
 Плановую операцию – в таких ситуациях:
Плановую операцию – в таких ситуациях:
- неэффективность консервативного лечения, частые рецидивы;
- повторные кровотечения;
- множественные язвы;
- непереносимость лекарств;
- сужение 12-перстной кишки.
Виды операций
- Ушивание язвенного дефекта – проводят при перфорации язвы, если состояние пациента или квалификация хирурга не позволяют выполнить радикальную операцию.
- Резекция желудка – удаляют нижние 2/3 желудка, соединяют оставшуюся часть с 12-перстной кишкой конец в конец (по Бильрот 1) или с тощей кишкой конец в бок (по Бильрот 2).
- Стволовая ваготомия – пересекают ствол блуждающего нерва, делают пластику привратника.
- Селективная проксимальная ваготомия – пересекают ветви блуждающего нерва.
Восстановительный период
Для профилактики послеоперационных осложнений пациентам рекомендуют раннюю активизацию:
- двигать руками и ногами и делать дыхательные упражнения в первые сутки после хирургического вмешательства;
- вставать с постели на 2 день;
-
 пить на 2 день не более половины стакана за сутки;
пить на 2 день не более половины стакана за сутки; - постепенно увеличивать объем выпитой жидкости до литра к 4 дню; разрешенные напитки: компот, овощной отвар, кисель;
- с 5 дня – протертая полужидкая пища, далее постепенно расширять рацион;
- швы снимать на 8 сутки.
Длительность лечения в стационаре составляет 2 недели.
Профилактика
Существует две группы профилактических мероприятий: первичные и вторичные.
Первичные мероприятия
 Первичные профилактические меры уменьшают риск язвенной болезни у людей с наследственной предрасположенностью.
Первичные профилактические меры уменьшают риск язвенной болезни у людей с наследственной предрасположенностью.
- отказ от курения и алкоголя;
- борьба со стрессом;
- правильное питание;
- полноценный сон;
- обследование на хеликобактер при хроническом гастрите.
Вторичные мероприятия
Вторичные меры уменьшают риск обострений и осложнений при уже установленном диагнозе. Пациенты с язвенной болезнью находятся на диспансерном учете у терапевта и гастроэнтеролога. Ежегодно им проводят ФГДС и обследование на Helicobacter pylori.
Дополнительно к первичным мерам рекомендуется:
-
 своевременная антихеликобактерная терапия;
своевременная антихеликобактерная терапия; - профилактический прием омепразола при назначении антикоагулянтов (препаратов для профилактики образования тромбов), ацетилсалициловой кислоты, любых нестероидных средств, гормонов;
- физиотерапия, профилактический курс лекарственных препаратов весной и осенью.
Прогноз
На результаты лечения влияют следующие факторы:
- характер изменений слизистой оболочки – количество, размер язв;
- тактика ведения – выбор оптимальной схемы лекарственной терапии, лабораторный и ФГДС – контроль; неоправданно низкие дозы препаратов и малый срок лечения способствуют обострению болезни.
- индивидуальные особенности организма – у пожилых пациентов с сопутствующими хроническими болезнями язвы заживают дольше;
- приверженность лечению – соблюдение диеты, исключение факторов риска, прием лекарств ускоряет заживление язвы.
При удалении из организма Helicobacter pylori риск рецидива не превышает 7%.
Источник
