Язва тонкой кишки симптомы лечение
Виновником ухудшения всасывания питательных веществ из пищи является тонкий кишечник. Заболевания, симптомы и лечение имеют сходства.
У человека возникает синдром мальабсорции (потеря полезных микроэлементов) из-за недугов тонкой кишки.
При отсутствии лечения начинают плохо функционировать другие органы.
Тонкий кишечник: функции органа
Почему здоровье тонкого кишечника так важно для человека? Тонкая кишка выполняет одну из главных функций в организме.
Именно здесь происходит переваривается пища и всасываются питательные вещества.
Когда этот процесс нарушается, большинство витаминов и минералов, поступающих с пищей, выводятся, образуется дефицит и начинается авитаминоз. Это приводит к ухудшению работы других органов и снижению иммунитета.
Тонкая кишка имеет длину от 6 до 7,9 метров. Она состоит из:
- Двенадцатиперстной кишки, расположенной после желудка.
- Тощей кишки, являющейся средним отделом тонкого кишечника. Ее петли расположены в левой верней части брюшной полости.
- Подвздошной кишки, которая располагается перед слепой кишкой. Диаметр этого отдела самый большой, здесь находится множество сосудов. Подвздошная кишка находится внизу брюшной полости справа.
Пища из желудка попадает в двенадцатиперстную кишку, в которую выходят протоки желчного и поджелудочной. Здесь пища расщепляется под влиянием слизистого секрета. Всасывание веществ происходит в нижних частях тонкой кишки.
Тонкий кишечник вырабатывает сок, способствующий пищеварению и продвижению пищевого комка. Также в тонкой кишке синтезируются гормоны, необходимые для переваривания пищи (секретин, мотилин).
В подвздошной кишке располагаются пейеровы бляшки, которые производят лимфоциты, борющиеся с микроорганизмами, попадающими из вне. Бляшки уничтожают патогенных микробов, не давая им попасть в кровоток через тонкие кишечные стенки.
Таким образом, выделяются следующие функции тонкого кишечника:
- Экскреторная.
- Пищеварительная.
- Всасывательная.
- Защитная.
Заболевания тонкого кишечника
Заболевания тонкого кишечника часто сопровождаются болями и изменением стула.
Поэтому невозможно пропустить первые симптомы, которые возникают в результате:
- Энтерита
- Целиакии
- Дисбактериоза.
- Болезни Крона.
- Дивертикулы
- Мальдигестии
- Непроходимости кишечника.
- Язвы ДПК.
- Опухоли.
- Кишечной ишемии, инфаркта.
- Аллергии.
Некоторые заболевания носят наследственный характер (целиакия, болезнь Крона).
Другие становятся следствием негативного влияния внешних факторов.
Факторами, провоцирующими болезни тонкого кишечника, являются:
- Патологии других органов пищеварения, при которых формируется недостаточность ферментов. Именно ферментативная недостаточность является основной причиной нарушения процесса всасывания.
- Хирургическая операция на тонкой кишке, связанная с удалением части кишечника. Вследствие этого уменьшается площадь всасывания питательных веществ, остаток кишечника не может компенсировать данный дефицит.
- Эндокринные нарушения (диабет, проблемы со щитовидной железой). Сбои в эндокринной системе способствуют снижению синтеза гормонов, необходимых для пищеварения.
- Инфекционные заболевания, глистные инвазии. Вирусы и паразиты поражают клетки кишечника.
- Неправильное питание с преобладанием жиров. Организм не справляется с большим количеством жирной пищи, в результате возникает хроническое расстройство пищеварения.
Длительные стрессы. В результате хронических стрессов происходит гормональный дисбаланс, гормоны, способствующие пищеварению вырабатываются в недостаточном количестве.
У женщин болезни кишечника часто бывают психосоматической природы.
Источник
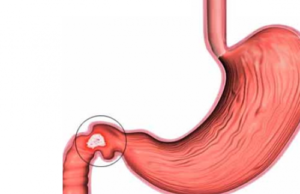
Язва кишечника – это глубокий дефект слизистой оболочки тонкой или толстой кишки, который может достигать подслизистой основы или мышечного пласта. Чаще всего встречается язвенная болезнь 12-перстной кишки на фоне хеликобактерной инфекции. Язвенное поражение тонкой или толстой кишки также может быть следствием хронического воспаления – колита или характерным признаком таких патологий как болезнь Крона и НЯК (неспецифический язвенный колит).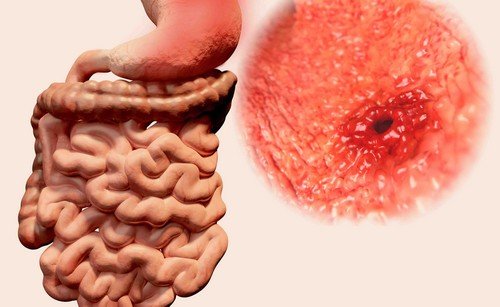
Симптомы
Перечисленные заболевания имеют специфические симптомы со стороны пораженного кишечника и организма в целом. Наибольшей выраженности они достигают в периоды обострений, что нарушает качество жизни человека. Язвенная болезнь 12-перстной кишки, неспецифический язвенный колит и болезнь Крона характеризуются хроническим течением с рецидивами в результате воздействия провоцирующих факторов.
Кишечные проявления

Характерные признаки обострения болезни:
- периодическая или постоянная острая боль в подложечной области живота;
- тошнота, нередко приводящая к рвоте;
- усиление болевого синдрома натощак, в ночное время;
- частая отрыжка с тухлым запахом;
- метеоризм;
- ухудшение аппетита.
Интенсивность болей зависит от длительности процесса, количества язв и болевого порога человека. Определенную роль играет и характер питания.
Болезнь Крона – системная патология, при которой происходит сегментарное поражение чаще всего тонкой кишки с образованием на ней эрозий, язв различной величины и стенозов.
Симптомы болезни:
-
 режущие или ноющие боли в районе живота, которые не имеют четкой локализации;
режущие или ноющие боли в районе живота, которые не имеют четкой локализации; - метеоризм после приема пищи;
- жидкий стул до 4-10 раз в сутки;
- появление в кале примесей крови.
Выраженность описанных признаков зависит от степени активности воспалительного процесса в желудочно-кишечном тракте. Тяжелее всего протекает болезнь при сочетанном поражении желудка, тонкой и толстой кишки.
При неспецифическом язвенном колите определяется хроническое воспаление кишечника, в котором со временем появляются язвы, микроабсцессы и полипозные разрастания. Локальные признаки колита:
- стул с патологическими примесями (кровь, слизь и иногда гной);
- диарея до 5-12 раз в сутки;
- режущие боли в нижних отделах живота;
- постоянный метеоризм.
Обычно заболевание протекает тяжело с яркой клинической картиной. НЯК чаще встречается у мужчин в возрасте от 20 до 60 лет.
Внекишечные проявления
Помимо локальных симптомов со стороны кишечника язвы могут сопровождаться патологическими изменениями кожи, глаз, суставов.
Для язвы 12-перстной кишки характерно:
- «заеды» в углах рта, или ангулярный стоматит;
- десквамативный глоссит (глубокие складки на языке, его покраснение);
- повышенная ломкость волос, ногтей.
При НЯК или болезни Крона внекишечные симптомы носят системный и более тяжелый характер:
-
 повышение температуры тела, озноб;
повышение температуры тела, озноб; - общая слабость, плохой аппетит;
- прогрессирующее снижение веса;
- воспаление оболочек глаза (конъюнктивит, увеит, иридоциклит);
- мышечные, суставные боли;
- кожные высыпания различного характера (кольцевидная эритема и т.д.);
- поражение мелких сосудов (васкулиты).
Причины и факторы риска
Язва кишечника считается многофакторным заболеванием, в возникновении которого может участвовать инфекционный процесс, генетическая предрасположенность или аутоиммунное воспаление.
Основные причины заболеваний:
-
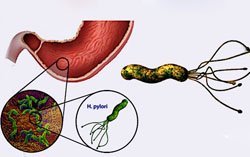 Инфекции. Активный хеликобактериоз в ЖКТ, перенесенные тяжелые кишечные инфекции.
Инфекции. Активный хеликобактериоз в ЖКТ, перенесенные тяжелые кишечные инфекции. - Аутоиммунный процесс. Данная теория сконцентрирована на том, что в организме человека вырабатываются антитела против нормальных клеток собственного кишечника.
- Хроническое воспаление. Преобладание в человеческом организме провоспалительных факторов (интерлейкины, фактор некроза опухолей) может запустить процессы язвообразования.
- Генетическая предрасположенность. У лиц, чьи родственники страдают от язв кишечника, вероятность заболеть значительно выше, чем у людей с неотягощенной наследственностью.
- Медикаменты. Длительный прием некоторых ЛП (кортикоидные гормоны, аминогликозиды, НПВП) может привести к подобным изменениям со стороны кишечника.
Иногда в развитии патологии участвует не один, а целая совокупность факторов.
Диагностика
Диагностикой патологии может заниматься терапевт, гастроэнтеролог или хирург.
Сбор данных и осмотр
 На первых этапах важен опрос пациента, в ходе которого врач узнает жалобы, их характер, длительность и частоту. В обязательном порядке устанавливается начало болезни, выясняется наследственный анамнез, план предыдущего лечения.
На первых этапах важен опрос пациента, в ходе которого врач узнает жалобы, их характер, длительность и частоту. В обязательном порядке устанавливается начало болезни, выясняется наследственный анамнез, план предыдущего лечения.
Детальный осмотр поможет доктору обнаружить воспалительное поражение глаз, кожи или языка, суставные контрактуры в результате длительного артрита. Пальпация живота проводится для определения зоны болезненности, патологического изменения формы и размера кишки, вздутия.
Инструментальные исследования
Инвазивные методики позволяют более детально и «воочию» осмотреть слизистую оболочку кишечника, обнаружить характер и количество дефектов на ней, произвести биопсию и даже малые операции при необходимости.
Для установления диагноза назначаются следующие виды инструментальной диагностики:
-
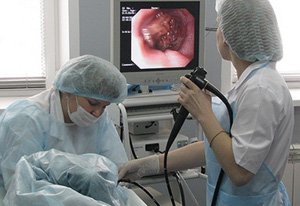 Фиброгастродуоденоскопия (с/без уреазного теста). Это обследование верхнего сегмента ЖКТ с помощью эндоскопа (от пищевода до 12-перстной кишки). Является «золотым» стандартом диагностики язвенной болезни.
Фиброгастродуоденоскопия (с/без уреазного теста). Это обследование верхнего сегмента ЖКТ с помощью эндоскопа (от пищевода до 12-перстной кишки). Является «золотым» стандартом диагностики язвенной болезни. - Фиброколоноскопия. Производится осмотр прямой и толстой кишки; возможно проведение биопсии и малых оперативных вмешательств (остановка кровотечения, удаление полипов).
- Контрастная ирригография. Рентгенологическое обследование кишечника с помощью введения контрастного вещества и выполнения серии снимков.
Кроме визуальной оценки состояния слизистой кишки в обязательном порядке выполняется биопсия с последующим гистологическим исследованием забранного материала. Это помогает не только подтвердить диагноз, но и исключить онкологию.
Лабораторные исследования
 Из лабораторных анализов назначается клиническое и биохимическое исследование крови (снижение уровня гемоглобина, альбуминов, появление С-реактивного белка и фибриногена). В некоторых случаях прибегают к иммунологическому анализу, с помощью которого выявляют наличие и количество плазматических антител.
Из лабораторных анализов назначается клиническое и биохимическое исследование крови (снижение уровня гемоглобина, альбуминов, появление С-реактивного белка и фибриногена). В некоторых случаях прибегают к иммунологическому анализу, с помощью которого выявляют наличие и количество плазматических антител.
Копроцитограмма и бактериологическое исследование кала могут показать наличие в нем непереваренных частиц, лейкоцитов и высокую концентрацию патогенных микробов. Не менее важен анализ кала на скрытую кровь.
Лечение
Лечение комплексное. Терапия должна включать в себя диетические рекомендации, лекарственные препараты и, при необходимости, хирургическое вмешательство.
Диета
Как во время, так и вне обострений важно придерживаться сбалансированного питания. Следует избегать переедания, еды всухомятку или на ходу, избыточного употребления газированных напитков, фаст-фуда. Пища должна быть приготовлена щадящими методами (запекание, варка) и подаваться оптимальной температуры (20-40 °C).
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Наличие частой диареи подразумевает увеличение суточной калорийности и количества выпиваемой жидкости. Это позволит избежать обезвоживания и резкого похудения.
Препараты
Из медикаментозных средств могут использоваться:
- Антибиотики. Предназначены для борьбы с инфекцией (пенициллины, цефалоспорины, фторхинолоны).
-
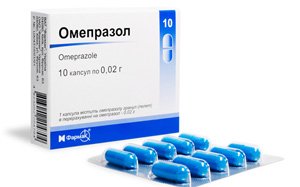 Антисекреторные, антацидные препараты. Снижают кислотность, защищают стенки ЖКТ (омепразол, рабепразол, Маалокс, Алмагель).
Антисекреторные, антацидные препараты. Снижают кислотность, защищают стенки ЖКТ (омепразол, рабепразол, Маалокс, Алмагель). - Кортикостероиды. Обладают противовоспалительной активностью, тормозят аутоиммунные процессы (Преднизолон, Будесонид).
- Аминосалицилаты/цитостатики. Препятствуют прогрессированию аутоиммунного воспаления в кишечнике (Сульфасалазин/Метотрексат).
Кроме того, назначается симптоматическая терапия: обезболивающие препараты, витамины.
Хирургия
Оперативные вмешательства показаны при неуклонном прогрессировании болезни, развитии осложнений, неэффективности лекарственной терапии. В статистике указана высокая частота рецидивов (до 45%) спустя 3-5-7 лет после вмешательства. Наибольшей эффективностью обладают операции при язве 12-перстной кишки.
Виды операций
-
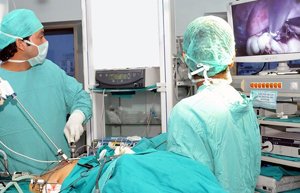 Некрэктомия. Иссечение язвенных дефектов.
Некрэктомия. Иссечение язвенных дефектов. - Лигирование сосудов. Применяется для остановки кровотечений.
- Резекция кишки с/без анастомоза. Удаление наиболее измененного сегмента кишечника с/без формирования соустья с другим отделом ЖКТ.
Восстановительный период
В большинстве случаев восстановительный период занимает от 2-4 недель до нескольких месяцев, что зависит от степени поражения кишки и своевременности терапии. В отдельных случаях ремиссия добивается годами или болезнь приводит к инвалидности.
Возможные последствия и прогноз для жизни
Поздно диагностированная патология может привести к развитию осложнений:
-
 тотальное поражение ЖКТ;
тотальное поражение ЖКТ; - перфорация стенки кишки;
- внутреннее кровотечение;
- озлокачествление;
- сепсис;
- образование абсцессов.
При легком, среднетяжелом течении прогноз для жизни относительно благоприятный (при условии соблюдения всех лечебных рекомендаций). Тяжелые и осложненные формы в 40-70% случаев приводят к инвалидизации, реже – летальному исходу.
Профилактика
Первичная профилактика:
- рациональное, сбалансированное питание;
- прием препаратов строго по назначению врача;
- своевременное лечение острых инфекций, аутоиммунных процессов.
Вторичная профилактика:
- соблюдение лечебной диеты, рекомендованного режима;
- исключение алкоголя, курения;
- лечебный и профилактический прием препаратов;
- регулярное обследование, даже в период ремиссии.
Источник
В статье описаны виды язвенных болезней кишечника, раскрыты причины образований, рассмотрены симптомы и лечение поражённых участков кишечного тракта.
Язва кишечника – что это такое?
Кишечник – орган человека, служащий для пищеварения, всасывания питательных веществ и выведения продуктов обмена из организма, состоит из тонкой и толстой кишки.
Распространённым заболеванием является болезнь образования язвы – воспалительный процесс, поражающий слизистую оболочку в отделах кишечника.
Язва толстой кишки
Часто превращается в язвенный колит – хроническое заболевание, протекающее с обострениями из-за нарушения обменных функций либо генетической расположенности к воспалительным процессам.
Указанная форма заболевания развивается на протяжении времени. При плановых прохождениях медосмотров остаётся шанс выявить и побороть болезнь вовремя.
Язвенная болезнь кишечника
Язва тонкой кишки
Язва тонкой кишки – воспаление слизистых оболочек отделов под воздействием кислой среды.
Чаще прочих образуется язва двенадцатиперстной кишки. Развивается у взрослых возрастом 30 – 60 лет. Мужчины болеют чаще женщин.
Симптомы и признаки язвы
Язва кишечника показывает неодинаковые симптомы проявления в разных отделах. Болезнь протекает практически без особенных признаков, нужно быть внимательным к подсказкам организма, указывающим на наличие заболевания.
Язвы кишечника имеют сходные признаки. К симптомам относятся:
- плохой аппетит;
- тяжесть в животе;
- общее недомогание;
- серо-коричневый налёт на языке;
- тошнота.
Обнаружив перечисленные симптомы, констатируют язвенную болезнь. В локализации отдела помогут разобраться признаки язвы, принадлежащие тонкому либо толстому кишечникам.
Язва тонкого кишечника выдаёт заболевание наличием: диареи, повышенной температурой тела, боли в животе различного характера, прослеживаются спазмы и колики (до либо после еды), рвота, изжога. Признаки бывают лёгкими и тяжёлыми. Люди часто не придают проявлениям значения, предполагая пищевое отравление либо расстройство ЖКТ.
Симптомы язвы толстого кишечника: метеоризм, распирание живота, боли в области заднего прохода, нетипичные выделения из анального отверстия, частое неконтролируемое выпускание газов. В каловых массах обнаруживается наличие слизи и крови.
При проявлении признаков делается вывод, что язва в прогрессивном состоянии и рискует превратиться в рак.
Причины возникновения болезни
- Наследственность. Имея в роду генетическую предрасположенность к воспалению слизистой оболочки либо к нестабильной кислотности желудочной среды, следует быть повнимательнее к организму, прислушиваться к изменениям в работе пищеварительного тракта, следить за гигиеной рук, принимать пищу с новой посуды, быть сдержанным в поцелуях с незнакомыми. Микроорганизм Helicobacter pylori передаётся через поцелуй, рукопожатие. Это спиралевидный микроб, играющий главную роль при развитии язвы, повреждая стенки кишечника. Наличие вредителя диагностируется у 80% населения, а страдают люди со слабой слизистой системой.
- Питание. Употребление вредной и неправильной пищи приводит к сбою обменных процессов организма. Жареное, острое, соленное – раздражители для микрофлоры кишечника. Вредные продукты стоит исключить из рациона, предпочитая здоровую и полезную пищу. Газированные напитки, копчёности, колбасы, магазинные сладости – набор вредных веществ. Неправильный режим употребления еды негативно влияет на пищеварительную систему. Питаться нужно дробно (4 – 6 раз в день) блюдами не сильно горячими и не холодными. Вес порции одноразового поглощения – 300 г для взрослого человека. Запивать съеденное разрешается по истечению 20-30 минут.
- Стрессы, плохой сон. Недостаток сна и перенесение частых стрессовых ситуаций влияют на полноценный пищеварительный процесс. Спать нужно не менее семи, не более девяти часов и избегать раздражителей нервной системы человека с негативными последствиями в дальнейшем.
- Вредные привычки. Популярные причины – курение, алкоголь. После частого употребления горючих напитков развивается алкогольный гастрит, приводящий к ухудшению усвоения принимаемых продуктов. Под удар попадает печень. Через снижение работы органа прогрессирует развитие варикозного расширения вен пищевода и нарастающей водянки живота. Во время курения в организм попадает много химических веществ, уничтожающих клетки слизистой, которая, в итоге, воспаляется, образуются ранки – язвы. Никотин уничтожает витамин С, снижает иммунитет.
- Злоупотребление лекарствами. Начиная лечить одно, важно не покалечить другое. Принимая большими дозами аспирин, нестероидные и противовоспалительные препараты, следует быть внимательным, средства повреждают слизистую. Перед употреблением лекарственных препаратов изучите инструкцию, где описываются побочные действия и противопоказания.
Лечение в домашних условиях
При не запущенных язвенных болезнях, не нуждающихся в хирургическом вмешательстве, поможет домашнее лечение. Важно знать режим лечения.
Рацион питания требует изменений. Выбросить жир, грубые крупы, сладости и кислые продукты. Основой становится вареная либо пареная несолёная еда. После термической обработки пищу полезно измельчать до консистенции пюре. Сырые овощи и фрукты запекать в духовке, варить.
Испытывая частую слабость во время болезни, больше отдыхайте. Полезно принимать настойки из трав мяты, шалфея, ромашки и календулы. Напитки помогут снять спазм, успокоить слизистую и справиться с тошнотой, поспособствуют поднятию иммунитета.
- Употребление молочнокислых продуктов поможет наладить микрофлору кишечника. Жирного нельзя, но масло в силах устранить раздражения кишечника, рекомендуется каждый день по 10 г, смешанное со стаканом кефира.
- Семена льна либо кисель из них поможет при нормализации стула, снимет спазмы. Натощак за полчаса до приёма пищи съедайте в теплом, проваренном виде 2 чайные ложки семян либо выпивайте полстакана киселя.
- Тмин уберёт сильное урчание и снизит газообразование. Для регуляции стула подойдут также запаренные сухофрукты – курага, чернослив. Ешьте по нескольку штук, через пару часов произойдёт освобождение от каловых масс.
- Эфирные масла, находящиеся в корке цитрусовых, обладают успокоительными и антибактериальными свойствами. Настояв пару штук в 200 мл тёплой, кипячёной воды, употребляют ежедневно перед едой.
- Сок алоэ, пюре из растения ускорит заживление язвы кишечника. Столовую ложку сока и ложечку мёда смешать и выпить, либо алоэ натереть на тёрке, добавить мёд и съесть 2 столовые ложки перед сном.
- Простым и доступным лекарством является вода, пьют в тёплом виде по стакану с утра на голодный желудок. После употребления на протяжении месяца пропадут отдельные симптомы: изжога, тошнота и горечь. Через полгода при незапущенной болезни исчезнут язвенные поражения.
- Ежедневное принятие хвойных ванн поможет расслабиться, успокоить нервную систему, что важно при лечении.
- Разбавив мёд с новокаином, можно остановить процесс разрушения кишечника при язве, смесь снимет боль. Благодаря большому содержанию органических ферментов, мёд служит антисептиком. Употреблять по чайной ложке перед едой.
- Снизить кислотность и избавится от изжоги поможет смесь белой глины с водой (1 ст. л. на 200 мл воды).
Описанные методы и средства больной должен осуществлять ежедневно для борьбы с заболеванием. Важно помнить, что для полного излечения этого недостаточно, нужно обратиться к врачам.
Амбулаторное обследование и лечение недуга
Как лечить язву с помощью препаратов и процедур, подскажет гастроэнтеролог. При обследовании пациента врач обращает внимание на симптомы и признаки проявления болезни, направляет на анализы:
- слизистой на наличие инфекций;
- крови на антитела;
- мочи на присутствие бактерий в организме;
- кала на антигены (бактерии, вызывающие образование язв).
Основную диагностическую информацию получают при полном обследовании на специальном оборудовании: рентгенологическое и эндоскопическое исследование, которое на 100% подтвердит или опровергнет диагноз. Будет видна моторная и эвакуаторная деятельность внутренних органов.
Гастроскопия проводится натощак. Через рот вводится трубка с оптическим прибором в полость желудка. Гастроэнтеролог осматривает пищевод, желудок и кишечник. При необходимости, приходится делать биопсию для исследования слизистой в лабораторных условиях. Это неприятная, но информативная процедура. Рентген проводится редко, если подозревают язву двенадцатиперстной кишки. Ультразвуковое исследование внутренних органов живота назначают для уточнения диагноза при неясной картине с предыдущих процедур.
После определения вида язвы и месторасположения назначается медикаментозное лечение: ряд препаратов и процедур, необходимых для устранения патологии. Бактерицидные, снимающие боль, антацидные средства и абсорбенты – основные составляющие аптечки язвенника. Назначается физиотерапия.
Обязательно подбирается и назначается индивидуальная диета, в зависимости от вида язвы. Выполнять рекомендации требуется регулярно, поддерживая здоровье человека.
Идти хирургическим путём излечения придётся, если язва обострилась и вызвала перитонит, прободение либо пенетрацию, превращение в рак. Здесь уже используется другой курс выздоровления и борьбы.
После лечения придётся повторно сдать анализы, убедившись в исчезновении патологии. Отслеживайте поведение организма, не пренебрегайте походами к врачу. Самолечение опасно, перед приёмом медикаментов нужно обязательно советоваться с доктором. Это предотвратит неприятную болезнь либо спасёт жизнь.
Источник
