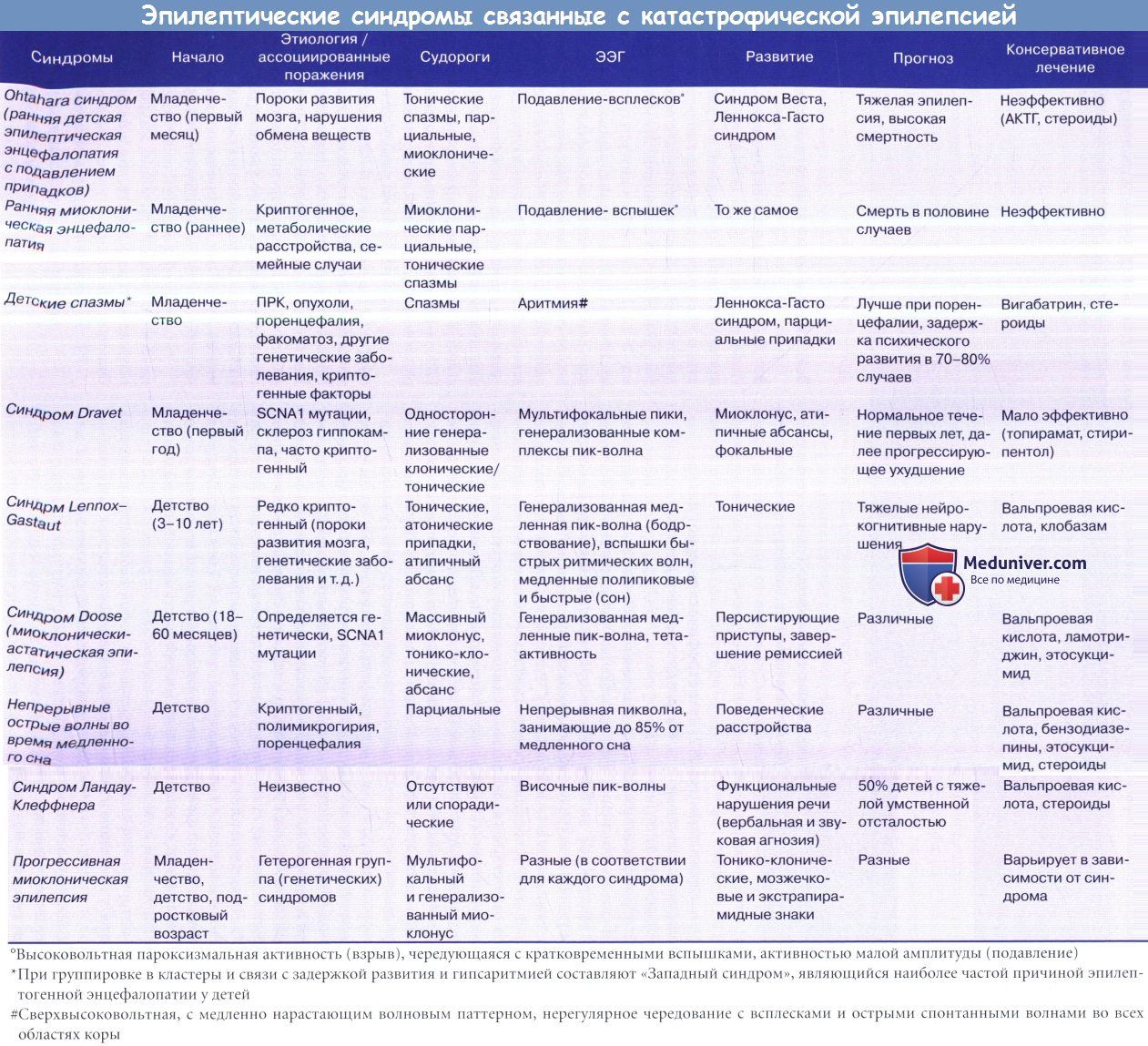
Эпилепсия у детей была операция на голове

Хирургическое лечение детей с эпилепсиейХотя приблизительно 70% пациентов с эпилепсией удовлетворительно реагируют на фармакотерапию, нередко встречаются резистентные случаи, особенно у детей. Значительное число таких случаев, как показывает опыт взрослых пациентов, потенциально возможно контролировать хирургическим лечением. Результаты хирургического лечения у детей также обнадеживают, они не отличаются от результатов хирургического лечения взрослых (Lindsay et al, 1979; Gilliam et al., 1997; Wylliet et al., 1998; Mathern et al., 1999; Bittar et al., 2002; Schmidt et al., 2004). Успешное хирургическое лечение оказывается особенно желательным у детей, и его нужно применять гораздо шире и в более ранние сроки, чем это делается сейчас (Engel, 1996; Arzimanoglou et al., 2004; Cross et al., 2006). Этот вид окончательного лечения не только предотвращает вредное воздействие повторяющихся припадков на головной мозг и психосоциальные проблемы, вызванные влиянием эпилепсии на образование и повседневную жизнь пациента, но также позволяет снизить дозировку антиэпилептических препаратов (АЭП) или даже прекратить их прием (Aicardi, 1997). Несмотря на потенциальные преимущества, возможности хирургического лечения эпилепсии у детей все еще не используются в полной мере (Lachhwani, 2005). Хотя в большинстве крупных педиатрических центров работают программы хирургического лечения эпилепсии, интервал между дебютом заболевания и операцией остается крайне длительным, часто больше 15 или 20 лет. К сожалению, такие задержки имеют место даже при четко определенных эпилептических синдромах, таких как срединно-височная эпилепсия (Berg et al., 2003). В рандомизированном контролируемом исследовании Wiebe et al. (2001) сравнили результаты хирургического и медикаментозного лечения височно-долевой эпилепсии у взрослых, выяснив, что контроль припадков и качество жизни были значительно лучше после хирургического лечения, чем при медикаментозном лечении. Наиболее очевидные и, вероятно, наиболее сильные препятствия для выполнения хирургического лечения создают культурные и психологические факторы. Врачи общей практики, и даже неврологи и детские неврологи плохо владеют информацией о возможностях хирургического лечения. Отсутствие знаний, заинтересованности, или явный страх перед операцией могут стать причинами задержки хирургического лечения. Рецидивирующее течение некоторых форм эпилепсии с чередованием периодов ремиссии, за которыми следуют периоды резистентности, с новыми периодами ремиссии и так далее, также может затруднять оценку вероятности достижения контроля припадков медикаментозными методами (Berg et al., 2006). Дополнительными факторами являются плохо изученное течение многих эпилепсий у детей, разные этиологические факторы, и то обстоятельство, что в некоторых исследованиях объединяются фокальные, вызванные структурными поражениями и MPT-негативные эпилепсии, эпилепсии с множественными поражениями или диффузными нарушениями на ЭЭГ, и редкие эпилептические энцефалопатии. По крайней мере, при фокальных эпилепсиях нередко требуется продолжительный период для естественного развития заболевания, но возможно и нелинейное течение. Наконец, нужно выработать разумный подход к возможно более раннему распознаванию резистентных эпилепсий и эпилепсий с высоким риском (Berg et al., 2003). Появление за последние двадцать лет нескольких новых очень эффективных антиэпилептических препаратов неизбежно стало дополнительным фактором отсрочки предоперационной диагностики. Наконец, количество специализированных центров все еще невелико, и получить консультацию специалиста в самом начале заболевания может быть затруднительно. Накопленные за последние годы знания обеспечили сильные доводы в пользу взгляда на оперативное лечение эпилепсии как на реальную альтернативу терапии у все большего числа детей. Стало ясно, что отсрочка операции в надежде после нескольких пробных курсов лекарственной терапии добиться контроля припадков, не оправданна. Увеличивается количество данных, указывающих, что и у взрослых (Kwan и Brodie, 2000а), и у детей (Camfield et al., 1997; Berg et al., 2001; Arts et al., 2004) фармакорезистентная эпилепсия может иметь хороший прогноз после неудачных попыток терапии одним или двумя правильно подобранными ан-тиэпилептическими препаратами. Наличие структурного поражения, особенно гиппокампального склероза, диспластического поражения или двойной патологии является дополнительным прогностическим фактором, указывающим на резистентность к препаратам (Semah et al., 1998). Следовательно, многократные пробные курсы АЭП у детей с показаниями для оперативного лечения, вероятно, бесполезны (Lachhwani, 2005). Каждое назначение нового препарата не только отсрочивает операцию, но также увеличивает время, в течение которого маленький ребенок подвергается риску развития продолжающихся припадков (и смерти), не говоря уже о прямом пагубном воздействии на когнитивное развитие (Vasconcellos et al., 2001; Nolan et al., 2003; Aldenkamp et al., 2005; Laurent и Arzimanoglou, 2006) и отдаленных побочных действиях антиэпилептических препаратов (АЭП). Вторым важным шагом возможности раннего проведения операций стало развитие методов нейровизуализации (МРТ, ПЭТ, фотонная эмиссионная томография, фМРТ, МЭГ), позволяющих в наше время точно определять тип и операбельность эпилептогенного поражения. Разработка многопрофильными группами специалистов методов видео-ЭЭГ и глубинных электродов, нейрохирургических устройств и методов, также изменяет отношение к оперативному лечению эпилепсии у детей. Становится совершенно ясно, что эпилепсии, прежде считавшиеся генерализованными, могут на самом деле вызываться локализованными, более или менее обширными поражениями, некоторые из которых могут подлежать хирургическому лечению (Aicardi, 1997). Это, например, относится ко многим случаям инфантильных спазмов и, возможно, к другим синдромам с диффузными и мультифокальными проявлениями (Madhavan et al., 2007). Оперативное лечение эпилепсии может быть с успехом выполнено у отдельных детей и подростков с врожденными или рано приобретенными поражениями головного мозга, несмотря на множественные генерализованные или двусторонние эпилептиформные разряды на ЭЭГ (Wyllie et al., 2007).
а) Показания, противопоказания и виды применяемого хирургического лечения эпилепсии у детей. Хирургические методы в основном направлены на удаление эпилептогенной ткани, в которой происходит генерация и распространение пароксизмальных разрядов. Показания к хирургическому удалению эпилептогенной ткани включают рефрактерность припадков, достаточно тяжелое течение, препятствующее нормальной повседневной активности, признаки когнитивной деградации, вызываемой активной эпилепсией, клинические и другие признаки, указывающие на локализованную область головного мозга, и возможность удаления этой области без неприемлемых функциональных последствий. При лечении эпилепсии выполняется несколько оперативных вмешательств, которые схематично могут быть разделены на две большие категории: Резекции по объему варьируют от небольших резекций коры до гемисферэктомии. Паллиативные операциии чаще всего бывают представлены коллозотомией, при которой пересекается передняя половина или две трети мозолистого тела, или вся структура целиком. Другие паллиативные методики включают в себя стимуляцию блуждающего нерва, которая требует введения стимулятора под кожу. При этой методике электрод оборачивают вокруг левого блуждающего нерва таким образом, чтобы можно было получать регулируемые пульсирующие стимулы. У детей были получены обнадеживающие результаты, отмечено снижение частоты припадков, особенно при эпилептических энцефалопатиях (Polkey, 2003а, b; Alexopoulos et al., 2006; Benifla et al., 2006). В настоящее время определяется значение радиохирургии гамма-ножом при лечении кортикальных-субкортикальных кавернозных ангиом и гамартом гипоталамуса (Regis et al., 2007). На стадии экспериментальных разработок находится методика глубокой стимуляции головного мозга, испытывающаяся почти исключительно на взрослых (Chabardes et al., 2002; Benabid et al., 2003); делать выводы о результатах ее применения еще рано. Большинство кандидатов для хирургического лечения эпилепсии, как взрослых, так и детей, страдает синдромальными фокальными неидиопатическими эпилепсиями (Hirsch, Arzimanoglou 2004; Kahane et al., 2005). Требования к операции резекции у детей с парциальной эпилепсией варьируют в зависимости от вида планируемой операции. Основные требования, предъявляемые почти во всех случаях: Клинические проявления эпилепсии, особенно у детей, иногда могут вводить врача в заблуждение, так как возможно проявление пароксизмальных состояний генерализованными припадками, несмотря на их фокальное начало. Спектр возможностей хирургического лечения эплепсий с ранним началом стремительно расширяется, и включает в себя не только другие фокальные эпилепсии, но также и более сложные случаи эпилепсии. Это связано с тем, что пороки развития, являющиеся обычной причиной инфантильных эпилепсий, часто плохо локализуются, поражают обширные области головного мозга и требуют больших оперативных вмешательств (например, гемисферэктомии). Оперативное лечение также выполняется при прогрессирующих состояниях, таких как энцефалит Расмуссена (Bien et al., 2005), синдром Штурге-Вебера (Arzimanoglou et al., 2000; Bourgeois et al., 2007) или туберозный склероз (Jansen et al., 2007). б) Предоперационная диагностика детей. Предоперационная диагностика у детей проводится на основе тех же принципов, что и у взрослых. Подробное описание существующих методов не входит в задачи настоящего руководства, мы отсылаем читателя к обширной литературе по этой теме (например, Liiders и Comair, 2001; Kahane et al., 2005). Предоперационное обследование пациента представляет собой поэтапный процесс. Обязателен сбор детального анамнеза и точное определение клинических проявлений припадков (с точки зрения имеющихся симптомов и последовательности их развития). Неоднократно подчеркивалась важность ЭЭГ. В некоторых случаях, вызванных структурными поражениями, данных интериктальной ЭЭГ и высокоточных методов нейровизуализации может оказаться достаточно для выявления зоны, подлежащей резекции. В других случаях при структурных или МРТ-негативных поражениях обязательным компонентом исследования становится видео-ЭЭГ. Данные клинического анамнеза, тип припадка, результаты нейропсихологического обследования и лучевых методов исследования, скальповой ЭЭГ (иктальной и интериктальной), а в некоторых случаях и других дополнительных тестов (например, иктальная и интериктальная фотонная эмиссионная томография и ПЭТ, функциональная МРТ) должны совпадать, так как любое расхождение результатов различных методов обследования значительно снижает шансы на благоприятный исход. Интракраниальная ЭЭГ остается золотым стандартом при локализации и определении протяженности эпилептогенной зоны, особенно в MPT-негативных случаях, или при невозможности определения границ поражения методами нейровизуализации. Используемый метод (решетки, полоски, стереотаксическая имплантация глубинных электродов) зависит от предоперационной гипотезы и опыта хирургической команды в лечении эпилепсии. Все полученные данные должны анализироваться группой специалистов. По-прежнему стоит вопрос проведения перспективных исследований долгосрочных когнитивных изменений у детей, рано прооперированных по поводу эпилепсии.
— Также рекомендуем «Исход и прогноз эпилепсии у ребенка» Редактор: Искандер Милевски. Дата публикации: 6.1.2019 |
Источник
 Эпилепсия – неврологическое хроническое заболевание головного мозга. Считается одной из самых тяжелых и самых распространённых болезней по неврологическому профилю.
Эпилепсия – неврологическое хроническое заболевание головного мозга. Считается одной из самых тяжелых и самых распространённых болезней по неврологическому профилю.
Выявляется эпилепсия, как правило, в раннем возрасте. Спонтанные, кратковременные, судорожные, возникающие с неопределённой частотой припадки, и потеря сознания могут сопровождать пациента на протяжении всей его жизни.
Врачи классифицируют болезнь на первичную и вторичную эпилепсию. Первичная форма заболевания носит врожденный характер, поэтому приступы могут появляться уже в детском и подростковом возрасте.
Вторичный (симптоматический) тип эпилептических припадков развивается после повреждений структуры головного мозга (в результате травм) или после нарушения процесса метаболизма в нем (сбой в обменных процессах может быть спровоцирован рядом болезней: опухоль, инсульт, инфекционные заболевания, наркотическая и алкогольная зависимости).
Заболевание не новое, впервые его описание встречается в Древнем Египте еще до н.э. Падучая болезнь, так называют эпилепсию в России. Эпилептические приступы встречаются у каждого сотого человека в мире.
В случае, если для лечения эпилептических припадков врачи не могут подобрать лекарственные препараты, которые бы адекватно контролировали повторяющиеся приступы больного, выход один – хирургическое лечение.
Когда без операции не обойтись
Основная цель оперативного вмешательства – снижение уровня частоты появления эписиндромных приступов.
Хирургия эпилептических припадков – крайняя мера, но эффективная. Эта сложнейшая нейрохирургическая операция на головном мозгу пациента.
Перед тем как консилиум врачей принимает решение локализовать очаг эпилептического заболевания хирургическим путем, больной проходит полное и тщательное дооперационное обследование.
Лечение эпилепсии хирургическим путем назначается в случаях, когда:
- Основной метод лечения – антиэпилептическая терапия не показывает положительной динамики. Фармакотерапия ухудшает состояние больного.
- Медикаментозное лечение является эффективным, но непереносимость отдельных компонентов препарата вызывает у пациента побочные эффекты
- Приступы эпилептических припадков диагностируются лишь в определенных сегментах головного мозга (при операции на отдельных участках головного мозга не нарушается жизнедеятельность пациента). Дополнительные исследования позволяют определить, на какие именно ограниченные участки провоцируют приступы. При операции такие участки головного мозга удаляют.
- Приступы носят атонический характер (внезапное падение больного без судорог)
- У больного определена вторичная генерализация парциальных приступов (при этом пациент всегда теряет сознание) или парциальные припадки с аурой (перед приступом пациент остается в сознании).
Как показывает практика только 20% пациентов с диагнозом «эпилепсия» по медицинским показаниям подвергаются лечению хирургическим путем.
Послеоперационный период – не менее важный период, поэтому сопровождается всегда пристальным наблюдением доктора.
Противопоказаниями к назначению оперативного вмешательства являются тяжелые сопутствующие болезни (например, онкологические и сердечно-сосудистые заболевания).
Важно. Лечение эпилепсии хирургическим путем не проводят, если у пациента наблюдается генерализированные приступы, сопровождающиеся первичной потерей сознания.
На сегодняшний день существуют различные хирургические методы терапии эписиндрома. Выбирается каждый из методов исходя из симптоматики заболевания и мозговой области, которая провоцирует приступ.
Лобэктомия — резекция височной доли
 Во время операции полушария головного мозга делят на четыре секции: затылочную, лобную, теменную, и височную части. У подростков наиболее часто можно встретить тип болезни, когда эпилептогенный очаг сосредоточен в височной доле, именно его извлекают при операции.
Во время операции полушария головного мозга делят на четыре секции: затылочную, лобную, теменную, и височную части. У подростков наиболее часто можно встретить тип болезни, когда эпилептогенный очаг сосредоточен в височной доле, именно его извлекают при операции.
Очаг локализуется в переднем и мезиальном отделе. Если необходимо удалить мозговую ткань, расположенную за пределами височной доли, прибегают к экстратемпоральной резекции.
Лобектомия – наиболее традиционный метод лечения эписиндрома. Данный вид оперативного вмешательства имеет высокие показатели: в 85-90% случаях частотность припадков в первый год жизни после операции уменьшается почти на 95%.
Височная резекция – операция открытая. Резекцию врачи-нейрохирурги проводят с использованием операционного микроскопа. Хирург вскрывает черепную коробку, удаляет часть и вскрывает мозговую оболочку.
Устраняя патологию возможность предотвращения приступов в дальнейшем достигает 80%. Больного выписывает через неделю при отсутствии осложнений.
Удаление патологического образования
Лезионэктомия базируется на удалении поверженных изолированных участков головного мозга, возникновение которых обусловлены травмами или патологией.
Первые 24 часа пациент находится в палате интенсивной терапии, последующее послеоперационное наблюдение проходит в нейрохирургическом отделении.
В большинстве случаев после лезионэктомии симптомы болезни исчезает. Пациента выписывают из больницы уже на шестой послеоперационный день.
Каллозотомия — рассечение мозолистого тела
Операция предотвращает распространение электрических патологических импульсов из одного мозгового полушария в другое. В процессе  операции частично или полностью разрывают нервные связи между обоими полушариями.
операции частично или полностью разрывают нервные связи между обоими полушариями.
Данный метод хирургического вмешательства препятствует распространению эпилептогенных опухолей и снижает интенсивность приступов.
Показание к операции – тяжелая неконтролируемая форма приступов, сопровождающаяся сильными судорогами, которые вследствие приводят к падению и травмированию.
Гемисферэктомия функциональная
 Гемисферэктомия – это радикальный метод оперативного вмешательства, в результате которого происходит удаление полушария головного мозга. Показания к проведению такой операции — тяжелая форма эпилепсии (энцефалит Расмуссена). Такая форма заболевания характеризуется возникновением десятками и более приступов в день (эпистатус).
Гемисферэктомия – это радикальный метод оперативного вмешательства, в результате которого происходит удаление полушария головного мозга. Показания к проведению такой операции — тяжелая форма эпилепсии (энцефалит Расмуссена). Такая форма заболевания характеризуется возникновением десятками и более приступов в день (эпистатус).
После того как оба полушария отсоединили друг от друга, значимые анатомические части могут быть оставлены.
Операцию назначают детям в возрасте до 13 лет, в случае, если одно из полушарий у пациента функционирует аномально. Именно в этом возрасте велики шансы на полное выздоровление. Домой больного выписывают спустя 10 дней.
Стимуляция блуждающего нерва
Операцию назначают, когда у пациента имеются многочисленные очаги эпилепсии, разброшенные по всей территории коры головного мозга. В процессе хирургического вмешательства врачи вводят под кожу электронное устройство, которое стимулирует блуждающий нерв.
Имплантация стимулятора соединенная с блуждающим нервом контролирует и в некоторых случаях предотвращает появление приступов. Контролируется также активность мозга и основных внутренних органов.
50% операций способствует снижению судорожной активности и ослаблению припадков.
Подготовка к операции
Если принято решение проводить операцию для лечения эпилепсии, пациент должен перед хирургическим вмешательством соблюдать некоторые предосторожности:
- избегать причин, провоцирующих припадки;
- продолжать прием ежедневно используемых препаратов;
- не принимать пищу и пить за 8 часов до операции;
- исключить бессонницу (для этого больной принимает низкие дозы бензодиазепинов);
- премедикация с целью седации назначается только врачом.
Проведение вмешательства
Стимуляция блуждающего нерва – это один из самых распространённых методов лечения эписиндрома. Для стимуляции блуждающего нерва  проводят операцию имплантации генератора. Нейрохирург делает два небольших надреза. Один под ключицей в левой стороне грудной клетки, а второй на шее, тоже с левой стороны.
проводят операцию имплантации генератора. Нейрохирург делает два небольших надреза. Один под ключицей в левой стороне грудной клетки, а второй на шее, тоже с левой стороны.
Далее систему, состоящую из генератора электроимпульсов, электрода и кабеля вживляют под кожу. Хирург через разрез на грудной клетке вживляет под кожу генератор, а электрод фиксирует на блуждающем нерве через ранее сделанный на шее разрез.
Тонкий кабель служит соединительным элементом между генератором и электродом. Длительность процедуры составляет 60 минут. Больному разрешается покидать больницу уже на следующий послеоперационный день.
Субпиальные рассечения
Субпиальные рассечения — удаление эпилептогенных очагов, которые находятся в головном мозге. Очаги расположены в моторной зоне или в речевом центре мозга, поэтому удалить их без неврологического ущерба практически невозможно.
Тогда принимается решение проводить субпиальные рассечения. Врач-нейрохирург на тканях вокруг очага проводит много небольших трансекций.
Насечки препятствуют распределению эпилептической активности на другие области в коре головного мозга. Важно, что функционирование мозга при этом не нарушается. На пятый день больного могут выписать.
Имплантация нейростимулятора
 Операция заключается в имплантировании под кожу головы нейростимулятора, соединенного с двумя электродами. Нейростимулятор располагают непосредственно в той части мозга, которая способствует судорожной активности.
Операция заключается в имплантировании под кожу головы нейростимулятора, соединенного с двумя электродами. Нейростимулятор располагают непосредственно в той части мозга, которая способствует судорожной активности.
Устройство фиксирует электрическую активность мозга и осуществляют в этих участках стимуляцию. Благодаря имплантированному нейростимулятору, деятельность мозга нормализуется ранее, чем развивается припадок.
Все методы хирургического вмешательства проводят как у взрослых, так и у детей.
Полезная информация. На протяжении выполнения всех операционных процессов методом электрокортикографии проводится мониторинг. Такой подход позволяет достигать высокой точности действий и, как следствие, получать успешный послеоперационный результат.
Послеоперационное восстановление
После хирургического вмешательства больной находится под наблюдением лечащего врача, который следит за:
- нейропсихологическим развитием;
- неврологическим дефицитом;
- качеством жизни пациента;
- психологической адаптации больного.

В комплексе осуществляемый контроль – залог успешного выздоровления и барьер для рецидива болезни.
Что касается самого больного, то он должен:
- соблюдать режимные моменты (правильно принимать лекарственные препараты);
- чаще отдыхать, сон должен быть полноценным;
- исключить перенапряжение, стрессы;
- отказаться от вредных привычек.
Период реабилитации составляет 60-90 дней.
Взгляд изнутри и со стороны
Отзывы о лечении эпилепсии хирургическим путем.
В 20 лет вследствие автомобильной аварии врачи поставили диагноз «Эписиндром». Спонтанные припадки и судорожные приступы случались трижды в день. Жизнь превратилась в постоянный страх от ожидания проявления болезни.
Лечащий врач после диагностирования посоветовал оперативное вмешательство. Необходимо было удалить патологическое образование. Было страшно, ведь операция все-таки на головном мозге. Выбора не было, согласился. Лезионэктомия прошла быстро, спокойно и без осложнений. Теперь я полностью здоров. Спасибо докторам.
Григорий, 21 год
Для нас – врачей основным методом терапии многих пациентов с эписиндромом остается антиэпилептическое лечение. Но, к сожалению, для большинства больных такой метод неприемлем по медицинским показаниям. Только после длительного изучения истории болезни, диагностирования и анализа результатов обследования принимается решение – лечить эпилепсию с помощью хирургического вмешательства.
Алексей Сергеевич, врач-нейрохирург
Цена вопроса
 Оперативное лечение эпилепсии – процесс не только трудоемкий, но еще и не бюджетный. Так, стоимость операции в г. Москва по фокальной и экстратемпоральной резекции колеблется в диапазоне 60000-100000 российский рублей.
Оперативное лечение эпилепсии – процесс не только трудоемкий, но еще и не бюджетный. Так, стоимость операции в г. Москва по фокальной и экстратемпоральной резекции колеблется в диапазоне 60000-100000 российский рублей.
Операцию методом височной резекции можно провести уже начиная с 40000 тысяч рублей.
Наиболее дорогостоящим является метод гемисферэктомии. Цена услуги – от 90000 рублей.
В Израиле стоимость оперативного вмешательства по избавлению от эписиндрома составляет порядка 3000-12000 американских долларов. В стоимость включена консультация высококвалифицированных врачей, диагностика, обследования, подготовка к операции, сам процесс оперативного вмешательства, а также послеоперационное наблюдение и уход.
Источник