Возбудитель сибирской язвы иммунитет
Ìèêðîáèîëîãèÿ ñèáèðñêîé ÿçâû
Ñèáèðñêàÿ ÿçâà ÿâëÿåòñÿ îñòðûì èíôåêöèîííûì çàáîëåâàíèåì ÷åëîâåêà è æèâîòíûõ (äîìàøíèõ è äèêèõ).
Ðóññêîå íàçâàíèå áîëåçíè äàë Ñ. Ñ. Àíäðèåâñêèé â ñâÿçè ñ êðóïíîé ýïèäåìèåé íà Óðàëå â êîíöå XVIII â.  1788 ã. ãåðîè÷åñêèì îïûòîì ñàìîçàðàæåíèÿ îí äîêàçàë èäåíòè÷íîñòü ñèáèðñêîé ÿçâû ÷åëîâåêà è æèâîòíûõ è îêîí÷àòåëüíî ïîäòâåðäèë åå íîçîëîãè÷åñêóþ ñàìîñòîÿòåëüíîñòü. Âîçáóäèòåëü Bacillus anthracis áûë íåîäíîêðàòíî îïèñàí ðàçíûìè àâòîðàìè (Ïîëëåíäåð À., 1849; Äàëåí Ê., 1850; Áðàóí Ô., 1854), îäíàêî åãî ýòèîëîãè÷åñêàÿ ðîëü áûëà îêîí÷àòåëüíî óñòàíîâëåíà Ð. Êîõîì (1876) è Ë. Ïàñòåðîì (1881).
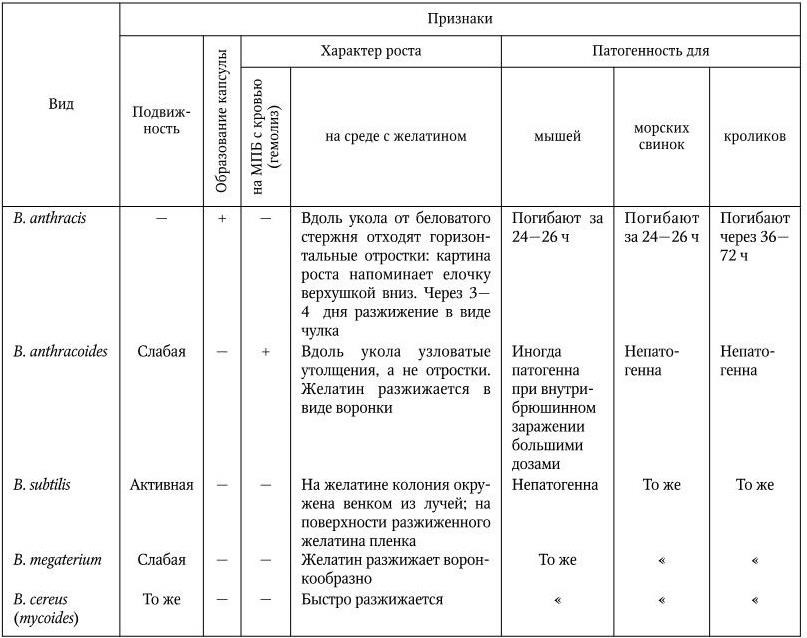
B. anthracis (ðîä Bacillus) îòíîñèòñÿ ê ñåìåéñòâó Bacillaceae (êëàññ Bacilli). Ýòî êðóïíàÿ ïàëî÷êà äëèíîé 5 8, èíîãäà äî 10 ìêì, äèàìåòðîì 1,0 1,5 ìêì. Êîíöû ó æèâûõ ïàëî÷åê ñëåãêà çàêðóãëåíû, ó óáèòûõ îíè êàê áû îáðóáëåíû è ñëåãêà âîãíóòû. Ïàëî÷êè â ìàçêàõ ðàñïîëàãàþòñÿ ïàðàìè è î÷åíü ÷àñòî öåïî÷êàìè (ñì. öâ. âêë., ðèñ. 97.1), îñîáåííî äëèííûìè íà ïèòàòåëüíûõ ñðåäàõ, íàïîìèíàÿ áàìáóêîâóþ òðîñòü. Ñèáèðåÿçâåííàÿ ïàëî÷êà õîðîøî êðàñèòñÿ âñåìè àíèëèíîâûìè êðàñèòåëÿìè, ãðàìïîëîæèòåëüíà. Æãóòèêîâ íå èìååò, îáðàçóåò ñïîðû, íî òîëüêî âíå îðãàíèçìà ÷åëîâåêà èëè æèâîòíîãî ïðè íàëè÷èè êèñëîðîäà è îïðåäåëåííîé âëàæíîñòè. Òåìïåðàòóðíûé îïòèìóì äëÿ ñïîðîîáðàçîâàíèÿ 30 35 °C (íèæå 12 °C è âûøå 43 °C ñïîðîîáðàçîâàíèÿ íå ïðîèñõîäèò). Ñïîðû ðàñïîëàãàþòñÿ öåíòðàëüíî, èõ äèàìåòð íå ïðåâûøàåò äèàìåòðà áàêòåðèàëüíîé êëåòêè. Îáðàçîâàíèå ñïîð ïðîèñõîäèò â òåõ ñëó÷àÿõ, êîãäà áàêòåðèè èñïûòûâàþò äåôèöèò ëèáî èñòî÷íèêîâ ýíåðãèè, ëèáî àìèíîêèñëîò èëè îñíîâàíèé. Ïîñêîëüêó â êðîâè è òêàíÿõ ýòè èñòî÷íèêè ïèòàíèÿ áàêòåðèé èìåþòñÿ, ñïîðîîáðàçîâàíèÿ â îðãàíèçìå íå ïðîèñõîäèò. Âîçáóäèòåëü ñèáèðñêîé ÿçâû îáðàçóåò êàïñóëó, íî òîëüêî â îðãàíèçìå æèâîòíîãî èëè ÷åëîâåêà (ñì. ðèñ. 97.2), íà ïèòàòåëüíûõ ñðåäàõ îíà íàáëþäàåòñÿ ðåäêî (íà ñðåäàõ, ñîäåðæàùèõ êðîâü èëè ñûâîðîòêó). Êàïñóëîîáðàçîâàíèå ïàòîãåííûõ áàêòåðèé çàùèòíûé ìåõàíèçì. Îíî èíäóöèðóåòñÿ ôàêòîðàìè, ñîäåðæàùèìèñÿ â êðîâè è òêàíÿõ, ïîýòîìó êàïñóëû îáðàçóþòñÿ, êîãäà áàêòåðèè íàõîäÿòñÿ â îðãàíèçìå èëè ïðè âûðàùèâàíèè íà ñðåäàõ ñ êðîâüþ, ïëàçìîé èëè ñûâîðîòêîé. Ñîäåðæàíèå à + Ö â ÄÍÊ âàðüèðóåò â ïðåäåëàõ 32 62 ìîë % (äëÿ ðîäà â öåëîì).
Âîçáóäèòåëü ñèáèðñêîé ÿçâû àýðîá èëè ôàêóëüòàòèâíûé àíàýðîá. Òåìïåðàòóðíûé îïòèìóì äëÿ ðîñòà 37 38 °C, ðÍ ñðåäû 7,2 7,6. Ê ïèòàòåëüíûì ñðåäàì íåòðåáîâàòåëåí. Íà ïëîòíûõ ñðåäàõ îáðàçóåò õàðàêòåðíûå êðóïíûå ìàòîâûå øåðîõîâàòûå êîëîíèè R-ôîðìû. Ñòðóêòóðà êîëîíèé, áëàãîäàðÿ öåïî÷å÷íîìó ðàñïîëîæåíèþ ïàëî÷åê, êîòîðûå îáðàçóþò íèòè, îòõîäÿùèå îò öåíòðà, èìååò ñõîäñòâî ñ ëîêîíàìè èëè ëüâèíîé ãðèâîé (ðèñ. 98). Íà àãàðå, ñîäåðæàùåì ïåíèöèëëèí (0,05 0,5 ÅÄ/ìë), ÷åðåç 3 ÷ ðîñòà áàöèëëû ðàñïàäàþòñÿ íà îòäåëüíûå øàðèêè, ðàñïîëàãàþùèåñÿ â âèäå öåïî÷êè, îáðàçóÿ ôåíîìåí «æåì÷óæíîãî îæåðåëüÿ».  áóëüîíå ïàëî÷êà, íàõîäÿùàÿñÿ â R-ôîðìå, ðàñòåò íà äíå, îáðàçóÿ îñàäîê â âèäå êîìî÷êà âàòû, áóëüîí ïðè ýòîì îñòàåòñÿ ïðîçðà÷íûì. B. anthracis âèðóëåíòíà â R-ôîðìå, ïðè ïåðåõîäå â S-ôîðìó îíà óòðà÷èâàåò ñâîþ âèðóëåíòíîñòü. Òàêèå ïàëî÷êè íà ïëîòíîé ñðåäå îáðàçóþò êðóãëûå ãëàäêèå êîëîíèè ñ ðîâíûìè êðàÿìè, à â áóëüîíå ðàâíîìåðíîå ïîìóòíåíèå. Ïðè ýòîì ïàëî÷êè óòðà÷èâàþò ñïîñîáíîñòü ðàñïîëàãàòüñÿ â ìàçêàõ öåïî÷êàìè è ïðèîáðåòàþò âèä êîêêîáàêòåðèé, ðàñïîëàãàþùèõñÿ ñêîïëåíèÿìè.
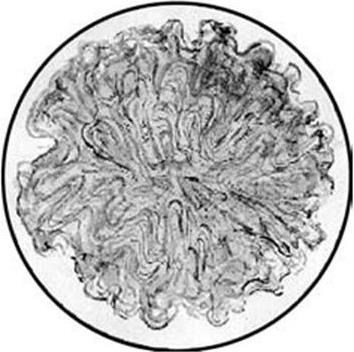
Ðèñ. 98. Êîëîíèÿ Bacillus anthracis
B. anthracis äîâîëüíî àêòèâíà â áèîõèìè÷åñêîì îòíîøåíèè: ôåðìåíòèðóåò ñ îáðàçîâàíèåì êèñëîòû áåç ãàçà ãëþêîçó, ñàõàðîçó, ìàëüòîçó, òðåãàëîçó, îáðàçóåò H2S, ñâåðòûâàåò ìîëîêî è ïåïòîíèçèðóåò åãî, êàòàëàçîïîçèòèâíà, èìååò íèòðàòðåäóêòàçó. Ïðè ïîñåâå óêîëîì â ñòîëáèê 10 12 %-íîãî ìÿñî-ïåïòîííîãî æåëàòèíà âûçûâàåò ïîñëîéíîå ðàçæèæåíèå åãî (ðîñò â âèäå åëî÷êè, îïðîêèíóòîé âíèç âåðøèíîé).
Äëÿ îòëè÷èÿ B. anthracis îò äðóãèõ âèäîâ Bacillus èñïîëüçóþò êîìïëåêñ ïðèçíàêîâ (òàáë. 31).
Àíòèãåííîå ñòðîåíèå. Âîçáóäèòåëü ñèáèðñêîé ÿçâû èìååò ñîìàòè÷åñêèå àíòèãåíû è êàïñóëüíûé àíòèãåí áåëêîâîé ïðèðîäû (ñîñòîèò èç D-ãëóòàìèíîâîé êèñëîòû), îáðàçóåìûé ãëàâíûì îáðàçîì â îðãàíèçìå æèâîòíîãî è ÷åëîâåêà. Ñîìàòè÷åñêèé àíòèãåí ïîëèñàõàðèäíîé ïðèðîäû òåðìîñòàáèëåí, äëèòåëüíî ñîõðàíÿåòñÿ âî âíåøíåé ñðåäå è â òðóïàõ æèâîòíûõ. Íà åãî îáíàðóæåíèè îñíîâàíà äèàãíîñòè÷åñêàÿ ðåàêöèÿ òåðìîïðåöèïèòàöèè Àñêîëè. Ñèáèðåÿçâåííàÿ ïàëî÷êà èìååò òàêæå àíòèãåíû, îáùèå äëÿ ðîäà Bacillus.
Ôàêòîðû ïàòîãåííîñòè. Âàæíåéøèì ôàêòîðîì âèðóëåíòíîñòè ñèáèðåÿçâåííîé ïàëî÷êè ÿâëÿåòñÿ êàïñóëà. Óòðàòà êàïñóëû ïðèâîäèò ê ïîòåðå âèðóëåíòíîñòè. Êàïñóëà ïðåäîõðàíÿåò B. anthracis îò ôàãîöèòîçà. Äðóãèì âàæíûì ôàêòîðîì âèðóëåíòíîñòè, êîòîðûé îòâåòñòâåí çà ñìåðòü æèâîòíûõ, ÿâëÿåòñÿ ñëîæíûé êîìïëåêñ òîêñèíà, ñîäåðæàùåãî 3 ðàçëè÷íûõ êîìïîíåíòà: ôàêòîð I, ñîñòîÿùèé èç áåëêà è óãëåâîäà; è äâà ôàêòîðà ÷èñòî áåëêîâîé ïðèðîäû (ôàêòîðû II è III). Ñèíòåç ñëîæíîãî òîêñèíà êîíòðîëèðóåòñÿ ïëàçìèäîé pX01 c ì. ì. 110 114 ÌÄ.  ñîñòàâå ïëàçìèäû pX01 åñòü òðè ãåíà, îïðåäåëÿþùèõ ñèíòåç îñíîâíûõ êîìïîíåíòîâ ýêçîòîêñèíà:
ãåí cya ôàêòîðà îòå÷íîñòè (ÎÔ);
ãåí pag ïðîòåêòèâíîãî àíòèãåíà (ÏÀ);
ãåí lef ëåòàëüíîãî ôàêòîðà (ËÔ).
Ïðîäóêòîì ãåíà cya (ÎÔ) ÿâëÿåòñÿ àäåíèëàòöèêëàçà, êàòàëèçèðóþùàÿ íàêîïëåíèå â êëåòêàõ ýóêàðèîò öÀÌÔ. Ôàêòîð îòå÷íîñòè âûçûâàåò ïîâûøåíèå ïðîíèöàåìîñòè ñîñóäîâ.
Ïðîòåêòèâíûé àíòèãåí èíäóöèðóåò ñèíòåç çàùèòíûõ àíòèòåë (îäíàêî íàèáîëåå èììóíîãåííûì ÿâëÿåòñÿ êîìïëåêñ èç âñåõ òðåõ êîìïîíåíòîâ îáåçâðåæåííîãî òîêñèíà), ëåòàëüíûé ôàêòîð âûçûâàåò ñìåðòü æèâîòíûõ. Âñå òðè êîìïîíåíòà òîêñèíà äåéñòâóþò ñèíåðãèäíî.
Ñèíòåç êàïñóëû ñèáèðåÿçâåííîé ïàëî÷êè êîíòðîëèðóåòñÿ òàêæå ïëàçìèäîé pX02 c ì. ì. 60 ÌÄ.
 ñâÿçè ñî ñëîæíîé ñòðóêòóðîé êîìïëåêñà ãåíîâ, êîíòðîëèðóþùèõ ïàòîãåííîñòü B. anthracis, óòî÷íÿåòñÿ ëîêàëèçàöèÿ ãåíîâ â ãåíîìå áàêòåðèè ñ ïðèìåíåíèåì ðàçëè÷íûõ ìåòîäîâ ãåíîòèïèðîâàíèÿ, â òîì ÷èñëå ñðàâíèòåëüíîãî àíàëèçà MLVA è õðîìîñîìíûõ VNTR (ñì. ñ. 27).
Òàáëèöà 31
Äèôôåðåíöèàëüíûå ïðèçíàêè B. anthracis è íåêîòîðûõ äðóãèõ âèäîâ ðîäà Bacillus

Ðåçèñòåíòíîñòü B. anthracis.  âåãåòàòèâíîé ôîðìå âîçáóäèòåëü îáëàäàåò òàêîé æå ñòåïåíüþ óñòîé÷èâîñòè ê âîçäåéñòâèþ ôàêòîðîâ âíåøíåé ñðåäû è õèìè÷åñêèõ âåùåñòâ, êàê è äðóãèå áåññïîðîâûå áàêòåðèè. Ñïîðû áàêòåðèè î÷åíü óñòîé÷èâû, ñîõðàíÿþòñÿ â ïî÷âå äåñÿòèëåòèÿìè, â âîäå ãîäàìè, âûäåðæèâàþò êèïÿ÷åíèå â òå÷åíèå 4560 ìèí, àâòîêëàâèðîâàíèå (110 °C) 5 ìèí, ñóõîé æàð (140 °C) äî 3 ÷, äîëãî ñîõðàíÿþòñÿ â øêóðàõ æèâîòíûõ è çàñîëåííîì ìÿñå.
Îñîáåííîñòè ýïèäåìèîëîãèè. Îñíîâíûì èñòî÷íèêîì ñèáèðñêîé ÿçâû ÿâëÿþòñÿ áîëüíûå òðàâîÿäíûå æèâîòíûå. Îíè â òå÷åíèå âñåãî ïåðèîäà áîëåçíè âûäåëÿþò âîçáóäèòåëÿ ñ ìî÷îé, èñïðàæíåíèÿìè è ñëþíîé â ïî÷âó, èíôèöèðóÿ åå, ïîýòîìó ïî÷âà, îñîáåííî áîãàòàÿ îðãàíè÷åñêèìè âåùåñòâàìè, ñòàíîâèòñÿ äîïîëíèòåëüíûì ðåçåðâóàðîì âîçáóäèòåëÿ. Çàðàæåíèå æèâîòíûõ ïðîèñõîäèò ãëàâíûì îáðàçîì àëèìåíòàðíûì ïóòåì (÷åðåç êîðì è ïèòüåâóþ âîäó, çàðàæåííûå ñïîðàìè), ðåæå òðàíñìèññèâíûì ÷åðåç óêóñû ìóõ, êëåùåé, ñëåïíåé, êîòîðûå ïåðåíîñÿò âîçáóäèòåëÿ îò áîëüíûõ æèâîòíûõ, òðóïîâ è èç èíôèöèðîâàííûõ îáúåêòîâ âíåøíåé ñðåäû; î÷åíü ðåäêî âîçäóøíûì ïóòåì. Ïðè íåïîñðåäñòâåííîì êîíòàêòå îò áîëüíîãî æèâîòíîãî ê çäîðîâîìó âîçáóäèòåëü íå ïåðåäàåòñÿ.
Çàðàæåíèå ÷åëîâåêà ñèáèðñêîé ÿçâîé ïðîèñõîäèò ïðè íåïîñðåäñòâåííîì êîíòàêòå ñ òðóïàìè æèâîòíûõ, ïðè ðàçäåëêå òóø âûíóæäåííî óáèòûõ æèâîòíûõ, ïðè óõîäå çà áîëüíûìè æèâîòíûìè, ïðè óïîòðåáëåíèè ìÿñà èëè ìÿñíûõ ïðîäóêòîâ, ïîëó÷åííûõ îò áîëüíûõ æèâîòíûõ, ïðè êîíòàêòå ñ øåðñòüþ, øêóðàìè, êîæåé, ùåòèíîé, çàðàæåííûìè âîçáóäèòåëåì èëè åãî ñïîðàìè. Çàðàæåíèå çäîðîâîãî ÷åëîâåêà îò áîëüíîãî ïðîèñõîäèò êðàéíå ðåäêî.
Âõîäíûìè âîðîòàìè èíôåêöèè ÿâëÿþòñÿ êîæà è ñëèçèñòûå îáîëî÷êè êèøå÷íîãî òðàêòà è äûõàòåëüíûõ ïóòåé.  ñîîòâåòñòâèè ñ âõîäíûìè âîðîòàìè çàáîëåâàíèå ÷åëîâåêà ñèáèðñêîé ÿçâîé ïðîòåêàåò â âèäå êîæíîé (÷àùå âñåãî, äî 98 % âñåõ ñëó÷àåâ çàáîëåâàíèÿ), êèøå÷íîé èëè ëåãî÷íîé ôîðì. Èíêóáàöèîííûé ïåðèîä âàðüèðóåò îò íåñêîëüêèõ ÷àñîâ äî 6 8 äíåé, ÷àùå âñåãî 2 3 äíÿ. Êîæíàÿ ôîðìà ïðîÿâëÿåòñÿ â âèäå ñèáèðåÿçâåííîãî êàðáóíêóëà, êîòîðûé ëîêàëèçóåòñÿ îáû÷íî íà îòêðûòûõ ÷àñòÿõ òåëà (ëèöî, øåÿ, âåðõíèå êîíå÷íîñòè), ðåæå íà ó÷àñòêàõ òåëà, çàêðûòûõ îäåæäîé. Êàðáóíêóë ñâîåîáðàçíûé î÷àã ãåìîððàãè÷åñêîãî íåêðîçà, íà âåðõóøêå êîòîðîãî îáðàçóåòñÿ ïóçûðåê ñ ñåðîçíî-êðîâÿíèñòûì ñîäåðæèìûì èëè ïëîòíûé ÷åðíî-áóðîãî öâåòà ñòðóï. Êîæà è ïîäêîæíàÿ êëåò÷àòêà êàðáóíêóëà è âîêðóã íåãî îòå÷íû, ïðîïèòàíû ñåðîçíî-êðîâÿíèñòûì ýêññóäàòîì, íî íàãíîåíèÿ è àáñöåññîâ îáû÷íî íå íàáëþäàåòñÿ.  âîñïàëåííûõ òêàíÿõ è ýêññóäàòå áîëüøîå êîëè÷åñòâî áàöèëë, îêðóæåííûõ êàïñóëîé.
Ïðè êèøå÷íîé ôîðìå íàáëþäàåòñÿ îáùàÿ èíòîêñèêàöèÿ ñ êàòàðàëüíûìè è ãåìîððàãè÷åñêèìè ïðîÿâëåíèÿìè ñî ñòîðîíû æåëóäî÷íî-êèøå÷íîãî òðàêòà (òîøíîòà, ðâîòà ñ ïðèìåñüþ êðîâè, êðîâÿíîé ïîíîñ, áîëè â æèâîòå è ïîÿñíèöå). Áîëåçíü äëèòñÿ 2 4 äíÿ è ÷àùå âñåãî çàêàí÷èâàåòñÿ ñìåðòüþ.
Ëåãî÷íàÿ ôîðìà ñèáèðñêîé ÿçâû âñòðå÷àåòñÿ èñêëþ÷èòåëüíî ðåäêî è ïðîòåêàåò ïî òèïó áðîíõî-ïíåâìîíèè ñ ãëóáîêîé îáùåé èíòîêñèêàöèåé, áîëüþ â ãðóäè, îáùèì íåäîìîãàíèåì, âûñîêîé òåìïåðàòóðîé, êàøëåì ñ âûäåëåíèåì ìîêðîòû, âíà÷àëå ñëèçèñòîé, çàòåì êðîâÿíèñòîé. Ñìåðòü íàñòóïàåò íà 2 3-é äåíü. Êàê ïðàâèëî, âñå ôîðìû ñèáèðñêîé ÿçâû ñîïðîâîæäàþòñÿ âûñîêîé òåìïåðàòóðîé (39 40 °C). Íàèáîëåå òÿæåëî ïðîòåêàåò ñèáèðñêàÿ ÿçâà â ñåïòè÷åñêîé ôîðìå, êîòîðàÿ ìîæåò áûòü êàê ïåðâè÷íîé, òàê è ñëåäñòâèåì îñëîæíåíèÿ äðóãîé ôîðìû áîëåçíè. Îíà õàðàêòåðèçóåòñÿ îáèëèåì ãåìîððàãè÷åñêèõ ïðîÿâëåíèé è íàëè÷èåì áîëüøîãî êîëè÷åñòâà âîçáóäèòåëÿ â êðîâè, ëèêâîðå è â ðÿäå îðãàíîâ áîëüíîãî ÷åëîâåêà. Çàáîëåâàíèÿ ñèáèðñêîé ÿçâîé ñðåäè ëþäåé íîñÿò ñïîðàäè÷åñêèé õàðàêòåð.
Ïîñòèíôåêöèîííûé èììóíèòåò ñâÿçàí ñ ïîÿâëåíèåì àíòèòîêñèíîâ è àíòèìèêðîáíûõ (ïðîòåêòèâíûõ) àíòèòåë.
Ëàáîðàòîðíàÿ äèàãíîñòèêà. Ìàòåðèàëîì äëÿ èññëåäîâàíèÿ ñëóæàò: ïðè êîæíîé ôîðìå ñîäåðæèìîå ïóçûðüêîâ, îòäåëÿåìîå êàðáóíêóëà èëè ÿçâû; ïðè êèøå÷íîé èñïðàæíåíèÿ è ìî÷à; ïðè ëåãî÷íîé ìîêðîòà; ïðè ñåïòè÷åñêîé êðîâü. Èññëåäîâàíèþ ìîãóò ïîäâåðãàòüñÿ ðàçëè÷íûå îáúåêòû âíåøíåé ñðåäû (ïî÷âà, âîäà), ïèùåâûå ïðîäóêòû, ñûðüå æèâîòíîãî ïðîèñõîæäåíèÿ è ïðî÷èé ìàòåðèàë. Äëÿ îáíàðóæåíèÿ âîçáóäèòåëÿ èñïîëüçóþò áàêòåðèîñêîïè÷åñêèé ìåòîä: îáíàðóæåíèå ãðàìïîëîæèòåëüíûõ ïàëî÷åê, îêðóæåííûõ êàïñóëîé (â ìàòåðèàëå îò æèâîòíûõ èëè ÷åëîâåêà) èëè ñîäåðæàùèõ ñïîðû (îáúåêòû âíåøíåé ñðåäû). Îñíîâíîé ìåòîä äèàãíîñòèêè áàêòåðèîëîãè÷åñêèé âûäåëåíèå ÷èñòîé êóëüòóðû è åå èäåíòèôèêàöèÿ, ñ îáÿçàòåëüíîé ïðîâåðêîé íà ïàòîãåííîñòü äëÿ ëàáîðàòîðíûõ æèâîòíûõ.  ñëó÷àÿõ, êîãäà èññëåäóåìûé ìàòåðèàë ñèëüíî çàãðÿçíåí ñîïóòñòâóþùåé, îñîáåííî ãíèëîñòíîé, ìèêðîôëîðîé, èñïîëüçóþò áèîëîãè÷åñêóþ ïðîáó: ïîäêîæíî çàðàæàþò áåëûõ ìûøåé èëè ìîðñêèõ ñâèíîê. Ïðè íàëè÷èè B. anthracis ìûøè è ìîðñêèå ñâèíêè ïîãèáàþò ÷åðåç 24 26 ÷, êðîëèêè ÷åðåç 2 3 ñóò., ïðè ÿâëåíèÿõ îáùåãî ñåïñèñà; ñåëåçåíêà ðåçêî óâåëè÷åíà, â ìåñòå ââåäåíèÿ ìàòåðèàëà èíôèëüòðàò.  ïðåïàðàòàõìàçêàõ èç êðîâè è îðãàíîâ êàïñóëüíûå ïàëî÷êè.
Èç ÷èñëà ñåðîëîãè÷åñêèõ ðåàêöèé ñ äèàãíîñòè÷åñêîé öåëüþ ïðèìåíÿåòñÿ ãëàâíûì îáðàçîì ðåàêöèÿ òåðìîïðåöèïèòàöèè Àñêîëè. Åå èñïîëüçóþò â òåõ ñëó÷àÿõ, êîãäà òðóäíî ðàññ÷èòûâàòü íà âûäåëåíèå ÷èñòîé êóëüòóðû âîçáóäèòåëÿ (â ÷àñòíîñòè, ïðè èññëåäîâàíèè øåðñòè, øêóð, ùåòèíû è ïðî÷èõ ïðåäìåòîâ). Ðåàêöèÿ Àñêîëè îñíîâàíà íà îáíàðóæåíèè òåðìîñòàáèëüíûõ àíòèãåíîâ âîçáóäèòåëÿ, êîòîðûå ñîõðàíÿþòñÿ ãîðàçäî äîëüøå, ÷åì æèçíåñïîñîáíûå âåãåòàòèâíûå êëåòêè è ñïîðû ñèáèðåÿçâåííîé ïàëî÷êè. Äëÿ ðåòðîñïåêòèâíîé äèàãíîñòèêè ñèáèðñêîé ÿçâû èñïîëüçóþò àëëåðãè÷åñêóþ ïðîáó ñ àíòðàêñèíîì.
Ëå÷åíèå áîëüíûõ ñèáèðñêîé ÿçâîé íîñèò êîìïëåêñíûé õàðàêòåð. Îíî íàïðàâëåíî íà îáåçâðåæèâàíèå òîêñèíà è ïðîòèâ âîçáóäèòåëÿ: ïðèìåíÿþò ïðîòèâîñèáèðåÿçâåííûé èììóíîãëîáóëèí è àíòèáèîòèêè (ïåíèöèëëèíû, òåòðàöèêëèíû, ýðèòðîìèöèí è äð.).
Ñïåöèôè÷åñêàÿ ïðîôèëàêòèêà. Âïåðâûå âàêöèíà ïðîòèâ ñèáèðñêîé ÿçâû áûëà ïîëó÷åíà Ë. Ïàñòåðîì â 1881 ã., â íàøåé ñòðàíå Ë. Ñ. Öåíêîâñêèì â 1883 ã. èç îñëàáëåííûõ øòàììîâ B. anthracis.  íàñòîÿùåå âðåìÿ â Ðîññèè äëÿ ïðîôèëàêòèêè ñèáèðñêîé ÿçâû ó ëþäåé è æèâîòíûõ ïðèìåíÿþò æèâóþ ñïîðîâóþ áåñêàïñóëüíóþ âàêöèíó ÑÒÈ, êîòîðàÿ ãîòîâèòñÿ èç àâèðóëåíòíîãî øòàììà ñèáèðåÿçâåííîé ïàëî÷êè. Âàêöèíà âûñîêî ýôôåêòèâíà. Ïðèâèâêè ïðîâîäÿò îäíîêðàòíî íàêîæíî èëè âíóòðèêîæíî òåì ëèöàì, ó êîòîðûõ â ñèëó èõ ïðîôåññèè ñóùåñòâóåò âîçìîæíîñòü çàðàæåíèÿ ñèáèðñêîé ÿçâîé. Ðåâàêöèíàöèþ ïðîâîäÿò ÷åðåç ãîä.
Источник
СИБИРСКАЯ ЯЗВА
Сибирская язва (А22) — острое инфекционное заболевание животных и человека с тяжелой интоксикацией, поражением кожных покровов и лимфатического аппарата. По МКБ-10 различают:
А22.0 — кожная форма сибирской язвы (карбункул, пустула);
А22.1 — легочная форма сибирской язвы (респираторная форма; болезнь тряпичников; болезнь сортировщиков шерсти);
А. 22.2 — желудочно-кишечная форма сибирской язвы;
А22.7 — сибиреязвенная септицемия;
А22.8 — другие формы сибирской язвы (сибиреязвенный менингит); А22.9 — сибирская язва неуточненная.
Этиология. Возбудитель болезни — сибиреязвенная бацилла (B. anthracis) — крупная неподвижная палочка, окруженная прозрачной капсулой. Различают вегетативную и споровую формы возбудителя. Вегетативные формы развиваются в живом организме или в молодых лабораторных культурах; при температуре 55-60 °С они гибнут через несколько минут, при кипячении — моментально; к низким температурам весьма устойчивы.
Споры сибиреязвенных бактерий в почве и воде сохраняются десятки лет, в шерсти животных — несколько месяцев, в шкурах животных — годами. В живом организме и трупе спорообразование не происходит.
Вирулентность сибиреязвенных бактерий связана со способностью образовывать капсулу и вырабатывать экзотоксин. Капсула обладает выраженной антифагоцитарной активностью и способствует фиксации возбудителя на тканях.
Экзотоксин — белковый комплекс, состоящий из вызывающего отек, протективного и летального компонентов.
Эпидемиология. Основным источником инфекции являются больные животные — крупный рогатый скот, овцы, козы, лошади, верблюды, ослы, свиньи. Они заразны в течение всего периода болезни, выделяя возбудитель во внешнюю среду с мочой, калом, кровянистым экскретом легких, слюной. После их гибели заразны все органы и ткани, в том числе шкуры, шерсть, кости и др.
Человек в отличие от животных не заразен для окружающих.
Животные чаще заражаются алиментарным путем (при поедании пастбищных трав, кормов и др.), реже трансмиссивно: через мух-жигалок и слепней.
У животных сибирская язва в большинстве случаев протекает в кишечной (кровавый понос, гематурия) и септической формах и редко в карбункулезной форме.
Заражение человека возможно контактным, алиментарным, аэрогенным и трансмиссивным путем через инфицированных насекомых — слепней, мух-жигалок и комаров.
Сибирской язвой чаще болеют дети школьного возраста, особенно подростки, преимущественно мальчики, что связано с их участием в уходе за животными, в домашней обработке шерсти, а также с использованием кожи и шерсти в быту.
Патогенез. Входными воротами являются поврежденные кожные покровы, очень редко — слизистые оболочки желудочно-кишечного тракта, дыхательных путей и конъюнктива.
На месте внедрения возбудитель размножается и продуцирует специфические продукты жизнедеятельности — специфическую капсулу и экзотоксин.
При инфицировании кожи образуется сибиреязвенный карбункул — геморрагически-некротическое воспаление кожи и подкожной клетчатки.
Из мест внедрения возбудитель подвижными макрофагами заносится в ближайшие регионарные лимфатические узлы с развитием острого специфического лимфангита, лимфоаденита и сепсиса.
Иммунитет. Восприимчивость людей к сибирской язве всеобщая. После заболевания остается стойкий постинфекционный иммунитет, хотя описаны отдельные случаи повторного заболевания через несколько лет.
Пассивный непродолжительный иммунитет в организме можно создать введением противосибиреязвенного глобулина.
Патоморфология. Во внутренних органах отмечается резкая гиперемия. В коже, лимфатических узлах, во всех слоях стенки кишечника, в легких обнаруживаются острое серозно-геморрагическое воспаление, значительный отек с возможным развитием некроза. В полости сердца, в печени, в клубочках почек, спинномозговой жидкости содержится большое количество сибиреязвенных палочек. Кровь темно-красная, вязкая, не свертывается. Мозговые оболочки отечны, с кровоизлияниями, вещество мозга полнокровно.
Клинические проявления. Период инкубации при сибирской язве чаще 2-3 дня, редко он может растянуться до 6-8 дней или сократиться до нескольких часов.
Выделяют локализованную и генерализованную формы сибирской язвы. Наиболее часто встречается локализованная (кожная) форма болезни.
Общее состояние больного в начале заболевания нарушено мало, возможны общее недомогание, разбитость, головная боль; к концу 1-х суток или на 2-й день температура тела повышается до 39-40 °С и ухудшается общее состояние. Температура держится 5-6 дней, после чего в благоприятных случаях критически падает.
При кожной, наиболее частой, форме сибирской язвы на месте входных ворот возбудителя появляется красноватое пятно, быстро переходящее в папулу медно-красного цвета, сопровождающуюся зудом. Через несколько часов на месте папулы образуется везикула, ее содержимое сначала серозное, затем становится темным, кровянистым. Часто больные вследствие сильного зуда расчесывают пустулу, реже она лопается сама, образуется язвочка. С поверхности язвочки происходит обильная серозно-геморрагическая экссудация, образуются «дочерние» пузырьки, которые, вскрываясь, обусловливают эксцентрический рост язвы. На месте пустулы возникает быстро чернеющий и увеличивающийся струп. Струпы сливаются между собой в темную, твердую, часто слегка вогнутую и бугристую корку. В это время под струпом развивается инфильтрат в виде багрового вала, возвышающегося над уровнем здоровой кожи, и присоединяется отек, захватывающий иногда большие участки, особенно в местах с рыхлой подкожной клетчаткой (лицо). Особенно опасна локализация язвенных поражений на слизистой оболочке губ, что сопровождается развитием тяжелых отеков, которые могут распространяться на верхние дыхательные пути и вызвать асфиксию.
В пораженном участке боли почти не ощущается, уколы безболезненны, но прикосновение пациент чувствует. Такая местная анестезия помогает дифференциальной диагностике с туляремией.
В дальнейшем при кожной форме сибирской язвы присоединяются регионарные лимфоадениты. Весьма характерны для лимфоаденита отсутствие значительной болезненности и медленное обратное развитие (до 4 нед после отторжения струпа).
Снижение температуры тела сопровождается улучшением общего состояния и ослаблением симптомов.
Желудочно-кишечная форма сибирской язвы встречается редко и протекает различно: у некоторых больных преобладают нарушения функций желудочно-кишечного тракта, у других — общие проявления интоксикации. Заболевание чаще начинается внезапно, с острых режущих болей в животе, вскоре присоединяются тошнота, кровавая рвота, кровавый понос, парез кишечника. Сибиреязвенное поражение кишок ведет к раздражению брюшины, выпоту, прободению и перитониту. Возможна локализация болей в области червеобразного отростка или желчного пузыря, что необходимо учитывать при дифференциальной диагностике.
Легочная форма сибирской язвы протекает очень тяжело. Начальными симптомами являются общая разбитость, насморк, кашель, слезотечение, повышение температуры тела до 39-40 °С и сильные ознобы. Рано появляются одышка, боли в грудной клетке, цианоз слизистых оболочек, бледность кожных покровов, трудно отделяемая серозная или серозно-геморрагическая мокрота. В легких определяется притупление перкуторного звука в нижних отделах, выслушиваются сухие и влажные хрипы, часто возникает плеврит. В мокроте обнаруживаются в большом количестве сибиреязвенные бактерии. При прогрессивном нарастании сердечно-сосудистой недостаточности наступает летальный исход.
Диагностика. Лабораторная диагностика сибирской язвы предусматривает в первую очередь выделение возбудителя. Для микроскопического исследования берут содержимое пустулы, гной, материал из карбункула, кровь, мочу, мокроту, кал, рвотные массы, на аутопсии — кусочки органов или целые органы. Микроскопию можно сочетать с люминесцентно-серологическим анализом. Для увеличения вероятности выделения культур и облегчения их идентификации патологическим материалом засевают питательные среды и заражают подопытных животных.
Лечение должно быть этиотропным, патогенетическим и симптоматическим.
Основным средством воздействия на возбудитель сибирской язвы являются антибиотики в сочетании с противосибиреязвенным иммуноглобулином.
Из антибиотиков применяют пенициллин, цепорин, цефалоспорин, азитромицин, левомицитин, гентамицин в возрастных дозах.
Профилактика. Профилактические мероприятия должны быть направлены на предупреждение контакта с больными животными, зараженными продуктами и сырьем животного происхождения.
Активную иммунизацию проводят по эпидемиологическим показаниям людям в возрасте от 14 до 60 лет. Используют живую сибиреязвенную вакцину (СТИ-1), которую вводят или накожно по 2 капли однократно, или подкожно по 0,5 мл (вакцина для накожного применения, разведенная в 100 раз) двукратно с интервалом 20-30 дней и с последующей ревакцинацией через 12 мес.
Экстренная профилактика сибирской язвы проводится в первые 5 дней всем лицам после контакта с инфицированным материалом: назначают антибиотики (феноксиметилпенициллин, тетрациклин, ампициллин, доксициклин, рифампицин) в дозах, соответствующих возрасту, в течение 5 дней. Кроме того, вводят сибиреязвенный иммуноглобулин подросткам 14-17 лет — 12 мл, детям — 5-8 мл. За этими лицами устанавливается медицинское наблюдение в течение 8-9 дней.
Источник
